超声引导下细针穿刺抽吸活检对涎腺占位性病变的诊断价值
2019-03-28李秀波吴岩灼
李秀波 ,陈 伟,吴岩灼
(福建中医药大学附属宁德市中医院①超声科,②病理科,福建 宁德 352100)
近年来,随着超声设备及操作人员水平的提高,涎腺占位性病变的检出率有所提高,目前涎腺占位性病变术前检查主要依靠影像学检查,超声、CT、MRI是常用的影像学检查方法,超声检查对判断其良恶性有一定的特异性,但无法区分病变的病理组织学类型。涎腺肿瘤禁忌切取活检[1],细针穿刺细胞学检查 (ultrasound-guided fine-needle aspiration biopsy,US-FNAB)能确定涎腺占位性病变的细胞形态学特征,从而为治疗方案提供方向。本文回顾性分析2015年1月至2017年12月我院收治的72例涎腺占位性病变超声引导下的US-FNAB检查结果,并与手术病理对比,以探讨US-FNAB对涎腺占位性病变的诊断价值。
1 资料与方法
1.1 一般资料 72例中,男51例,女21例;年龄17~75岁,平均46岁,病变直径 0.5~8.0 cm,平均4.2 cm。其中腮腺占位性病变60例,颌下腺占位性病变11例,舌下腺占位性病变1例。均无手术史,术前行血常规、凝血功能及血小板检查,签署知情同意书。
1.2 仪器与方法 采用IU22彩色多普勒超声诊断仪、GE S8彩色超声诊断仪、GE E8彩色超声诊断仪;线阵探头频率5~10 MHz。患者取仰卧位或侧卧位等体位,头转向健侧,充分暴露检查部位,术前常规超声检查,并将图像调整至最佳状态,使用高频探头检查病变区域及周边组织。常规超声主要观察病变的位置、大小、形态、边缘、内部回声、周边血管情况,以及周边淋巴结是否肿大等。
1.3 穿刺方法 采用非负压穿刺法,确定病灶位置、调整好体位,充分暴露穿刺区域,常规消毒铺巾,2%利多卡因局部麻醉,固定探头,手持23 G穿刺针沿扫描平面进针,并实时观察针尖位置,当针尖到达病灶中心时,停止进针,反复提插加旋转10~20次,针座后孔或后方看到足够组织液时,停止穿刺,拔出穿刺针,将组织推注到载玻片上,适当涂开,并立即放入95%酒精固定液中。嘱患者用手按压穿刺部位10 min以上,门诊患者观察2 h,复查超声,确定无并发症,方可离院。
2 结果
72例中,恶性13例,良性59例。US-FNAB对恶性肿瘤诊断符合率为76.9%(10/13),良性肿瘤诊断符合率为94.9%(56/59)(表1),其中1例腺样囊性癌误诊为基底细胞瘤,1例黏液表皮样癌误诊为多行性腺瘤,1例腺泡细胞癌误诊为基底细胞癌,2例多行性腺瘤误诊为黏液表皮样癌,1例腺淋巴瘤误诊为多形性腺瘤(图1)。所有患者均未发生严重并发症。
3 讨论
常规超声已广泛用于涎腺占位性病变诊断中,其评估涎腺占位性病变的指标主要有部位、数目、大小、形态、边界、内部结构、钙化、后方回声、肿块与周围组织的关系、肿块血供及频谱情况等;虽其对肿块的良恶性评估有一定帮助,但不能提供有效的病理组织学资料,无法较准确地鉴别肿块的良恶性。USFNAB是一种简单、有效、安全、无辐射的诊断方法,能够在影像学诊断的基础上获得有效的病理资料。
有资料[2-5]显示,常规超声对涎腺恶性肿瘤病理分型诊断准确率为16.2%,细胞病理学对涎腺肿块病理分型准确率为95.6%,对涎腺恶性肿瘤病理分型准确度为94.6%;涎腺良性肿瘤FNAB的诊断准确率为84.38%~97.8%,恶性肿瘤FNAB的诊断准确率为82.6%~83.3%,总符合率为83.21%~93.8%。本研究显示,US-FNAB诊断良性肿瘤符合率为94.9%,与文献相近,恶性肿块诊断符合率为76.9%,低于文献报道,可能原因为:①操作者经验不足,部分肿瘤未多点穿刺,取材效果不佳。②部分肿瘤液化坏死,活检时实质部分穿刺次数不够,取出组织含液性成分过多。③少数肿瘤病理形态学相似,细胞学上难以鉴别,a.多形性腺瘤与低级别黏液表皮样癌在细胞形态学上难以鉴别,主要原因为:多形性腺瘤形态多样,富含细胞,发生囊性变后无法找到典型的“马尾状”、“放射状”猩红色黏液样物质及蓝染的软骨样组织;部分腺上皮细胞发生鳞状上皮化生后与黏液表皮样癌的鳞状上皮细胞难以区分。b.腺样囊性癌与基底细胞肿瘤在细胞形态学上亦难以鉴别等。有研究[6]认为实时超声定位准确度100%,实时细胞病理诊断(如床旁Wright-giemsa快速染色)能降低错误率,减少穿刺次数,提高准确性。笔者对腮腺占位性病变行常规超声检查时发现,良恶性肿瘤在声像上有所重叠,如腺淋巴瘤与多形性腺瘤两者声像相似,均表现为单发或多发的圆形、卵圆形肿块,边界清晰、包膜回声薄且大多完整等,慢性涎腺炎症肿块与实性占位性病变有时较难鉴别,特别是恶性肿瘤,声像图均表现为实质性回声,分布不均匀,血供丰富、无明显包膜等[7],本组1例腺淋巴瘤常规超声检查提示腮腺深叶实性占位性病变,术前患者拟诊为多形性腺瘤可能性大,US-FNAB和术后病理证实为腺淋巴瘤。由此可见,US-FNAB检查有助于肿块性质的诊断。
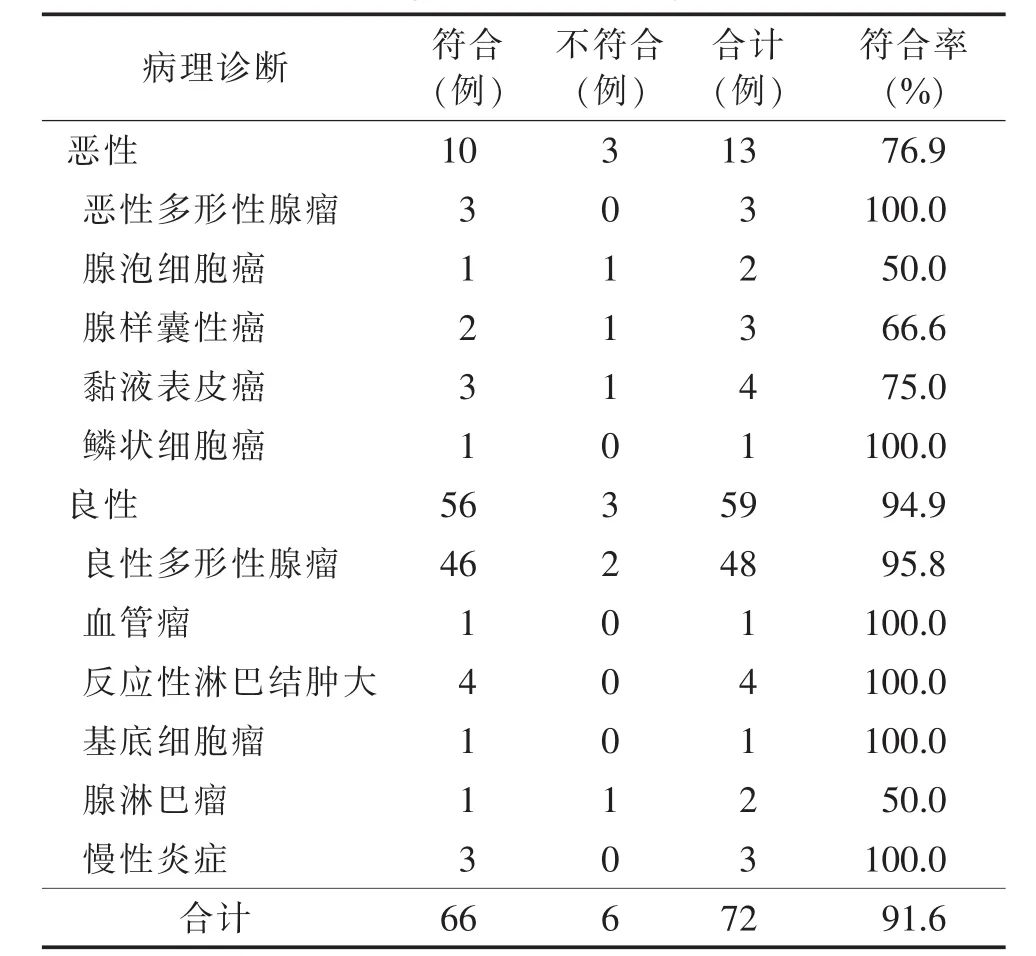
表1 US-FNAB诊断结果与病理诊断结果的比较
传统的触诊引导穿刺活检有很大局限性,对难以触及的小结节、含液性成分较多的结节和多发结节,常不能准确穿刺取材,且进针深度不易掌握,取材不当、穿刺失败的发生率较实时超声引导下穿刺活检高,有穿刺过深损伤血管及神经的风险。粗针穿刺活检术虽诊断率较高,但因创伤性相对较大,操作更复杂,且穿刺部位位于颜面部等因素,部分患者不易接受。
有文献[8]报道触诊引导FNAB不能提供诊断的患者,行实时超声引导下FNAB 60%可重新获得满意的标本,对触诊阴性或触诊难以定位的患者非常有价值。超声引导下FNAB取材较触诊引导下的FNAB准确成功率高,可减少或避免损伤周围组织。超声引导下涎腺穿刺活检对涎腺疾病的治疗和外科手术方案的制订有指导作用,若活检结果为恶性,则术中不必行快速病理检查,可节省手术和等待术中冷冻病理结果的时间;若为良性,则可避免不必要的手术。因此,术前确定涎腺肿瘤病理良恶性非常重要[9]。虽超声引导下FNAB使涎腺占位细胞学活检趋于完善,但细胞学活检反映病变的组织学仍有局限性,如穿刺活检术与操作者经验技术有很大关系,诊断良恶性病变的敏感度、特异度及准确性不如组织病理学,假阳性和假阴性组织学活检低于细胞学活检等,若取材部分是液化坏死组织,则难以获得满意的病理结果,因此穿刺活检诊断恶性肿瘤时应非常谨慎,且结果须密切结合临床。
综上所述,应用超声引导下涎腺占位性病变穿刺活检具有实时、微创、实用、简单方便、迅速灵活、安全、准确及创伤小、痛苦少、患者易接受等特点,同时具有能提高取材准确性、降低并发症,提供病变与周围血管关系等优点,在临床诊断和治疗中具有很大的应用价值。
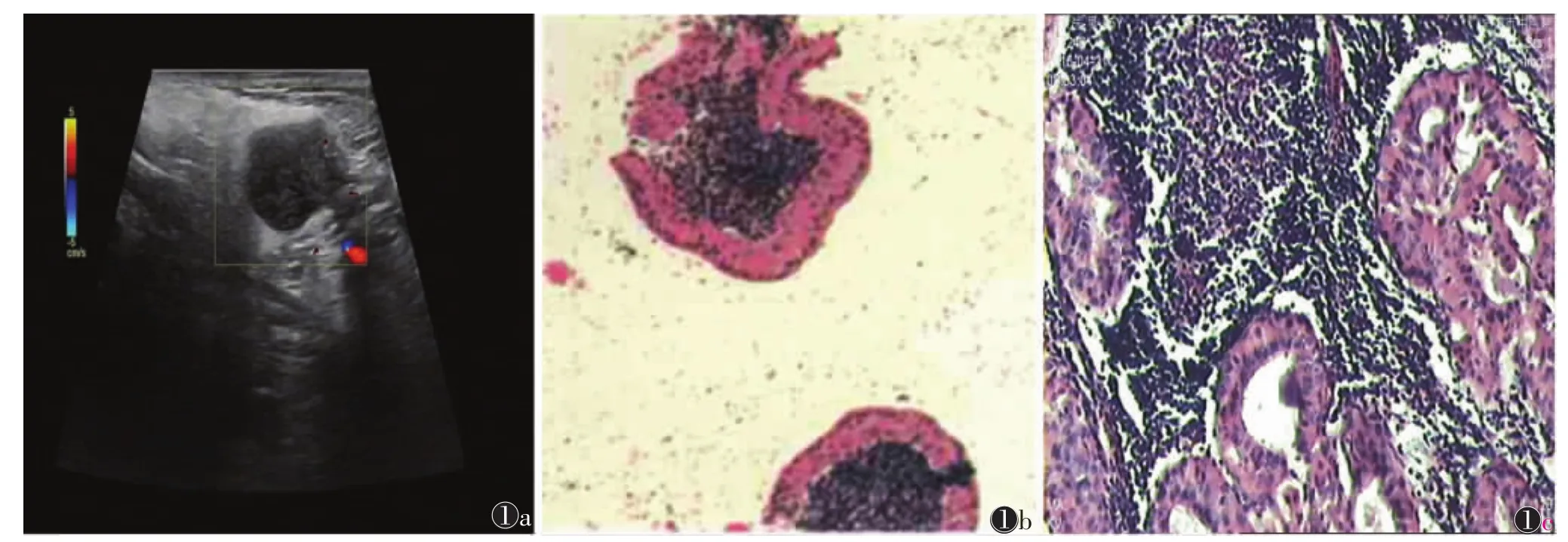
图1 女,56岁 图1a 超声示腮腺实性占位性病变,边界清,内回声较低,稍不均匀,血供较少 图1b 细针穿刺细胞学病理诊断为腺淋巴瘤(HE×100) 图1c 术后病理诊断为腺淋巴瘤(HE×200)
