甲状旁腺及其血供原位保护的临床研究
2019-03-27唐乐辉朱之坤
唐乐辉,陈 浪,朱之坤
(重庆市合川区人民医院乳甲科 401520)
甲状腺手术是外科常见手术,尽管被认为是最安全外科手术之一,但其并发症不容忽视,其中甲状旁腺损伤带来后果最严重,是外科医生不得不面临的难题[1]。对于甲状腺术后暂时性和永久性甲状旁腺功能低下的发生率文献报道分别为6.9%~46.0%[2-3]和1.8%~35.3%[4],这组数据足以引起外科医生的高度警惕。尤其在基层医院,因为顾虑甲状旁腺损伤而导致甲状腺癌手术不彻底现象时有发生,因此甲状旁腺的识别及其血供保护在甲状腺手术重尤为重要。本研究将入组病例进行分组,对照组患者采用精细被膜解剖法探查和保护甲状旁腺,观察组患者采用纳米碳示踪剂[5]帮助甲状腺旁腺的识别和血供保护,现报道如下。
1 资料与方法
1.1一般资料 选取2015年11月至2017年11月本院甲状腺癌手术患者40例,均在术前细针穿刺或术中快速冰冻切片诊断明确为甲状腺癌。其中男7例,女33例,年龄33~71岁,中位年龄47岁。乳头状癌29例,滤泡状癌9例,髓样癌2例。采用随机数字表法分为观察组及对照组,每组20例。纳入标准:(1)甲状腺癌诊断明确,有手术指征,无手术禁忌;(2)无重大精神疾病和意识障碍病史。排除标准:(1)甲状旁腺原发性疾病;(2)有重大精神疾病和意识障碍;(3)不同意参加本研究。两组患者性别、年龄、临床分期、病理类型等一般资料比较,差异无统计学意义 (P>0.05),具有可比性。本研究经伦理委员会批准,患者及家属知情同意。
1.2方法 两组患者手术方式采用全甲状腺切除+中央区淋巴结清扫术/一侧或双侧颈淋巴结清扫[6]。观察组患者采用纳米碳示踪剂对甲状旁腺及其血供进行显露,其中12例患者行甲状腺全切除+中央区淋巴结清扫术,5例加行一侧颈淋巴结清扫术,3例行双侧颈淋巴结清扫术。对照组采用精细化被膜解剖法寻找并显露甲状旁腺及血供,11例行甲状腺全切除+中央区淋巴结清扫术,7例加行一侧颈淋巴结清扫术,2例行双侧颈淋巴结清扫术。观察组病例在游离甲状腺前,对于肿块位于甲状腺表面的,在肿块四周选4点用皮试针注射卡纳琳在甲状腺组织内,每处0.1~0.2 mL,注射时回抽避免注入血管。对于肿块在甲状腺后面或背侧,选甲状腺上中下3点,其中注射量0.1~0.2 mL。术中进行双侧上下位甲状旁腺及血供的探查和保护。打开颈前肌群后,紧贴甲状腺固有被膜游离,先分离出甲状腺中静脉并离断,然后暴露甲状腺上极,紧贴上极离断,小心保护甲状腺上动脉后支,翻起甲状腺上极,以甲状软骨下角作为位定位标识仔细寻找上位甲状旁腺,找到上位甲状旁腺后连同其血管蒂用钝性方式从甲状腺表面轻轻推开,从而原位保护甲状旁腺及其血管。而下位甲状旁腺由
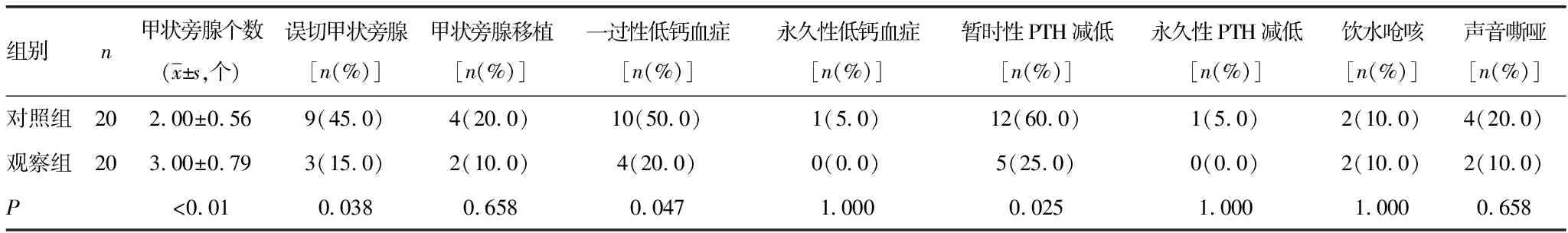
表1 两组临床指标比较
于解剖变异较多,主要从甲状腺下极及甲状腺下动脉或中静脉的下极周围,向气管前及上极方向寻找下甲状旁腺。处理甲状腺血管均紧贴甲状腺水平结扎,保留主干血管。最后切除的标本常规检查是否合并甲状旁腺的误切。对怀疑误切者,切取小块送病理检查,经病理检查证实为甲状腺旁腺且没有肿瘤侵犯的采用甲状旁腺自体移植法[7],将切除的旁腺剪成小块组织,移植于胸锁乳突肌内[8],两组术中均观察甲状旁腺形态,带血管蒂是否完整,有无明显缺血坏死等表现。
1.3观察指标 记录探查及找到甲状旁腺数目、误切甲状旁腺数目、记录两组患者术后口角、四肢麻木、抽搐情况。对观察组和对照组患者的术后第1天及术后1个月甲状旁腺激素(PTH)及血钙进行检测,统计术后并发症饮水呛咳、声音嘶哑情况。

2 结 果
所有患者均显露双侧甲状旁腺,并至少成功原位保留1枚甲状旁腺。血清钙小于2.1 mmol/L且有低钙血症症状者诊断为低钙血症,PTH<8 ng/L诊断为甲状旁腺功能减退。观察组患者甲状旁腺个数明显多于对照组,甲状旁腺误切率、一过性低钙血症率、暂时性PTH减低率明显低于对照组,差异有统计学意义(P<0.05)。两组患者甲状旁腺移植、永久性低钙血症、永久性PTH减低、饮水呛咳、声音嘶哑比例差异均无统计学意义(P>0.05)。术中误切甲状旁腺行胸锁乳突肌内移植病例术后未出现低钙血症及PTH减低。术后予常规口服补钙,对出现低钙血症或甲状旁腺功能减退的患者给予联合静脉输注葡萄糖酸钙,并每月随访监测血清钙和血PTH。平均随访3~12个月,永久性甲状旁腺功能减退1例,其余低钙及低PTH均在3~6个月内恢复,饮水呛咳及声音嘶哑患者在3个月内恢复正常,见表1。
3 讨 论
甲状腺术后并发症甲状旁腺功能低下,尤其是永久性甲状旁腺功能减退者出现口角、四肢麻木,甚至反复抽搐,需长期补钙治疗,不仅给患者带来痛苦,甚至引发医疗纠纷[9]。本研究中对照组采用精细化被膜解剖法寻找并保护显露甲状腺旁腺及血供,观察组采用纳米碳示踪剂对甲状旁腺及其血供显露和保护。笔者发现利用淋巴结黑染和甲状旁腺负显影原理有利于甲状旁腺探查和保护,术中需熟悉甲状旁腺常规解剖部位,上甲状旁腺位置较固定[10],在甲状软骨下缘水平寻找和保护。而下甲状旁腺变异较多,常规在甲状腺下动脉或中静脉的下极支附近探查,以及借助“甲状腺蒂”和Zuckerkandl结节重要解剖学标志,仔细识别下位甲状旁腺。而甲状旁腺血供的保护需要摒弃传统的“上近下远”的原则来处理甲状腺上下动脉。近年研究表明[11],甲状腺血管主干的结扎是导致甲状旁腺血供障碍和功能减退的主要原因,应遵循局部微解剖的外科操作理念,紧贴甲状腺真被膜切断甲状腺分支血管,同时保留甲状旁腺和假被膜之间的黏附关系。同时笔者认为对甲状旁腺的识别尽管在示踪剂辅助下也有较困难的时候。加用纳米碳示踪剂后,淋巴结黑染后与旁腺鉴别相对容易,但有时旁腺与脂肪容易混淆,尤其是水肿粘连较重患者。笔者在手术中常规仔细检查切除的标本,对于疑似甲状旁腺的组织取其1/3~1/2进行快速病检,对误切的甲状旁腺组织进行自体移植。有研究表明,对于甲状旁腺功能低下的治疗,甲状旁腺移植是最佳的途径[7]。本组中,4例误切的6个甲状旁腺没有肿瘤侵犯,行甲状旁腺移植,患者未出现低钙及甲状旁腺功能低下。在手术中涉及甲状旁腺解剖区域的操作,尽量不用电刀及吸引器,采用钝性方式分离,从而避免对甲状旁腺的人为损伤,术中常规显露喉返神经,对误切的甲状旁腺进行移植等方法,甲状旁腺移植术简单易行,效果明显,术中常规放置引流管,术后不使用止血药可以适当使用改善微循环药物。
