不同来源精子行ICSI治疗不射精症患者的临床疗效
2019-03-27崔险峰
高 戈,丁 攀,王 荣,崔险峰△
(1.天津市中心妇产科医院生殖医学中心,天津 300100;2.天津市永久医院手术室,天津 300450)
不射精症是指既没有顺行射精也没有逆行射精,是由于精液不能从精囊、前列腺和射精管排入尿道引起。在男性不育中,不射精症比较常见。因射精功能障碍引起的不育,通过药物或心理干预治疗效果较差,更多的是通过阴茎震动刺激或直肠电刺激收集精液行辅助生殖技术治疗[1-2]。阴茎震动刺激是临床治疗不射精症的首选,但仍然有一些患者无法通过阴茎震动刺激诱导射精。对刺激诱导射精失败的患者,可采用外科取精术提取睾丸精子结合ICSI治疗[3]。本研究回顾性分析不同来源精子行ICSI治疗不射精症患者的临床疗效。
1 资料与方法
1.1一般资料 选取2012年1月至2017年6月在天津市中心妇产科医院生殖医学中心诊断为不射精症行卵胞浆内单精子注射(ICSI)的患者93例,所有患者染色体核型分析结果均为正常;其中糖尿病29例,脊髓损伤20例,骨盆及腹膜后手术6例,先天性脊柱畸形4例,特发性34例。在妻子取卵日,56例采用阴茎震动刺激法获得射出精液中的精子行ICSI治疗(A组),37例阴茎震动刺激法获精失败采用睾丸精子抽吸术(TESA)提取的睾丸精子行ICSI治疗(B组)。本研究经医院伦理委员会批准。两组一般资料比较差异无统计学意义(P>0.05),见表1。
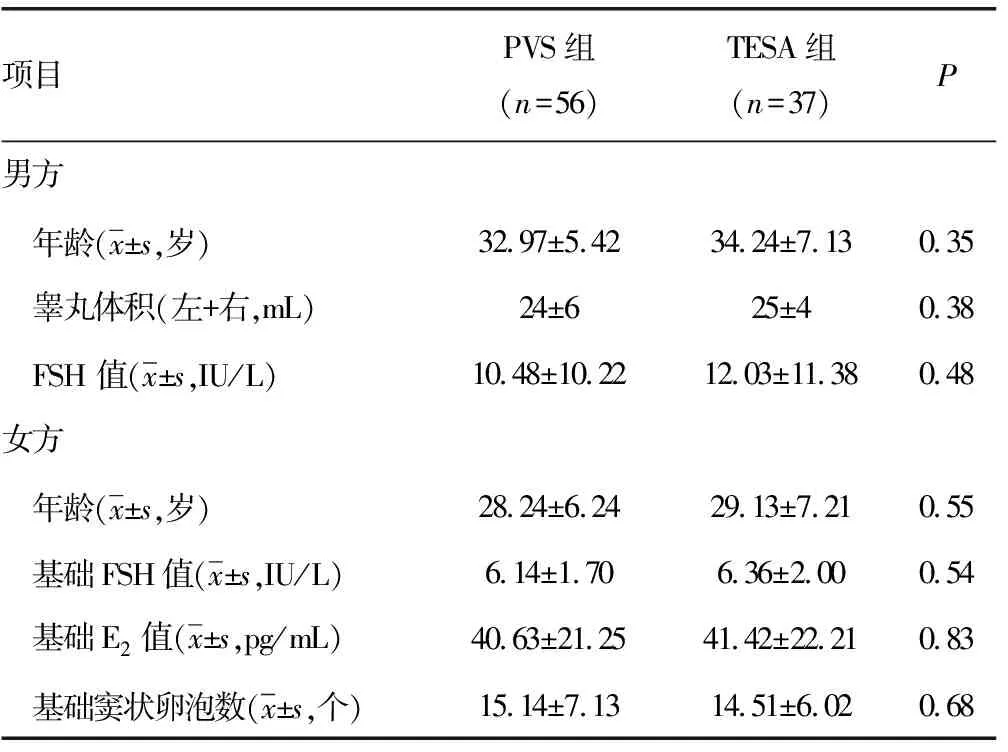
表1 两组一般资料比较
FSH:卵泡刺激素;E2:雌二醇
1.2方法
1.2.1阴茎震动刺激法 患者取仰卧位或坐位,将振动器置于阴茎系带处(振幅2.5 mm,频率100 Hz)直至射精,每次震动时间不超过 3 min,如未射精,休息2 min后继续刺激,如连续3次刺激均未射精,则采用睾丸精子。将刺激获得的精液离心(1 500 g,5 min),弃上清,留沉淀及约200 μL培养液,吹打混均后置培养箱培养3 min后用于ICSI治疗。
1.2.2睾丸精子抽吸术(TESA) 局部麻醉后以22G针头连接20 mL注射器经皮穿刺睾丸,负压吸引获得少量睾丸组织,将抽吸的睾丸组织放入盛有G1.3培养液的培养皿中,25G的注射针将睾丸组织机械割成较小的碎块,在200倍显微镜下寻找精子。TESA所得睾丸组织处理镜检发现精子后,将含有睾丸组织的培养液离心(300 g,5 min),弃上清,留沉淀及约20 μL培养液,吹打混均后置培养箱培养3 h后用于ICSI治疗。
1.2.3控制性卵巢刺激(COS)方案 常规采用黄体中期GnRH-a长方案进行COS周期,降调小于或等于14 d时测定激素水平、子宫内膜厚度和窦状卵泡直径,确定达到降调标准后(内膜厚度小于或等于5 mm、E2≤50 pg/mL、促黄体生成素(LH)≤5 IU/L、FSH<5 IU/L、窦状卵泡直径均小于8 mm),应用150~300 IU促性腺激素(Gn)启动COS周期,并根据B超监测的卵泡情况和血清LH、E2水平调整Gn用量,当大于或等于3个主导卵泡直径达到18 mm时,肌肉注射绒毛膜促性腺激素(hCG) 4000~10 000 IU,36 h后B超引导下取卵。
1.2.4受精和胚胎移植 受精和胚胎移植按常规方法进行,行ICSI后16~18 h观察有无原核形成,以双原核(2PN)为正常受精。分别于受精后41~43 h、61~69 h察看胚胎卵裂情况,并记录卵裂球数目。根据卵裂球大小均匀与否及核碎片量的多少进行胚胎质量评级[4]。新鲜周期胚胎移植均为第3天胚胎,移植后12 d检测血hCG水平,确定是否怀孕,移植后30 d超声检查,见宫腔内有孕囊和心管搏动诊断为临床妊娠。

2 结 果
2.1COS周期中一般资料比较 两组COS周期中Gn剂量、hCG日E2水平、成熟卵子数、ICSI受精率比较差异无统计学意义(P>0.05),优质胚胎形成率差异有统计学意义(P<0.05),见表2。
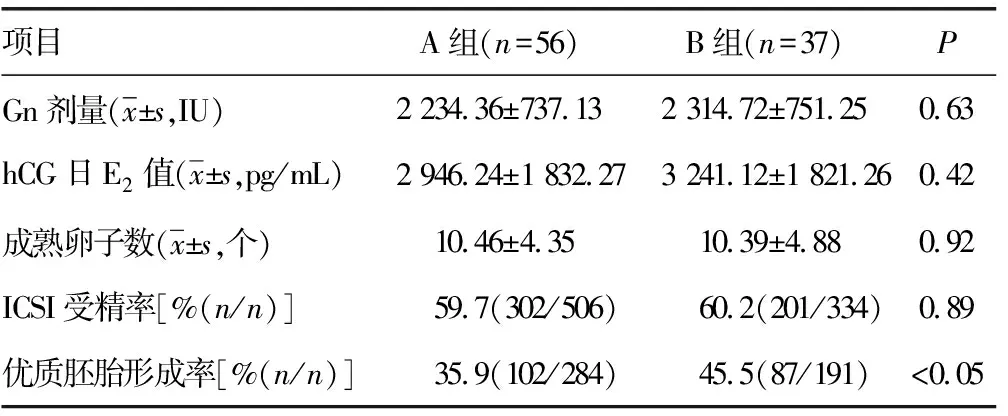
表2 两组COS周期中一般资料比较
2.2新鲜胚胎移植周期情况比较 两组间新鲜胚胎移植周期移植胚胎数、移植优质胚胎数及移植日内膜厚度差异均无统计学意义(P>0.05),而胚胎着床率、临床妊娠率和活产率差异均有统计学意义(P<0.05),新生儿的出生体质量、出生存在畸形等异常情况的发生率差异均无统计学意义(P>0.05),见表3。
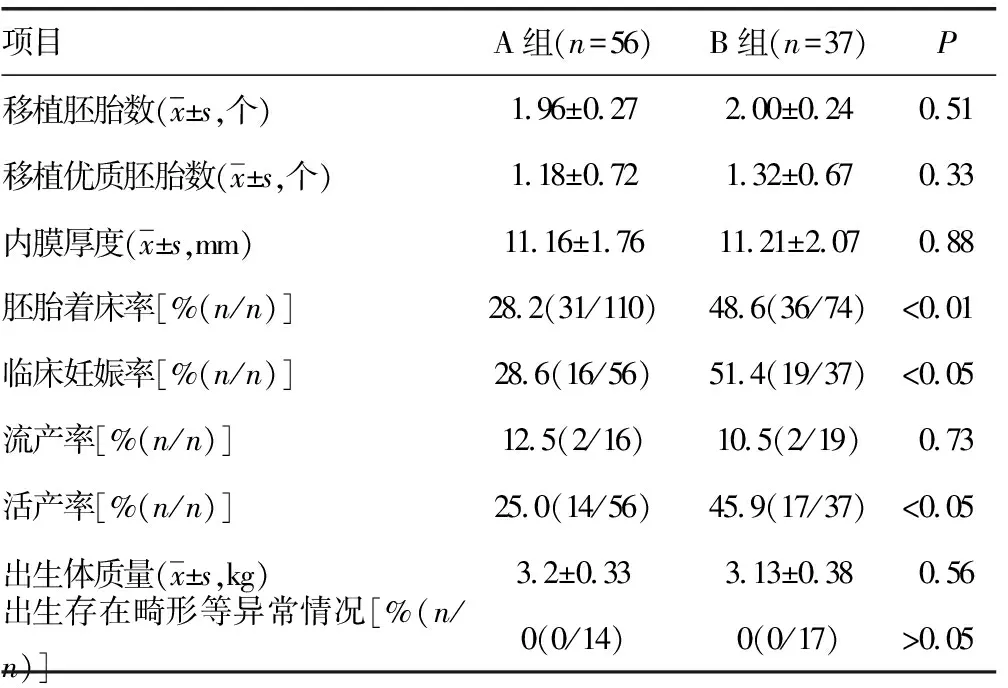
表3 两组新鲜周期胚胎移植情况比较
3 讨 论
不射精症是指既没有顺行射精也没有逆行射精,是由于精液不能从精囊、前列腺和射精管排入尿道引起。不射精症在普通人群中并不常见,但它是引起男性不育的重要原因之一。不射精症根据病因分为器质性和非器质性两大类,器质性原因多为中枢或外周神经系统功能障碍、交感神经切除术后、膀胱颈或前列腺部手术、雄激素缺乏、镇静类药物作用、慢性酒精中毒等;而非器质性的原因主要是精神心理障碍。临床诊断非器质性或功能性不射精症主要依靠询问病史,应当向患者仔细询问性交时有无射精感觉或性高潮。实验室检查包括高潮后尿液有无精子等,需与逆行射精、无精液症、输精管道梗阻等相鉴别。还应了解患者不射精症是原发性还是继发性,前者是指患者在清醒状态下从未有过射精;而后者是指患者曾经有过射精,后因其他因素导致不能射精。对于不射精症的治疗首先要进行心理疏导、性教育、性行为指导;其次可以应用麻黄素及左旋多巴等药物治疗[5-6]。药物治疗无效且有生育要求者则以阴茎震动刺激或直肠电刺激诱发射精,收集精液,根据收集到的精液质量选择人工授精或体外受精胚胎移植等辅助生殖技术;对于刺激诱发射精失败者可通过外科取精术获得精子行体外受精[7]。
不同来源精子对ICSI临床结局的影响已有不少研究,有学者认为射出精子组受精率和卵裂率均高于睾丸精子组[8],但大多数研究认为射出精子和睾丸精子的受精率、卵裂率无差异[9-13],这与笔者的研究结果一致。以往的研究中,关于在行ISCI治疗时,采用射出精子还是睾丸精子更有利于获得更高的胚胎着床率、临床妊娠率和活产率存在较大争议,一部分学者认为两组妊娠结局差异无统计学意义[8,10,12,14],而另一部分学者的研究则证实睾丸精子较射出精子可获得更高的胚胎着床率、临床妊娠率和活产率[9,11,15]。
本研究结果显示,采用外科取精术获得的睾丸精子较采用阴茎震动刺激法获得射出精子行ICSI可在新鲜胚胎移植周期中获得更高的胚胎着床率、临床妊娠率及活产率,而两组间在流产率、新生儿出生体质量及出生出现畸形等异常情况的发生率差异无统计学意义(P>0.05)。出现这种现象的可能原因:睾丸精子虽然成熟度偏低、活力较弱,但其躲避了输精管道不良微环境的影响,所以形态较好、DNA损伤小、DNA碎片率低,故而胚胎发育潜能较好,而因为患者不射精症的原因,震动诱导射精射出的精子往往在附睾、输精管中停留时间过长,精子微环境较差、DNA碎片多、氧自由基损伤程度较高,进而导致胚胎发育潜能较差和植入率偏低[16-19]。
值得注意的是,在本研究中,尽管阴茎震动刺激法较外科取精术的优质胚胎形成率明显偏低,但移植优质胚胎数两组间差异无统计学意义(P>0.05),但外科取精仍较阴茎震动刺激法获得了更高的胚胎着床率、临床妊娠率及活产率,说明TESA实际的胚胎发育潜能方面也较好。那么对于不射精症患者行ISCI治疗时,是否应该放弃震动刺激射出的精子,而直接采用外科提取的睾丸精子,考虑到外科取精是有创操作,可能带来一些如出血、感染及睾丸萎缩等并发症,同时,本研究中外科取精的患者全部为阴茎震动刺激法取精失败者,并非随机对照试验,因此需综合考虑多方面因素,同时参考更多的随机对照试验的临床研究数据。
