阴茎癌患者术前淋巴细胞与单核细胞比值与临床病理特征及预后的相关研究
2019-03-22王梦珍
王梦珍,傅 斌
0 引 言
阴茎癌是男性泌尿生殖系统中一种相对少见的恶性实体肿瘤,在不同国家及地区,社会经济水平、健康卫生习惯等人群中,它的发病率有着显著差异。近年来由于我国人民生活水平提高及卫生习惯的不断改善,阴茎癌的发病率也呈现出逐年下降的趋势。然而,到目前为止,阴茎癌的发病原因尚不明确,目前比较公认的危险因素有包茎或包皮过长,此外人乳头瘤病毒感染、生殖器疣及阴茎外伤,吸烟等也可能与发病有关。研究表明,肿瘤的发生发展与慢性炎症过程密切相关[1],人体内的炎性反应一方面对肿瘤细胞有杀伤作用,另一方面还能通过改变细胞微环境诱导正常细胞癌变,促进肿瘤发生与进展[2]。淋巴细胞和单核细胞作为全身炎症反应的关键免疫细胞,不但参与了体内肿瘤相关免疫反应,而且与还肿瘤细胞发生着双向调节作用。目前国内外研究发现,术前外周血淋巴细胞与单核细胞比值(Lymphocyte to monocyte ratio,LMR)与肺癌、乳腺癌、胃癌、结直肠癌、胰腺癌、肾癌及膀胱癌等患者的预后及转归密切相关[3⁃9]。但外周血LMR与阴茎癌患者的预后关系报道较少。因此,本研究旨在分析LMR与阴茎癌的临床病理及术后生存时间的关系,以期对阴茎癌的治疗和预后预测提供有价值的参考依据。
1 资料与方法
1.1 研究对象回顾性分析2000年1月至2018年1月就诊于南昌大学第一附属医院泌尿外科并接受手术治疗的44例阴茎癌患者的临床病理资料,分为低LMR组(LMR<3.4,n=21)、高LMR组(LMR≥3.4,n=23)。纳入标准:①患者临床病理及随访资料完整;②接受阴茎部分切除或根治性切除手术;③术后病理证实为阴茎癌。排除标准:①肿瘤存在远处器官转移;②术前行放疗,化疗或免疫治疗;③合并其他肿瘤;④存在影响血常规结果的血液或免疫系统疾病。
1.2 观察指标统计分析患者年龄、吸烟史,包皮或包茎史;术前最近一次血常规结果:绝对淋巴细胞(L)和单核细胞(M)计数,并计算LMR值;影像学检查:肿瘤最大直径(cm)、淋巴结是否肿大;病理检查:病理类型、肿瘤细胞分级、是否侵犯神经及是否存在淋巴结转移。
1.3 术后随访以患者接受手术后第1天为观察起点,每半年到1年随访1次,随访终止日期为2018年7月7日,随访时间为1~144个月,随访中位值28.5个月。通过电话,门诊复诊等方式随访。具体内容包括一般体格检查、血常规及肝肾功能、胸部X线片和中下腹部CT等检查,患者的肿瘤无复发生存期定义为术后第1天到影像学或病检提示复发或转移的时间,以及从随访开始到结束仍未发生复发的时间。患者的总生存期定义为术后第1天到出现死亡或随访截止的时间。
1.4 统计学分析采用SPSS19.0软件进行数据分析。计数资料采用频数描述,组间比较采用χ2检验或Fisher精确概率法,采用Kaplan⁃Meier法进行单因素生存分析并绘出生存曲线,运用Long⁃Rank法进检验,采用Cox回归模型分析影响阴茎癌患者预后的危险因素。以P≤0.05为差异有统计学意义。
2 结 果
2.1 一般特征患者中位年龄为54.5(37~82)岁。17(38.6%)例患者术前有单侧或双侧腹股沟淋巴结肿大,但均未提示有盆腔淋巴结肿大,肿瘤直径中位值为3(1~5.5)cm。术后病检显示:44(100%)例患者为鳞状细胞癌,其中37(84.1%)例患者肿瘤位于阴茎头部,且位于冠状沟,包皮内板7(15.9%)例。高LMR组、低LMR组淋巴细胞数分别为1.65(0.85~3.1)×109/L、0.49(0.17~1.03)×109/L。LMR的中位数为3.4(1.5~12.8)。见表1。
2.2 阴茎癌患者临床病理特征的差异低LMR组、高LMR组在肿瘤侵犯神经方面差异有统计学意义(P<0.05)。见表1。
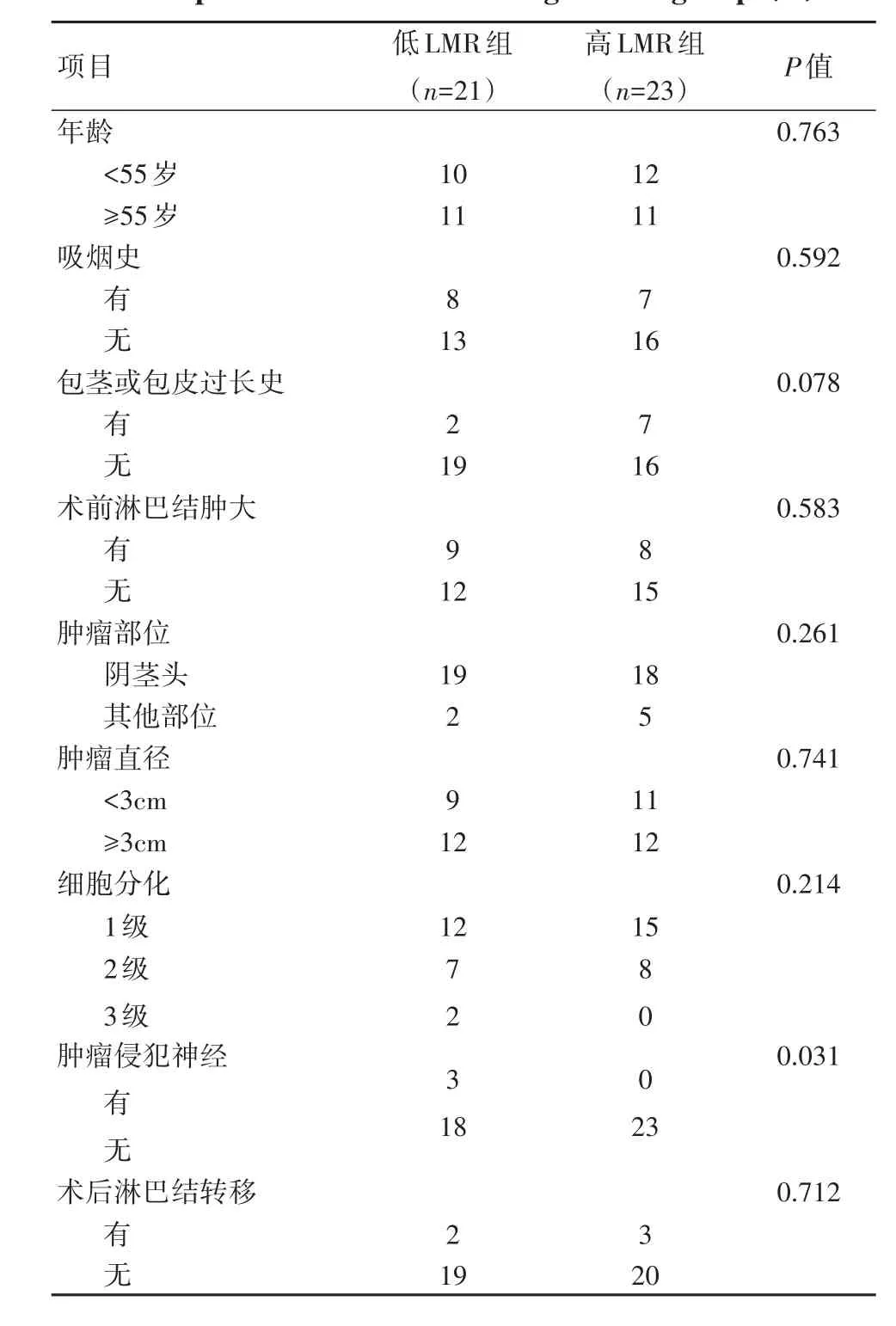
表1 阴茎癌患者临床病理特征的比较(n)Table 1 Clinicopathological features of the penile cancer patients in the low⁃and high⁃LMR groups(n)
2.3 影响阴茎癌患者预后的单因素分析结果Long⁃Rank单因素分析结果显示:肿瘤直径、细胞分级及LMR是影响阴茎癌患者肿瘤无复发生存期的危险因素(P<0.05),术后淋巴结转移、侵犯神经、术前LMR是影响阴茎癌患者总生存期的危险因素(P<0.05)。见表 2。高 LMR 组患者中位肿瘤无复发生存期较低LMR组明显延长(26个月vs7 个月,P=0.010),中位总生存期亦明显延长(73个月vs29个月,P=0.045)。见图1。
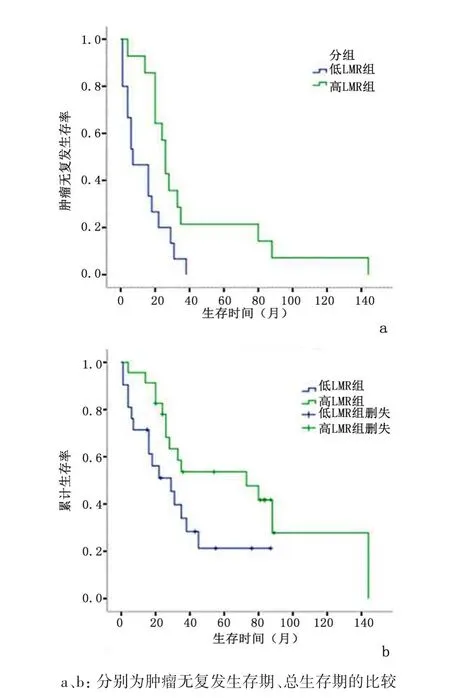
图1 LMR对阴茎癌患者预后的预测作用Figure 1 Predictive value of LMR in the prognosis of pe⁃nile cancer
2.4 影响阴茎癌患者预后的多因素分析结果将影响患者预后有意义的单因素结果纳入Cox回归模型中,结果显示术前LMR是阴茎癌患者肿瘤无复发生存期及总生存期的预后危险因素(P<0.05)。且高LMR组肿瘤复发风险较低LMR组降低(HR=0.398,95%CI:0.174~0.909),总生存期延长(HR=0.428,95%CI:0.185~0.994)。见表3、表4。
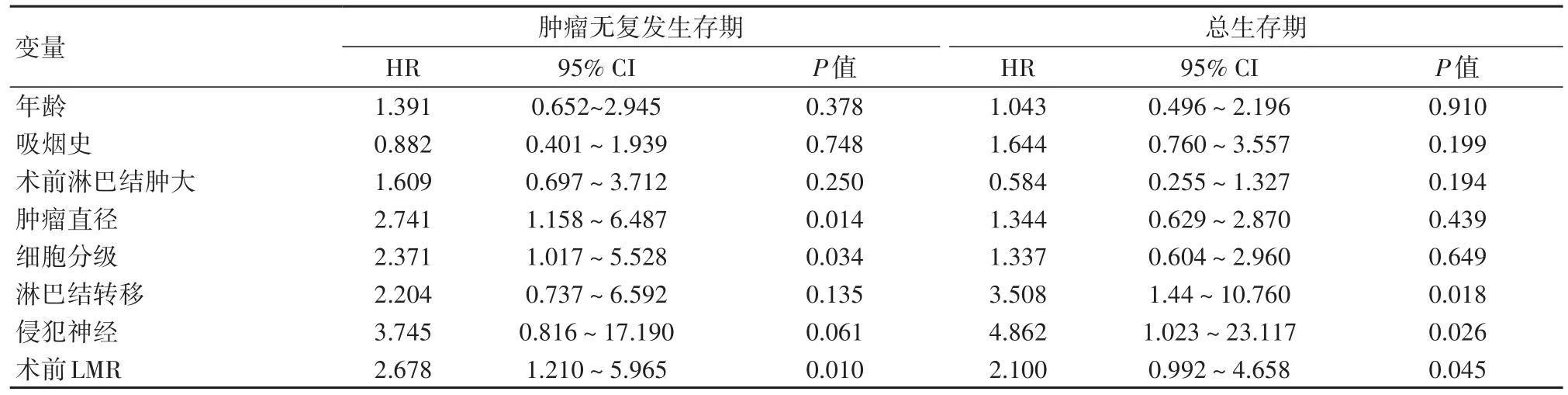
表2 阴茎癌患者临床病理特征的单因素生存分析结果Table 2 Clinicopathological features and the rates of recurrence⁃free survival and overall survival of the penile cancer pa⁃tients
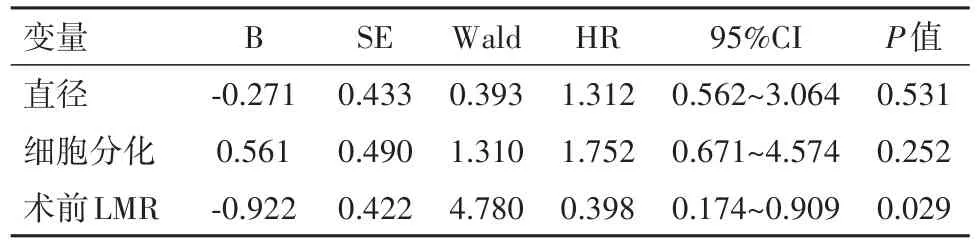
表3 阴茎癌患者多因素生存分析对肿瘤无复发生存期的预测作用Table 3 Risk factors affecting the recurrence⁃free surviv⁃al of the penile cancer patients
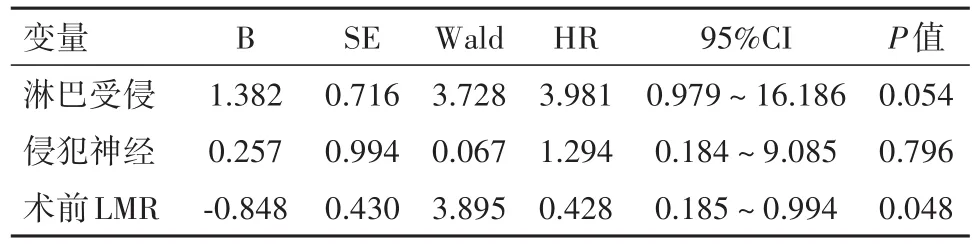
表4 阴茎癌患者多因素生存分析对总生存期的预测作用Table 4 Risk factors affecting the overall survival of the penile cancer patients
3 讨 论
阴茎癌由于发生部位特殊,术后不仅会引起排尿困难、性功能缺失等问题,还会导致患者异常的心理变化及自卑等负面情绪的积累,将严重降低患者的生活质量。流行病学调查发现,过长的包皮导致包皮腔内污垢的沉积,长期以往产生的慢性炎性刺激是阴茎癌患病的重要危险因素,而淋巴细胞和单核细胞作为人体炎症反应的重要参与者,近年来,大量研究表明其组合体LMR值与多种肿瘤的预后生存相关,但LMR与阴茎癌患者预后关系研究较少,因此本研究对此进行探讨。
人类恶性肿瘤的结局与预后不仅取决于患者的临床和病理学特征,还取决于人体的炎症与免疫状态[10]。本研究探讨了LMR与肿瘤患者预后关系,其内在机理为:单核细胞通过分化为肿瘤相关巨噬细胞,后者不仅能够促进肿瘤血管生成、细胞增殖与迁移,还能抑制抗原诱导的淋巴细胞增殖反应,从而减弱人体的抗癌免疫力,因此对癌症患者预后不利[11]。相反,肿瘤浸润淋巴细胞可以通过产生抑制肿瘤生长的细胞因子、抗血管生成因子和释放诱导凋亡蛋白或细胞毒性颗粒而直接发挥有利的肿瘤杀伤作用[12]。LMR可更加稳定且全面的反映宿主的抗癌免疫力与促瘤炎性微环境,如当LMR值增加则表示人体内抗癌免疫力较强和或促瘤因子较弱,最终表现为对患者的生存预后有益。
Wang等[13]研究发现,高 LMR 组与更有利的OS、RFS有关;此外,低LMR与肿瘤直径较大、T分期高及远处转移等显著相关。Andrea等[14]分析显示LMR 是 RFS,肿瘤特异性生存率(Cancer⁃specific survival,CSS)和总生存期的预测因子,而且将LMR添加至标准术前模型后,其对于预测淋巴结转移的准确性提高了4.5%,提示LMR可以独立预测术前淋巴结转移和肿瘤患者的生存结局。本研究首次探究了LMR与阴茎癌患者的预后关系,结果显示与上述研究结论保持一致,低LMR组与高LMR组相比,患者的肿瘤无复发生存期及总生存期明显缩短(P<0.05),多因素分析发现低LMR是阴茎癌患者肿瘤无复发生存期和总生存期的预后危险因素,充分说明术前外周血高LMR值可以作为肿瘤患者预后的保护性因素,同时也反应炎症对阴茎癌患者的预后生存具有重要的影响作用。另外,本研究尚未发现LMR与阴茎癌肿瘤直径,淋巴转移之间存在明显的相关性,考虑与研究样本数量较少,肿瘤自身特性等因素有关。
总之,本研究表明术前高LMR值与阴茎癌患者良好的预后显著相关,并与某些临床病理关系存在关联。LMR作为一种经济易、直观明了的肿瘤预后指标,可为肿瘤患者的个性化诊治,提高生存预后带来新的思路。但由于本研究为回顾性单中心小样本研究,随访时间短等问题,因此研究结论还有待进一步大临床样本证实。