腹腔镜治疗女性不孕症合并盆腔粘连效果分析
2019-03-20刘子妍
刘子妍
不孕症是指患者正常性生活1年且未采取任何避孕措施仍未受孕的现象,其中女性不孕症多由盆腔粘连等引起的输卵管堵塞所致。传统多采用开腹手术予以治疗,但却存在创伤大、风险高等弊端[1],而近年来研究显示,腹腔镜手术具有创伤小、风险低等优势,故越来越多地被用于盆腔粘连的治疗。为对比分析不同术式的临床疗效,以期为不孕症合并盆腔粘连的临床治疗提供更多的理论依据,笔者于本研究中回顾性分析了2016年1月至2017年1月分别采用腹腔镜手术及开腹手术治疗的90例不孕症合并盆腔粘连患者的临床资料,现报告如下。
1 临床资料
1.1 一般资料
本组患者共90例,均为2016年1月至2017年1月新乡市妇幼保健院妇科收治的已排除男性不育因素的女性不孕症合并盆腔粘连患者,按照手术方式将其分为观察组(45例,采用腹腔镜手术予以治疗者)与对照组(45例,采用开腹手术予以治疗者),其中观察组患者年龄22~34岁[(26.15±2.15)岁],不孕时间1~5年[(2.83±1.32)年],原发性不孕者32例、继发性不孕者13例,单侧输卵管阻塞者24例、双侧输卵管阻塞者21例,输卵管伞端阻塞者40例、其他部位阻塞者5例;对照组患者年龄22~35岁[(26.11±2.11)岁],不孕时间1~5年[(2.81±1.30)年],原发性不孕者31例、继发性不孕者14例,单侧输卵管阻塞者25例、双侧输卵管阻塞者20例,输卵管伞端阻塞者41例、其他部位阻塞者4例。两组患者年龄、不孕时间、病因、发病类型及阻塞部位等一般资料对比,P均>0.05,差异无统计学意义,具有可比性(表1)。本研究经新乡市妇幼保健院伦理委员会批准。
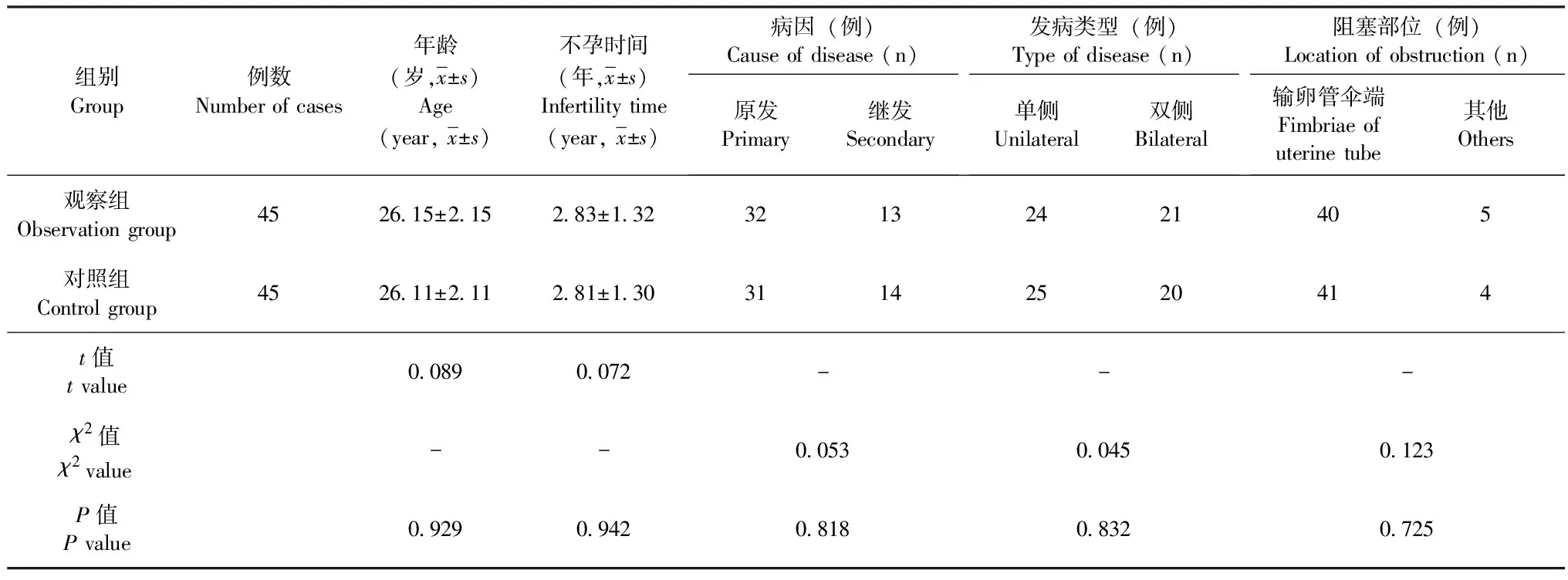
表1 两组患者一般资料对比Table 1 Comparison of general data between the two groups
注:两组患者年龄、不孕时间、病因、发病类型及阻塞部位对比,P均>0.05,差异无统计学意义
Note: The two groups were compared in terms of age, infertility time, caused of disease, type of disease and location of obstruction and no statistically significant difference was observed (allP>0.05)
1.2 纳入标准
(1)符合不孕症合并盆腔粘连的诊断标准者;(2)生活能够自理者。
1.3 排除标准
(1)未按要求顺利完成全程治疗者;(2)患有严重心、脑血管疾病及糖尿病,可影响最终妊娠者。
2 方法
2.1 手术方法
观察组患者于月经干净后1周采用腹腔镜手术予以诊治:全麻后取膀胱截石位,脐部作1 cm横向切口,并于气腹状态下将腹腔镜置入腹腔内对盆腔进行全面检查,根据病变情况对盆腔粘连部位行单、双极电凝分离或钝性分离,使子宫、卵巢及输卵管等恢复至正常解剖结构;输卵管闭锁和积液者应用美蓝液冲击,促使伞端外翻;子宫内膜异位灶予以电凝汽化;浆膜下肌瘤及肌壁间肌瘤者予以肌瘤摘除;卵巢囊肿者予以囊肿摘除;最后,经美蓝液通液确定输卵管通畅后,采用生理盐水冲洗盆腔,关闭腹部切口。
对照组患者于月经干净后1周采用开腹手术予以诊治:全麻后取膀胱截石位,于耻骨联合上方3~4 cm处作4~6 cm横向切口,暴露盆腔组织,并根据病变情况对盆腔粘连部位行单、双极电凝分离或钝性分离,使子宫、卵巢及输卵管等恢复至正常解剖结构;输卵管闭锁和积液者应用美蓝液冲击,促使伞端外翻;子宫内膜异位灶予以电凝汽化;浆膜下肌瘤及肌壁间肌瘤者予以肌瘤摘除;卵巢囊肿者予以囊肿摘除;最后,经美蓝液通液确定输卵管通畅后,采用生理盐水冲洗盆腔,关闭腹部切口。
2.2 观察指标及疗效判定标准
对比观察两组患者的手术时间、恢复生活自理时间、住院时间、并发症发生情况及干预效果。
术后1年,对比观察两组患者的干预效果:显效,下腹部坠胀、疼痛及腰骶部酸痛等症状消失,随访1年妊娠;有效,下腹部坠胀、疼痛及腰骶部酸痛等症状改善,随访1年妊娠;无效,随访1年未妊娠;总有效率=(显效例数+有效例数)/总例数×100%[2]。
2.3 统计学处理
3 结果
3.1 两组患者手术时间、恢复生活自理时间及住院时间对比
观察组患者的手术时间为(51.02±2.12)min、恢复生活自理时间为(3.01±1.01)d、住院时间为(4.11±1.82)d,对照组患者的手术时间为(62.14±2.24)min、恢复生活自理时间为(4.15±1.21)d、住院时间为(6.13±2.51)d,两组患者手术时间、恢复生活自理时间及住院时间对比,P均<0.01,差异具有统计学意义(表2)。
3.2 两组患者并发症发生情况及干预效果对比
观察组患者术后出现非感染性发热者2例,感染者2例,并发症发生率为8.89%;干预效果为显效者18例,有效者26例,无效者1例,总有效率为97.78%。对照组患者术后出现非感染性发热者7例,感染者4例,并发症发生率为24.44%;干预效果为显效者10例,有效者25例,无效者10例,总有效率为77.78%。两组患者并发症发生情况及干预效果对比,P均<0.05,差异具有统计学意义(表3)。
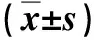
表2 两组患者手术时间、恢复生活自理时间及住院时间对比Table 2 Comparison of operation duration, time for regaining self-care ability and hospitalization time between the two
注:两组患者手术时间、恢复生活自理时间及住院时间对比,P均<0.01,差异具有统计学意义
Note: The two groups were compared in terms of operation duration, time for regaining self-care ability and hospitalization time and statistically significant difference was observed (allP<0.01)
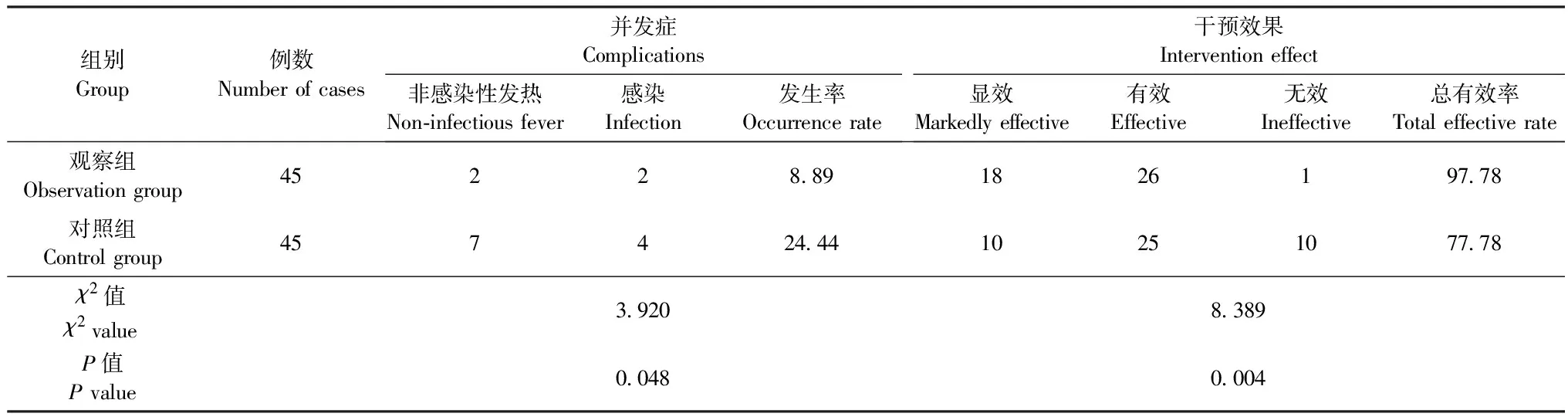
表3 两组患者并发症发生情况及干预效果对比(例,%)Table 3 Comparison of complication occurrence rate and intervention effect between the two groups (n, %)
注:两组患者并发症发生情况及干预效果对比,P均<0.05,差异具有统计学意义
Note: Complication occurrence rate and intervention effect were respectively compared between the two groups and the results showed statistically significant differences (bothP<0.05)
4 讨论
研究显示,随着人们生活习惯的改变,女性不孕症合并盆腔粘连的发病率也呈逐年升高的趋势,且目前临床上多采用药物保守与手术两种方式予以治疗,然而,药物保守治疗后妊娠率较低,效果不慎理想;手术治疗后妊娠率较高,但不同的术式又可直接影响患者的预后,因此如何选择正确的治疗方式尤为重要。
为探究不同术式对女性不孕症合并盆腔粘连患者的临床疗效,笔者于本研究中回顾性分析了分别采用腹腔镜手术及开腹手术治疗的此类患者的临床疗效。结果显示,腹腔镜手术治疗组患者的手术时间为(51.02±2.12)min、恢复生活自理时间为(3.01±1.01)d、住院时间为(4.11±1.82)d、并发症发生率为8.89%、干预后总有效率为97.78%,明显优于开腹手术治疗组患者的手术时间(62.14±2.24)min、恢复生活自理时间(4.15±1.21)d、住院时间(6.13±2.51)d、并发症发生率24.44%、干预后总有效率77.78%,两组患者手术时间、恢复生活自理时间、住院时间、并发症发生情况及干预效果对比,P均<0.05,差异具有统计学意义。即腹腔镜手术可明显提高女性不孕症合并盆腔粘连患者的治疗效果,其原因可能为:腹腔镜手术可通过微创切口置入腔镜等设备进行治疗,创伤较小,可明显减少并发症的发生率;可直接对盆腔环境进行观察,对粘连部位予以分离,从而恢复子宫、输卵管和卵巢的正常解剖结构[3];可动态观察输卵管的通畅情况,明确阻塞部位,并对阻塞的输卵管进行造口或通液,以恢复输卵管通畅[4];可对子宫内膜异位病灶进行重点治疗,从而改善盆腔环境,提高妊娠率[5-6]。与传统开腹手术相比,腹腔镜手术在保证治疗效果的同时,创伤相对较小、并发症发生率相对较低,治疗效果明显提高[7-8]。
综上所述,女性不孕症合并盆腔粘连患者行腹腔镜手术予以治疗,手术时间及术后恢复时间相对较短,并发症发生率相对较低,且可同时对其他病变部位进行处理,最大程度改善盆腔环境,有效提高妊娠率,疗效确切,在女性不孕症合并盆腔粘连的治疗中应用价值较高。
