血小板相关参数水平与脓毒症患者预后的相关性分析
2019-03-18刘芳张星星
刘芳 张星星
(西安医学院第二附属医院检验科,陕西 西安 710038)
脓毒症是一种全身炎症反应综合征,具有发病率高、病情凶险、治疗花费高、病死率高、医疗资源耗费大等特点[1]。临床上一致认为对能够反映脓毒症病情程度及预后情况的相关指标进行检测与探讨对于维护患者健康与生命安全具有重要指示意义。近年来相关研究表明,早期脓毒症患者血小板计数即会发生变化,对其进行有效监测可在一定程度上辅助临床医生预测患者病情并及时进行干预,但其敏感性弱于血小板相关参数,仅在血小板变化较大时方能反映在血常规单上,而血小板参数作为反映血小板分布与大小的指标,先于血小板计数发生变化[2-3]。鉴于此,本研究进一步探讨脓毒症患者预后与血小板参数的相关性。报告如下。
1 资料与方法
1.1一般资料 选择2016年1月至2017年10月我院收治的70例脓毒症患者作为研究对象,患者及其家属对本研究均知情,并签署同意书。其中男49例,女21例;年龄31~76岁,平均(65.23±5.61)岁;ICU住院时间2~12 d,平均(7.53±2.49) d;肺部感染33例,腹腔感染17例,胆道感染12例,泌尿系感染4例,软组织感染3例,颅内感染1例;微生物培养阳性48例,包括表皮葡萄球菌4例,金黄色葡萄球菌5例,溶血链球菌1例,肺炎链球菌4例,大肠埃希菌4例,铜绿假单胞菌6例,阴沟肠杆菌2例,鲍曼不动杆菌7例,肺炎克雷伯菌5例,大肠埃希菌4例,白色念珠菌3例,热带念珠菌1例,光滑念珠菌2例。
1.2入选标准 (1)纳入标准:①入选者均存在发热、呼吸急促、心动过速等症状,经临床检查、CT检查、实验室检查等确诊;②本研究前7d内未服用潘生丁、阿司匹林、肝素等易对凝血与血小板功能带来影响的药物;③住院时间>48 h。(2)排除标准:存在血液病、粒细胞缺乏症、白细胞减少症、恶性淋巴瘤、骨髓异常增生等影响血小板功能或数量的病史。
1.3方法 依据疾病转归,将患者分为存活组(n=52)与死亡组(n=18)。依据急性生理与慢性健康(APACHEⅡ)评分[4]将患者分为A组(n=9,APACHEⅡ评分<10分)、B组(n=27,10分≤APACHEⅡ评分≤19分)、C组(n=34,APACHEⅡ评分>19分)。该评分表内容主要包括体温、心率、动脉血、白细胞计数、心血管、肾脏、免疫抑制、年龄等,总分0~70分,得分越高病情越严重且病死率越高。依据血小板计数情况分为血小板减少组(n=29,PC<100×109/L)、非血小板减少组(n=41,PC≥100×109/L)。抽取患者3ml清晨静脉血,注入含有抑肽酶育抗凝剂EDTA-K2的密闭真空采血管中,注意匀力匀速振荡,促使其充分混匀,并于血标本收集30 min内通过日本SYSMEX KX-21全自动化血细胞分析仪、无氰HGB测量法检测血小板参数。观察指标:(1)比较存活组与死亡组血小板参数水平。(2)比较A、B、C三组血小板参数情况。(3)血小板减少组与非血小板减少组血小板参数水平。

2 结 果
2.1存活组与死亡组血小板参数 死亡组相较于存活组,PLT降低,PDW、MPV与P-LCR均升高,差异有统计学意义(P<0.05)。见表1。
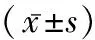
表1 存活组与死亡组患者血小板参数对比
2.2A、B、C三组血小板参数 C组相较于A组与B组,PLT更低,PDW、MPV与P-LCR均升高,差异有统计学意义(P<0.05)。见表2。
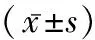
表2 A、B、C三组患者血小板参数对比
2.3血小板减少组与非血小板减少组血小板参数 血小板减少组相较于非血小板减少组,PLT降低,PDW、MPV与P-LCR均升高,差异有统计学意义(P<0.05)。见表3。
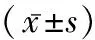
表3 血小板减少组与非血小板减少组患者血小板参数对比
3 讨 论
脓毒症发病机制十分复杂,目前临床上尚未完全阐明,主要涉及炎症、感染、凝血、免疫、组织损害、代谢等一系列问题,且与机体多器官、多系统生理病理改变关系密切[5]。由于脓毒症早期,凝血活化、炎性反应、纤溶抑制等相互影响,并共同参与病情发展过程,而血小板在激活凝血功能、加剧炎症反应方面具有重要作用,进而可对脓毒症出现、进展以及转归产生影响[6]。另外,活化后的血小板功能与形态均会发生改变,采用全自动血细胞分析仪进行观察,即可掌握机体炎症反应及脓毒症病情。目前,临床上对于脓毒症与血小板计数的研究相对较多,但对血小板相关参数水平与脓毒症预后的相关性研究还比较少[7]。为了准确判断病情转归,把握血小板输注指征,促进患者恢复,本研究主要观察PDW、MPV、P-LCR、PLT与脓毒症预后的关系。
本研究结果显示,死亡组相较于存活组,C组相较于A组与B组,PLT均降低,PDW、MPV与P-LCR均升高。由此可见,对于脓毒症患者,出现PLT降低,PDW、MPV与P-LCR均升高,其APACHEⅡ评分增大,预后不利,死亡风险更大。潘思梦[8]等在研究中指出PLT变化情况可有效反映脓毒症患者病情严重程度,与死亡率关系密切,与本研究结果一致,进一步论证了PLT可为脓毒症患者临床预后提供依据的观点。张晓宁[9]等报道,脓毒症患者病情发展过程中,PDW、MPV等血小板相关参数易出现变化,可用于预后评价。在血小板相关参数中,PDW、MPV与P-LCR属于分别从血小板体积差异程度、血小板大小或体积、大体积血小板比例反应血小板情况的指标,同时PDW可辅助临床上了解机体内成熟、衰老、新生的血小板分布情况,P-LCR能够呈现出血小板及骨髓新生血小板活化情况[10]。综合分析上述指标,可以更为客观地了解血小板活性、生成、增殖动力学及骨髓代偿增生情况。对于脓毒症患者,PDW、MPV与P-LCR升高,提示其体内存在形态各异、大小不一且致密的血小板,炎症反应剧烈,血小板活化明显且处于高凝状态,血小板破坏、消耗增加,骨髓代偿性增生,血小板生长因子大量释放,巨核细胞增生,新的致密且大的血小板产生,易加重病情。其中P-LCR水平的上升意味着血小板中存在众多活性致密颗粒,具备更强的释放、聚集与粘附功能,更易形成血栓,导致微循环栓塞,最终加重患者病情[11]。另外,随着PDW、MPV与P-LCR水平的升高,APACHEⅡ评分不断增大,死亡率越高,这对临床上判断脓毒症患者病情变化具有重要参考价值。本研究中还发现相较于非血小板减少组,血小板减少组PDW、MPV与P-LCR均升高,提示其拥有更明显的骨髓代偿增生、更活跃的血小板功能,且血液处在高凝状态,更易出现微血栓,损害脏器功能,故而预后干预时应慎行血小板输注[12]。
综上所述,PDW、MPV、P-LCR、PLT参数检测可为脓毒症患者预后干预提供依据,且当患者出现PLT降低,PDW、MPV与P-LCR均升高时其病情更重、死亡风险更大,提前预防或及时进行治疗干预,慎行血小板输注,对于维护患者安全、改善患者预后至关重要。
