剖宫产切口妊娠MRI影像学特点及其诊断价值
2019-03-14河南省南阳市中心医院妇科河南南阳473000
河南省南阳市中心医院妇科(河南 南阳 473000)
朱军义 郭 哲 王双双
剖宫产切口妊娠(CSP)是指胚胎着床于前次剖宫产切口瘢痕处,属于异位妊娠,孕妇停经后会出现阴道流血,妊娠中晚期时胎盘植入、子宫破裂的风险明显增加,威胁患者生命安全[1-2]。尽管CSP相对罕见,但是随着近年来剖宫产比率不断升高,CSP发生率亦有上升趋势[3]。对于CSP患者,需采取有效方法进行诊断,为后期临床治疗提供依据。超声是目前诊断CSP的主要方法,但在鉴别诊断时可能要进行探头加压,增加了阴道流血和子宫破裂可能性,并且超声结果还会受操作者经验及检查切面的影响,容易漏诊[4]。故而选择更为有效的检查方法,提高CSP诊断准确率是研究热点。本次研究对我院37例CSP患者MRI影像学特点进行分析,探讨其临床诊断价值。具体报道如下。
1 资料与方法
1.1 一般资料回顾性收集我院2015年7月至2018年1月收治的37例经手术病理检查确诊为CSP患者临床资料,所有患者均进行过MRI检查。患者年龄23~40岁,平均年龄(31.29±4.56)岁;孕周4~10周,平均孕周(7.02±1.38);孕次1~5次,平均孕次(2.76±0.83)次;剖宫产次数1~3次,平均剖宫产次数(1.54±0.42)次。前次剖宫产至本次发病时间1~10年,平均(5.39±2.06)年。
1.2 方法MRI检查:仪器为美国GE Signa 1.5T磁共振扫描仪。患者取仰卧位,除去身上金属物饰,保持平静呼吸,行常规扫描,扫描部位由耻骨联合至宫底部。采用快速自旋回波(TSE)序列,包括横轴位和矢状位T1WI(TR 360ms,TE 15ms)、横轴位和矢状位T2WI(TR 3500ms,TE 90ms)、反转恢复脂肪抑制T2WI(TR 245ms,TE 6.9ms)扫描。增强扫描使用双筒高压注射器将非离子对比剂钆贝葡胺以2.0mL/s的速度向患者肘静脉静注20mL,重建参数:层厚5mm,层间距5mm,FOV245mm×350mm。扫描延迟时间20s,获取动脉期、静脉期和延迟期图像。
1.3 图像分析MRI图像由2名经验丰富的影像科医师采用双盲法进行阅片,观察前次剖宫产瘢痕位置,孕囊大小、形态、在子宫着床位置、与剖宫产切口关系、植入子宫肌层情况等。根据孕囊种植深度和生长方向将其分为内生型和外生型,前者孕囊种植于剖宫产瘢痕表面,向子宫峡部及宫腔内生长;后者孕囊种植于剖宫产瘢痕内部,向子宫肌层生长。记录内生型CSP和外生型CSP孕囊着床处瘢痕最薄厚度、孕囊体积(长、宽、高最大径乘积)、孕囊类型(囊状与包块型)、孕囊周围血供情况(丰富:可见丰富血管流空信号影,增强扫描明显强化;贫乏:无血管流空信号影,增强扫描轻度强化)。
1.4 统计学分析用SPSS 19.0软件进行数据处理,计数资料以例数或率表示,采用χ2检验,计量资料以(±s)表示,采用t检验,以P<0.05为差异显著和有统计学意义。
2 结 果
2.1 手术病理结果37例CSP患者中,31例剖宫产切口处有绒毛样组织,6例可见血块和机化组织。进行显微镜下病理组织观察时,均可见绒毛、滋养叶细胞和蜕膜组织。
2.2 MRI影像学表现37例CSP患者妊娠囊位于子宫前壁下段(原剖宫产切口处),有25例切口瘢痕呈线型,12例呈楔型。孕囊大小为0.7cm×0.5cm×0.9cm~4.4cm×6.6cm×5.0cm,平均(72.08±30.65)cm3。孕囊着床处瘢痕最薄厚度为1.2mm~6.9mm,平均(3.51±1.68)mm。患者子宫前壁下段变薄,均可见矢状位T1WI、T2WI低信号,子宫体呈现不同程度增大。23例CSP患者孕囊为单纯囊状结构,与肌层分界较为清晰,囊体T1WI、T2WI、脂肪抑制T2WI分别呈低信号、高信号、高信号,包膜T1WI、T2WI分别呈等信号、稍高信号。14例CSP患者孕囊呈混杂信号,与肌层分界不清,内部可见T1WI稍低或等信号、T2WI低或高信号、脂肪抑制T2WI低或高信号。20例CSP患者孕囊周围可见丰富血管流空信号影,增强扫描明显强化,17例无血管流空信号影,增强扫描不明显。15例患者孕囊向宫腔发展,22例孕囊向子宫肌层发展,且有2例子宫浆膜面呈间断状态,欠连续。即内生型孕囊CSP患者15例,外生型孕囊CSP患者22例。
2.3 内生型与外生型CSP MRI表现内生型瘢痕最薄厚度和孕囊体积均大于外生型(P<0.05),孕囊类型与外生型无显著差异(P>0.05),孕囊与瘢痕接触面面积和孕囊周围血供丰富比率均小于外生型(P<0.05)。见表1。
2.4 MRI诊断价值以手术病理结果为标准,MRI对CSP诊断正确率为89.19%(33/37),有3例误诊为宫颈妊娠,1例未作明确结论。
3 讨 论
相对于输卵管妊娠、卵巢妊娠、宫颈妊娠等异位妊娠,CSP发生率明显较低,但二胎政策的开放以及剖宫产选择率的升高,CSP发生率也逐渐升高。手术病理是诊断CSP的标准,但在其操作前未进行其他有效检查,则存在盲目性,会增加手术风险,且患者多已出现明显症状,治疗及时性受到影响。故而需选择合理有效的检查方法进行术前评估。影像学检查是当前诊断异位妊娠的主要方法,其中应用最为广泛的是操作简便、价格低廉的多普勒超声检查,相关报道显示,多普勒超声检查对CSP的诊断准确率超过85%[5-6]。但多普勒超声组织分辨率相对较低,对孕囊与瘢痕及周围结构关系评估准确性不高[7],会影响医师对治疗方式的选择。MRI组织分辨率良好,可清晰显示剖宫产瘢痕组织与子宫结构,Ko等[8]研究显示,MRI成像可准确定位孕囊,较好分辨孕囊与瘢痕及相邻结构关系。
本次研究对象为37例CSP患者,均经过手术病理确诊和MRI检查。手术病理结果显示,31例剖宫产切口处有绒毛样组织,6例可见血块和机化组织。CSP是胚胎着床于子宫切口部分,而子宫前壁下段是剖宫产主要切口,MRI检查显示37例CSP患者妊娠囊位于子宫前壁下段(原剖宫产切口处),该处组织薄弱,无收缩功能,易被浸润侵蚀,而绒毛组织侵蚀性较强,其于瘢痕处继续发育,会向宫腔或子宫肌层延伸,若穿透子宫肌层则会引起子宫破裂出血[9-10],对患者生命安全造成重大威胁。CSP患者子宫前壁下段变薄,均可见矢状位T1WI、T2WI低信号,子宫体呈现不同程度增大。孕囊多呈囊性,本次23例CSP患者孕囊为单纯囊状结构,与肌层分界较为清晰,囊体T1WI、T2WI、脂肪抑制T2WI分别呈低信号、高信号、高信号,包膜T1WI、T2WI分别呈等信号、稍高信号。14例CSP患者孕囊呈混杂信号,与肌层分界不清,是因为孕囊内部或周边存在不同程度出血灶[11]。20例CSP患者孕囊周围可见丰富血管流空信号影,增强扫描明显强化,17例无血管流空信号影,增强扫描不明显,这与囊体同瘢痕接触面有关。以手术病理结果为标准,MRI对CSP诊断正确率为89.19%,有3例误诊为宫颈妊娠,考虑为孕囊与宫颈和切口关系不明确导致,可进行MRI多方位成像,进而提高其鉴别诊断准确性,减少误诊率。
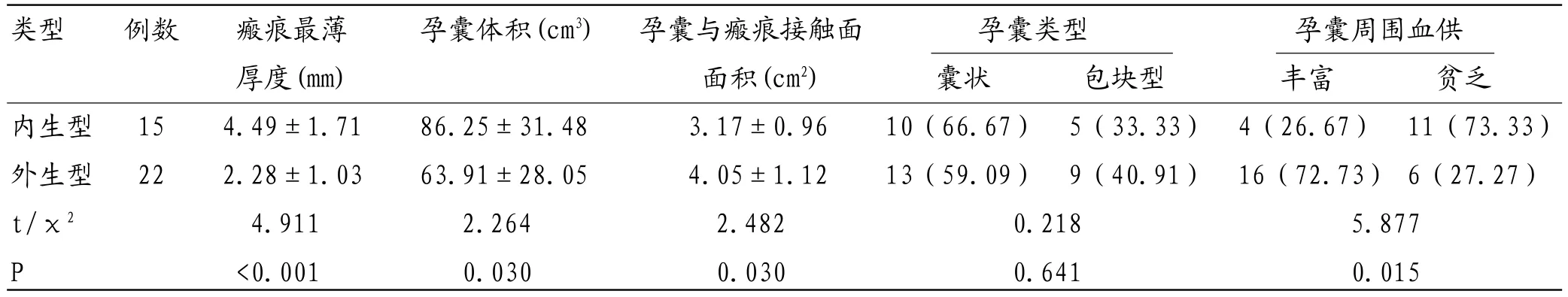
表1 内生型与外生型CSP MRI表现
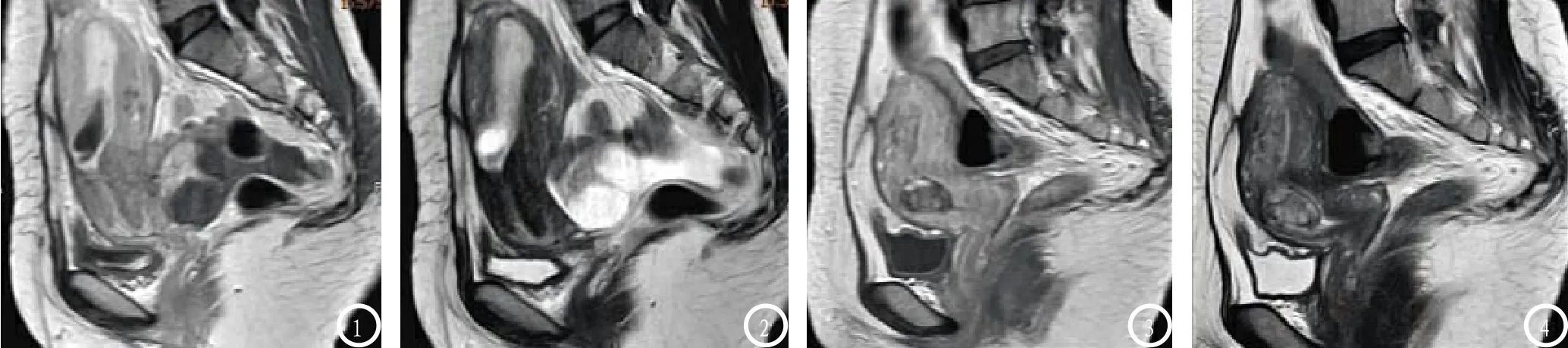
图1-2 为内生型孕囊CSP患者,年龄31岁,图1:T2WI低信号,孕囊位于子宫前壁下段(原剖宫产切口处),向宫腔内生长;图2:T1WI增强扫描,囊体呈轻度强化。图3-4 为外生型孕囊CSP患者,年龄30岁,图1:T2WI低信号,孕囊位于原剖宫产切口瘢痕深部,向子宫肌层生长;图2:T1WI增强扫描,囊体呈不均匀强化。
CSP可分为内生型和外生型,前者会侵入子宫肌层,易造成早期子宫大出血;后者向宫腔方向生长,早期可无明显改变,至分娩时可能会引起致命性大出血[12]。内生型和外生型CSP治疗方法不一,对其进行有效鉴别可帮助医师选择更为合理有效的治疗方案。孕囊着床处瘢痕最薄厚度既是瘢痕损伤程度的一种反映,也是孕囊生长位置的影响因素。本次结果中,内生型瘢痕最薄厚度和孕囊体积均大于外生型(P<0.05),孕囊类型与外生型无显著差异(P>0.05);孕囊周围血供丰富比率小于外生型(P<0.05)。分析两者结果差异原因,外生型孕囊于肌层内生长,较内生型孕囊生长受限,故而体积相对较小;外生型孕囊与瘢痕接触面面积较大,利于新生血管形成,进而丰富了周围血供。本结果亦与刘炳光等[13]研究相符,说明瘢痕最薄厚度、孕囊体积和孕囊周围血供情况均可作为内生型和外生型孕囊鉴别指标。
综上所述,CSP具有明显MRI影像特征,单纯囊状结构与混杂团块信号区别较为明显,且内生型与外生型孕囊影像特征亦存在差异,其相关特征可作为临床诊断的重要依据,对CSP术前评估具有显著价值。
