股骨颈骨折闭合复位空心加压螺钉内固定术后股骨头坏死的影响因素分析
2019-03-06王添兴李国庆汪洋纪保超阿斯哈尔江买买提依明
王添兴,李国庆,汪洋,纪保超,阿斯哈尔江·买买提依明*
(1.新疆医科大学,新疆 乌鲁木齐 830054;2.新疆医科大学第一附属医院关节外科,新疆 乌鲁木齐 830054)
髋部骨折是21世纪最大的临床挑战之一。随着人类寿命的延长,增加了与髋部骨折相关的发病率、死亡率和经济负担[1]。股骨颈骨折常发生于老年患者,严重影响患者寿命,其死亡率高达32%[2]。内固定被认为是股骨颈骨折的一种安全、有效的治疗方法,从经济学角度来看,内固定对于半髋关节置换术更能减轻经济负担,尤其是在中国[3]。但不可否认的是,股骨头坏死是内固定术后的严重并发症之一[4]。内固定术后股骨头坏死的发生对患者来说是一个巨大的经济和心理负担,患者常伴有疼痛、关节僵硬、活动受限甚至跛行等症状。尤其对于新疆游牧民族,股骨头坏死可能造成严重的生活质量下降。因此,如何避免内固定术后股骨头坏死一直是外科医生和医学研究人员的重大问题。本文对118例股骨颈骨折行闭合复位空心加压螺钉内固定的患者进行回顾性分析,探讨股骨颈骨折闭合复位空心加压螺钉内固定术后股骨头坏死的影响因素。
1 资料与方法
1.1 一般资料 回顾性分析新疆医科大学第一附属医院关节外科2003年1月至2018年1月收治的股骨颈骨折并行闭合复位空心加压螺钉内固定手术的患者136例,在随访过程中,16例失访,2例死亡,随访时间8~180个月,平均69.6个月。最终符合纳入标准病例118例,其中男性64例,女性54例;年龄13~65岁,平均42.3岁;其中Garden Ⅰ型2例,Garden Ⅱ型27例,Garden Ⅲ型56例,Garden Ⅳ型33例。根据术后病情转归将患者分为两组,其中术后发生股骨头坏死(A组)33例,术后至末次随访未发生股骨头坏死(B组)85例。
纳入标准:a)患者年龄≤65岁;b)临床及影像学确诊为股骨颈骨折;c)闭合复位空心加压螺钉内固定治疗;d)骨折前一般活动不受限并且无严重髋部疾病;e)病例随访资料完整。排除标准:a)股骨颈病理性骨折;b)存在其他部位下肢骨折;c)合并有严重肝肾功能不全及患者拒绝手术治疗者;d)既往有股骨头坏死等髋关节疾病;e)失访患者;f)数据获取不全者。
1.2 手术方法 连续硬膜外麻醉后,患者采取平卧位,患者臀部适当垫高。常规消毒铺巾,C型臂X线机透视下,外展内旋患肢,对患肢复位情况进行观察。复位满意后,透视下沿股骨颈方向平行钻入3枚带螺纹导针,最下方导针靠近股骨颈下方皮质(即股骨矩)最适宜,内外旋位、中立位及蛙式位均证实导针位于股骨颈内,满意后沿导针依次拧入3枚加压空心螺钉,呈倒三角形排列于股骨颈内,钉尖以达到关节软骨下5 mm左右适宜,必要时可在螺钉尾加垫圈,避免因骨质疏松导致螺钉尾部拧入骨皮质内。术中C型臂正位、侧位透视确认空心钉螺纹均过骨折线,待复位满意后,活动患肢,检查空心螺钉固定牢固程度,冲洗关闭切口。
1.3 术后处理 所有病例常规给予抗感染2 d,消肿治疗1周。内固定后进行股四头肌等长收缩功能锻炼,踝泵锻炼,2周后患髋进行主被动屈伸练习,内固定术后3个月待复查X线片确定骨折愈合后,可逐渐下地负重行走。
1.4 评价指标 a)围手术期观察记录所有患者的手术时机、Garden对线指数。复位后Garden对线指数分为四级,Ⅰ级:正位X线片示股骨干的内侧缘与股骨头压力骨小梁轴心呈160°角,侧位X线片示股骨头轴线与股骨颈轴线成一条直线,即180°;Ⅱ级:正、侧位X线片示Garden对线指数均在155°~180°之间;Ⅲ级:正、侧位X线片示Garden对线指数有一个不在155°~180°之间;Ⅳ级:正、侧位X线片示Garden对线指数均不在155°~180°之间。b)术后定期拍摄髋关节X线片,观察骨折的愈合情况,若影像学出现异常改变,比如囊性变、股骨头硬化、密度不均匀、软骨下塌陷以及MRI提示的“双轨征”,考虑为股骨头坏死。
1.5 主要观察指标 a)患者的年龄、性别、民族、骨折Garden分型、手术时机、Garden对线指数。b)股骨颈骨折内固定术后的3、6、12、18、24个月及以后每年门诊复查1次,根据影像学资料及临床体征观察骨折的愈合情况,如股骨头坏死则记录患者末次甘油三酯、总胆固醇及低密度脂蛋白。


表1 闭合复位空心加压螺钉内固定术后股骨头坏死的影响因素及赋值
2 结 果
2.1 参与者数量分析 共纳入患者118例,将患者年龄、性别、民族、骨折Garden分型、手术时机、Garden对线指数、患者末次随访的甘油三酯、总胆固醇及低密度脂蛋白等相关信息进行统计,全部进入结果分析,无脱落。
2.2 股骨颈骨折内固定术后股骨头坏死因素分析
2.2.1 单因素分析 对年龄、性别、民族、骨折Garden分型、手术时机、Garden对线指数等采用χ2检验分析或Fisher确切概率法,甘油三酯、总胆固醇、低密度脂蛋白采用两独立样本配对t检验,其中民族(P=0.241)、总胆固醇(P=0.96)对于股骨颈骨折术后的股骨头坏死的发生无统计学意义,而年龄(P=0.036)、性别(P=0.036)、骨折Garden分型(P=0.004)、手术时机(P=0.001)、Garden对线指数(P=0.004)、甘油三酯(P=0.034)、低密度脂蛋白(P=0.02)则有统计学意义(见表2~3)。

表2 闭合复位空心加压螺钉内固定术后股骨头坏死的分类变量资料单因素分析[例(%)]
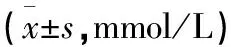
表3 闭合复位空心加压螺钉内固定术后股骨头坏死的定量变量资料单因素分析
2.2.2 多因素分析 二分类Logistic回归分析示患者年龄(P=0.014)、骨折Garden分型(P=0.002)、手术时机(P=0.000)、Garden对线指数(P=0.006)、低密度脂蛋白(P=0.026)对于股骨颈骨折内固定术后的股骨头坏死发生有统计学意义,而性别(P=0.232)、甘油三酯(P=0.567)则无统计学意义(见表4)。

表4 闭合复位空心加压螺钉内固定术后股骨头坏死的二分类Logistic回归分析
3 讨 论
目前内固定治疗股骨颈骨折的方式有闭合复位内固定、切开复位内固定及滑动髋螺钉。闭合复位空心加压螺钉内固定具有创伤小、固定性高、操作简便、可加压等优点。但股骨头坏死是股骨颈骨折内固定术后重要并发症[5],分析内固定术后股骨头坏死的因素显得尤为重要。
3.1 内固定术后股骨头坏死与年龄、性别、民族的关系 本次研究结果表明,年龄与内固定术后股骨坏死成正相关,年龄≤40岁、41~60岁、>60岁行内固定术后股骨头坏死发生率差异有统计学意义(OR=3.205,P=0.014)。部分学者认为内固定术后的股骨头坏死率随年龄的增高呈现逐渐减低,原因是青壮年骨质较硬,需要高能量才能导致骨折,所以容易导致骨质严重破坏、骨折移位大、骨膜剥离范围广和断端血供恢复差;老年人骨质强度低于年轻人,造成骨折的暴力相对小,血供破坏的程度相应较轻[6-8]。而Schweitzer等[9]研究表明,53.5~65岁之间的患者股骨头坏死风险较高,年龄是股骨头坏死的独立因素。关于年龄与内固定术后股骨头坏死存在争议问题,可能需要多中心、大样本长期随访来进一步证实。本次研究显示,性别及民族与内固定术后股骨头坏死差异无统计学意义(P>0.05)。前期文献报道[10]性别与内固定术后股骨头坏死无关,但也有部分学者认为女性绝经后引起的激素水平改变是导致女性股骨头坏死发生率高于男性的原因[11]。Schweitzer等[9]报道,由于患者的文化差异,种族和营养状况可能影响有移位的股骨颈骨折后发生股骨头坏死。因此,关于性别与民族,需要更进一步研究。
3.2 内固定术后股骨头坏死与Garden分型的关系 本次分析结果显示,Garden分型与内固定术后的股骨头坏死率显著相关(OR=3.739,P=0.002),Garden分型与股骨头坏死成正相关,结果与国内外文献报道一致[10,12]。其原因可能与骨折移位与股骨头的关键血液供应中断相关,股骨头主要由旋股外侧动脉和旋股内侧动脉的分支提供,来自囊内骨折的出血可导致填塞效应,其还可通过损害静脉而影响股骨头微循环,造成血液供应不足而导致股骨头坏死[13]。结合本文结果分析,笔者建议股骨颈骨折GardenⅢ~Ⅳ级且年龄>60岁的老年患者直接行人工关节置换术,可减轻术后卧床时间,减少术后并发症,减轻术后疼痛,减少二次手术的可能。由此可以判断出,骨折分型对预后存在一定的作用,在术前对骨折分型进行准确的判断,再选择合适的治疗方式显得极其重要。
3.3 内固定术后股骨头坏死与手术时机的关系 从受伤到手术的时间仍然是一个有争议的话题,尚无定论。一些研究表明,早期手术可减少患股骨头缺血性坏死的风险[14-16]。美国骨科医师学会[17]建议在骨折发生后48 h内进行髋部骨折手术,但Upadhyay等[18]研究表明股骨颈骨折后在24 h内手术和48 h后手术,骨折的不愈合率、股骨头的坏死率无明显差异。在本研究中,手术时机在Logistic回归中位于首位的危险因素,由于手术时机是可控因素,因此对于股骨颈骨折患者应尽快行手术治疗。
3.4 内固定术后股骨头坏死与Garden对线指数的关系 股骨颈骨折手术治疗中,解剖复位对股骨颈骨折术后恢复血液供应起着非常重要作用。Min等[19]报道股骨颈骨折术后复位满意而发生股骨头的坏死率为20%,而不满意复位的坏死率为68.8%。Garden[20]认为股骨颈骨折复位不良将增加股骨头的坏死率。在本研究中,Garden对线指数对内固定术后股骨头坏死具有显著相关(OR=3.475,P=0.006),因此术中应该多透视、反复透视,确保达到解剖复位,可减少股骨头坏死的发生率。
3.5 内固定术后股骨头坏死与甘油三酯、总胆固醇、低密度脂蛋白的关系 本次分析结果表明,低密度脂蛋白与内固定术后股骨头坏死有显著相关(OR=2.378,P=0.026)。Zeng等[21]研究表明总胆固醇和低密度脂蛋白均为股骨头坏死的独立危险因素,而Zhang等[22]研究结果表明高密度脂蛋白和低密度脂蛋白都有可能导致老年低能量股骨颈骨折患者内固定术后出现股骨头坏死。其中LDL与本研究结果一致,而TC与HDL可能与患者地区差异、饮食结构有关,需要进一步验证。笔者认为,血脂异常是股骨颈骨折内固定术后股骨头坏死的因素之一,而国内外对此相关研究较少,需要进行多中心、大样本进一步验证。
3.6 本文的局限性 本文为回顾性病例研究,选取病例时间长,存在一定的偏倚。且本文不是前瞻性多中心研究,股骨头坏死例数有限。研究未将手术时间、术中出血、空心螺钉内固定形式、是否去除内固定等纳入研究,而这可能对于骨折术后股骨头坏死有一定影响。此外,骨折Garden分型、Garden对线指数评估由高年资医师评定,存在一定的主观性。
综上所述,研究发现年龄、骨折Garden分型、手术时机、Garden对线指数、低密度脂蛋白是内固定术后股骨头坏死发生的重要因素。因此,临床医生应当慎重评估股骨颈骨折患者病情,如不适合行内固定治疗,尽早行人工髋关节置换。
