腹腔镜辅助阴式手术治疗子宫内膜癌的临床疗效及其安全性研究
2019-03-05师萍萍何世华
师萍萍 何世华
子宫内膜癌原发于子宫体部,是起源于子宫内膜的恶性肿瘤,为此也称子宫体癌。当前随着社会发展和人们生活方式变化,我国子宫内膜癌的发病率呈逐年上升趋势,其中75%以上为绝经期女性[1-2]。子宫内膜癌临床主要表现为内科疾病、肥胖、出现阴道不规则出血,需要进行组织病理学确诊[3-4]。目前子宫内膜癌的发病机制还不明确,一般认为与生活方式、遗传、缓解等多种因素相关[5-6]。手术为子宫内膜癌的主要治疗方法,手术治疗后患者的5年生存率可高达85%,但是对于患者的创伤比较大,术后并发症也比较多[7]。随着医学技术不断发展,外科手术逐渐趋于微创化,其中腹腔镜手术具有手术创伤小、术后恢复快等优势,可减少手术对周围脏器的影响[8-9]。虽然腹腔镜手术在子宫内膜癌治疗中具有显著的优势,但其毕竟属于有创手术,对患者的肠道功能、疼痛度均有明显的影响,对于不同患者有不同的适应征[10]。本文研究了腹腔镜辅助阴式手术治疗子宫内膜癌临床疗效及其安全性,现报告如下。
1 资料与方法
1.1 研究对象
采用回顾性、随机、对照研究方法,选择2011年8月到2014年1月在我院诊治的子宫内膜癌96例作为研究对象,纳入标准:所有患者均经超声检查、组织病理检查确诊为子宫内膜癌;均为早期发病,疾病分期在Ⅰ~Ⅱ期间;符合本院医学伦理协会对研究的相关要求;BMI<35 kg/m2;无化疗、放疗史;未提示侵及肌层≥1/2,无淋巴结转移;可耐受腹腔镜操作,具有完整的患者资料;无严重的心、肺、肝、肾等脏器及血液系统疾病。排除标准:妊娠期女性;肝、心、肾功能严重不全者;手术禁忌证患者;伴有精神障碍或感知功能障碍。根据手术方法的不同分为观察组与对照组各48例,两组患者的年龄、病理类型、临床分期、体重指数、孕产史、手术类型等对比无显著差异(P>0.05)。见表1。
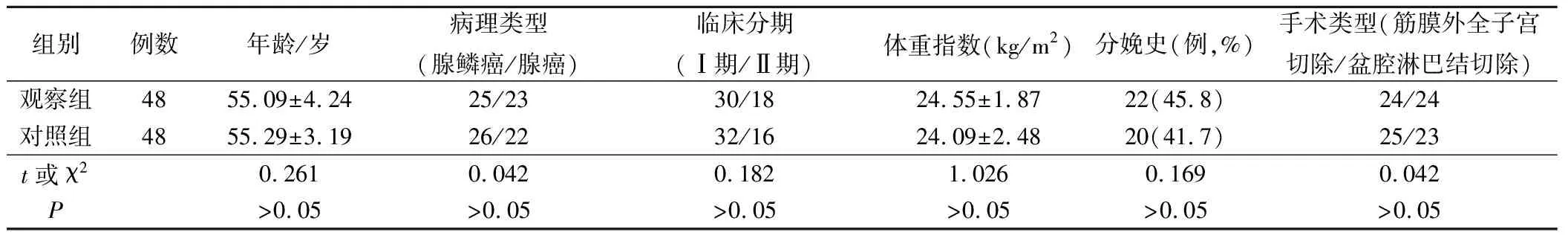
表1 两组一般资料对比
1.2 手术方法
观察组:给予腹腔镜辅助阴式手术治疗,使用OLYMPUS生产的腹腔镜设备。采用气管插管全身麻醉方式。①筋膜外全子宫加双附件切除术手术过程:取头低臀高截石位,常规消毒后铺巾,用钳夹脐孔两侧皮肤,在脐孔正中做1 cm的小切口,形成人工气腹,置入腹腔镜,镜下常规探查胃、肠管、腹腔、肝、大网膜等腹腔脏器,检查子宫及双附件状况。腹腔镜下电凝双侧输卵管峡部,0.9%生理盐水300 ml冲洗盆、腹腔。暴露左侧与右侧圆韧带,双极距宫角2 cm处切断圆韧带,切除左侧与右侧附件。分离宫旁结缔组织,切断子宫动脉,切断双侧骶主韧带,环切阴道穹窿,完整切除子宫及双附件并取出,缝合阴道残端及腹壁各穿刺孔。②腹腔镜下盆腔淋巴结切除手术过程:于骶前开始纵向上打开后腹膜,切开腹主动脉血管鞘,切除淋巴脂肪组织,露出右髂总动脉,切除血管周围淋巴及脂肪组织。分离血管鞘,切除右侧髂外动脉周围淋巴脂肪组织,切除周围淋巴脂肪组织暴与切除右侧腹股沟深淋巴及脂肪;游离和保护闭孔神经,切除髂内动脉区及闭孔窝内淋巴结及脂肪组织。
对照组:给予开腹手术治疗,如果行筋膜外全子宫+双附件切除术,麻醉方式为硬膜外麻醉,手术切口则取耻骨联合中点至脐之间的切口。若行盆腔淋巴结切除数,麻醉方式为全身麻醉,耻骨联合中点至脐上约3 cm为手术切口,手术步骤同观察组。
1.3 观察指标
①围手术指标:记录两组的手术时间、术中出血量、术后肛门排气时间、留置导尿时间、术后住院时间。②记录两组术后7 d的切口感染、尿潴留、肠梗阻、盆腔淋巴囊肿、切口液化等并发症情况。③在术前1 d与术后7 d进行疼痛(VAS)评分,分为0~10分评分,分数越高,疼痛越严重。④随访与记录两组术后1、2、3年累积生存率。
1.4 统计方法
2 结果
2.1 围手术指标对比
所有患者都顺利完成手术,两组手术时间、肛门排气时间对比无显著差异(P<0.05),观察组的术中出血量、留置导尿时间、术后住院时间显著优于对照组(P<0.05)。见表2。
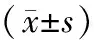
表2 两组围手术指标对比
2.2 并发症情况对比
观察组术后7 d的切口感染、尿潴留、肠梗阻、盆腔淋巴囊肿、切口液化等并发症发生率为6.3%,对照组为25.0%,观察组低于对照组(P<0.05),见表3。
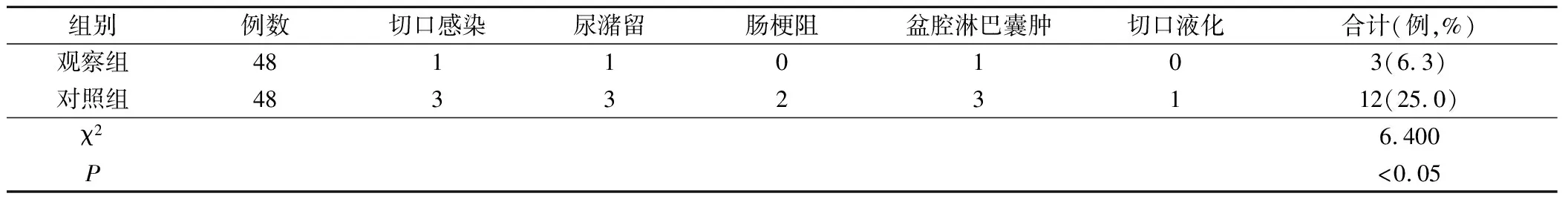
表3 两组术后并发症发生情况对比/例
2.3 疼痛评分对比
术前1 d、术后7 d观察组的疼痛评分分别为(3.93±1.84)分和(1.53±1.01)分,对照组分别为(4.02±1.23)分和(3.10±1.78)分,术后7 d观察组的疼痛评分低于对照组(P<0.05)。
2.4 生存情况对比
观察组术后1、2、3年累积生存率分别为97.9%、91.7%、70.8%,对照组分别为85.4%、66.7%、50.0%,观察组的累积生存率都显著高于对照组(P<0.05)。见表4。
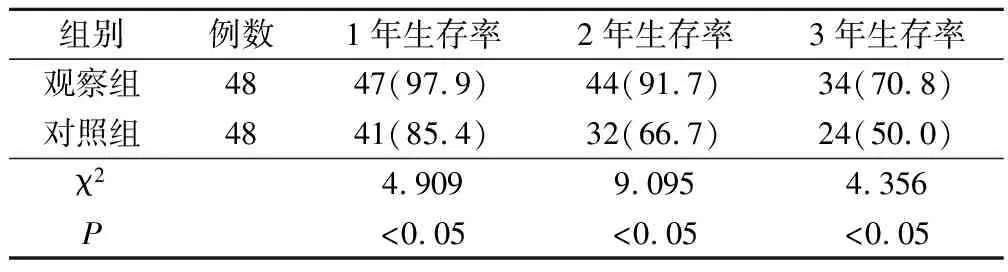
表4 两组术后随访生存情况对比(例,%)
3 讨论
子宫内膜癌是因子宫内膜上皮组织出现恶性肿瘤,发病高峰年龄是50~69岁,当前在我国的发生率有上升趋势,发生率约占女性生殖道恶性肿瘤的20%左右[11]。子宫内膜癌在临床上的主要表现为子宫出血,经量增多、经期延长等原因来就诊[12]。随着诊断技术的提高,约75%的内子宫内膜癌患者可被早期诊断,从而可取得较好地预后[13]。
手术是治疗早期子宫内膜癌主要方法,但是传统开腹手术存在术中出血多、术后并发症多、术后恢复慢等缺点,腹腔镜辅助阴式手术是一种新的手术方案,相较于常规开腹手术,可减少手术对周围脏器的影响[14]。本研究显示所有患者都顺利完成手术,两组手术时间、肛门排气时间对比无显著差异(P<0.05),观察组的术中出血量、留置导尿时间、术后住院时间显著少于对照组(P<0.05),表明腹腔镜辅助阴式手术治疗子宫内膜癌具有更好的微创性,能促进患者康复。也有研究分别对子宫内膜癌患者实施腹腔镜子宫内膜癌分期术和开腹子宫内膜癌分期术,显示腹腔镜辅助阴式手术的手术效果明显优于单纯腹腔镜手术[15-16]。
腹腔镜手术具有疗效显著、创口小、安全性高、对脏腑功能影响小、康复快等优势,但治疗过程中需行穿刺、气腹及电烫等操作,难免会影响患者的循环、呼吸及内分泌系统[17]。加之子宫内膜癌患者不仅免疫力较低,而且其多伴不同程度的基础疾病,因此其术后并发症较高,影响患者的康复时间[18]。本研究显示观察组术后7 d的切口感染、尿潴留、肠梗阻、盆腔淋巴囊肿、切口液化等并发症发生率为6.3%,对照组为25.0%,观察组低于对照组(P<0.05)。从机制上分析,本研究排除了极度肥胖等不适宜腹腔镜手术的病例,从而就可以很大程度上降低术后并发症发生。不过子宫内膜癌腹腔镜手术中出现并发症的原因比较多有很多,主要与镜下手术操作难度相对较大有关,比如输尿管电辐射伤在手术中不易被及时诊断,患者常在术后出现,具有一定隐匿性。为此在术前与术中比如详细清楚了解盆腔解剖结构关系,要详细观察双侧输尿管的蠕动情况,了解输尿管在盆腔内的走行方向,最好是使用双极电凝止血[19]。本研究也显示术前1 d、术后7 d观察组的疼痛评分分别为(3.93±1.84)分和(1.53±1.01)分,对照组为(4.02±1.23)分和(3.10±1.78)分,术后7 d观察组的疼痛评分低于对照组(P<0.05),表明腹腔镜辅助阴式手术的应用能有效缓解患者的疼痛。
子宫内膜癌多发于绝经后老年女性,一旦确诊,必须及时采取手术治疗。自从首例子宫内膜癌行腹腔镜手术治疗成功后,当前很多学者开始对子宫内膜癌腹腔镜手术治疗进行研究[20]。本研究显示观察组术后1、2、3年累积生存率分别为97.9%、91.7%、70.8%,对照组分别为85.4%、66.7%、50.0%,观察组的累积生存率都显著高于对照组(P<0.05),表明腹腔镜辅助阴式手术的应用能提高子宫内膜癌患者的生存率。综上所述,腹腔镜辅助阴式手术治疗子宫内膜癌能减少对于患者的创伤,减少术后并发症的发生,缓解临床疼痛,提高患者的生存率。
