花粉症患者伴发口腔过敏综合征的临床特征及危险因素分析
2019-03-02王晓艳李晓荣石海云王学艳
王晓艳,李晓荣,庄 严,石海云,王学艳
(首都医科大学附属北京世纪坛医院变态反应科,北京 100038)
花粉过敏是一组由空气中气传花粉颗粒接触或进入机体后诱发的过敏反应,称为花粉症或花粉病[1]。花粉症的疾病谱包括过敏性鼻炎、过敏性结膜炎、哮喘、过敏性皮肤病、食物过敏等,严重者可诱发过敏性休克,甚至死亡。在世界范围内,花粉症的发病率高达10%~40%,任何植被覆盖地区均可受到波及[1]。
口腔过敏综合征(oral allergy syndrome,OAS)是一种特殊的食物过敏反应,指花粉症患者在进食某些新鲜水果或蔬菜后出现的口腔过敏症状,又称为花粉-食物过敏综合征(pollen food allergy syndrome,PFAS)[2]。据报道,OAS可发生于10%~70%的花粉症患者中,主要症状包括唇、舌、口腔黏膜的瘙痒[3]。严重者可出现呕吐、腹泻、支气管哮喘、全身泛发性风团等。OAS的发生机制是由于过敏原组分结构的类似而引起的交叉过敏反应[4]。其诊断主要依赖病史和过敏原检测,由于致敏食物种类繁多且多为一过性,因此可靠的病史在诊断中尤为重要[2]。本研究拟对OAS患者的临床特征及花粉症患者伴发OAS的危险因素进行分析,现报道如下。
1 资料与方法
1.1一般资料 选取2016年3—10月本院变态反应科就诊的205例患者,所有患者均接受皮肤点刺试验(skin prick test,SPT),结合病史、体征确诊为花粉症。所有患者均接受OAS问卷调查。同时,OAS患者自报食物过敏也被记录并分析。花粉症患者的诊断基于可靠的病史、SPT阳性和(或)血清IgE抗体阳性。OAS诊断基于病史、SPT或开放性食物激发试验阳性。205例患者中男91例,女113例,男女比为1.00∶1.24,平均年龄(39.91±14.83)岁,根据是否为OAS分为OAS组和非OAS组。
1.2方法
1.2.1SPT检测 包括尘螨、霉菌、动物毛、树木/杂草花粉。其中,花粉点刺液包括圆柏、杨树、柳树、槐树、桦树、梧桐、洋白蜡、榆树、豚草、葎草、灰藜草、大籽蒿、玉米花粉、向日葵、银杏、油菜花。点刺液来自北京协和新华联药业有限公司。组胺作为阳性对照,生理盐水作为阴性对照。行SPT 15 min后进行结果判读,以点刺部位的风团及红斑大小为判断标准。当风团大于或等于3 mm时判断为阳性。所有患者均出现至少1种花粉点刺变应原阳性。
1.2.2OAS问卷 问卷内容包括相关疾病发病年龄、病程、伴随症状、家族史、生活质量评分、平均就诊时间、是否接受特异性免疫治疗。花粉症相关疾病被定义为以下受累系统或器官:鼻部、眼部、咽部、耳部、呼吸道、皮肤。生活质量评分采用1~5分制,分值越高,表明患者生活质量越差。
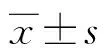
2 结 果
2.1两组患者临床特征比较 花粉症患者中OAS组患者有56例,平均发病年龄为(40.54±2.21)岁,非OAS组有149例,平均年龄为(39.76±1.16)岁,两组比较差异无统计学意义(P=0.738),见表1。
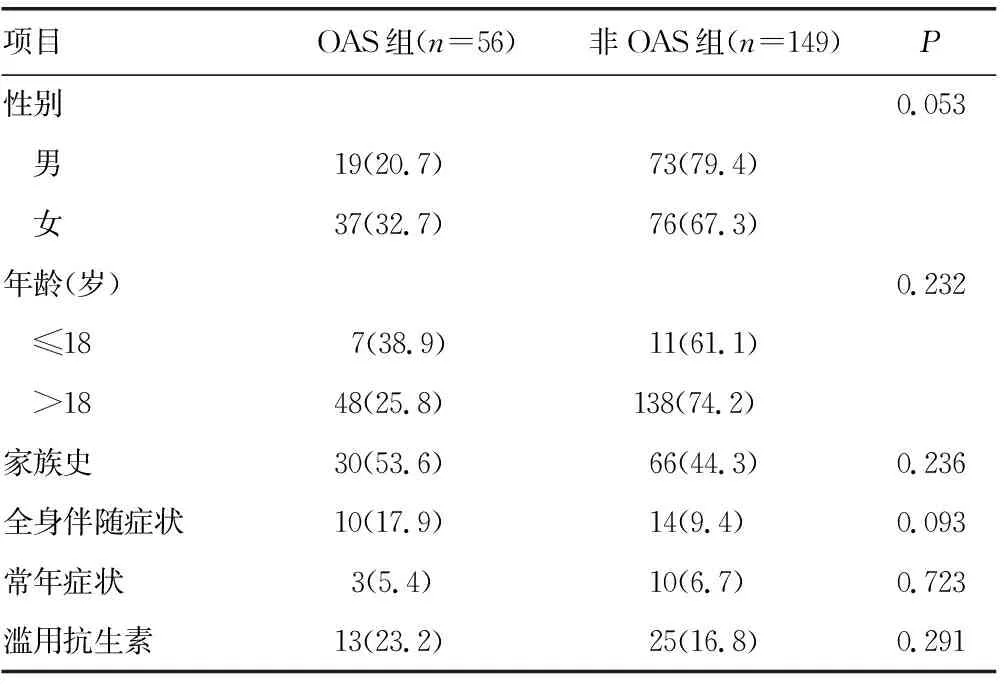
表1 两组临床特征比较[n(%)]
2.2花粉症患者生活质量评分比较 花粉症患者生活质量评分,OAS组为(3.54±0.12)分,显著高于非OAS组[(3.19±0.06)分,P=0.007]。花粉症发病后的平均就诊时间为(4.66±0.33)年,OAS组和非OAS组平均就诊时间比较差异无统计学意义[(5.36±0.64)年vs.(4.40±0.39)年,P=0.918]。OAS组接受特异性免疫治疗的患者比例高于非OAS组(41.1%vs.24.8%,P<0.05)。
2.3两组患者不同系统受累的发病率比较 OAS组和非OAS组患者出现鼻部、眼部、咽部、耳部、皮肤症状发病率比较,差异无统计学意义(P>0.05),见图1。但OAS组出现呼吸道症状的概率显著高于非OAS组(33.9%vs.16.1%,P=0.005),OAS组患者患哮喘的风险为非OAS组的1.38倍(95%CI:1.046~1.827)。
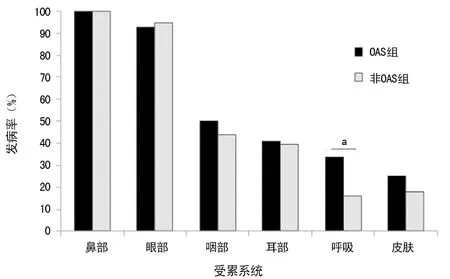
a:P<0.05
图1两组患者不同系统受累的发病率比较
2.4患者全身伴随症状 花粉症患者全身伴随症状包括发热、乏力、口干、失眠、头痛、严重过敏反应等,发生率为11.8%(24/205)。最常见的伴随症状为头痛(4.4%),其次为乏力(2.9%),发热(1.5%),口干(1.5%),仅1例(0.5%)患者出现严重过敏反应。

表2 两组疾病病程比较年)
2.5两组患者的疾病病程及进程比较 花粉症患者的平均病程为(6.40±0.44)年,OAS组鼻部、眼部症状的病程高于非OAS组,差异有统计学意义(P<0.05),两组间其他受累系统病程比较,差异无统计学意义(P>0.05)。花粉症患者首先出现鼻部症状,OAS组由鼻部进展为眼部症状的平均年限为(0.88±0.25)年,显著低于非OAS组(P<0.05)。其他受累器官的进展年限比较,差异无统计学意义(P>0.05),见表2、3。
2.6OAS组患者致敏食物类型 OAS组患者均为植物性来源食物致敏,共计自报111次食物过敏原。最常见的致敏食物依次为苹果(25.2%)、桃子(17.1%)、芒果(8.1%)、樱桃(6.3%)。而51.8%的OAS组患者对3种以上食物过敏,19.6%的患者对两种食物过敏,仅12.5%对1种食物过敏,见图2。

表3 两组患者各器官受累的进程年)

图2 OAS组患者致敏食物及致敏类型
3 讨 论
OAS最早由AMLOT在1987年进行定义,至今已30余年[5]。关于OAS的发病率,各个国家报道不一。ERIKSSON等[6]报道70%的桦树花粉过敏患者可伴有OAS,20%杂草花粉过敏患者伴有OAS。而在一些花粉症更加高发的国家,如英国伦敦的一项研究表明儿童OAS发病率可达48%[3]。在日本,OAS发病率可达40%,瑞士为25%,而在法国则仅为4%,在北美仅为5%[7-8]。我国OAS的报道较为少见。本研究中,OAS的发病率为27.3%,而更为客观的OAS发病率需要基于人群的大规模流行病学调查研究。
本研究显示OAS在女性中更为多发,与土耳其的一项研究结论类似[9]。该结论与过敏性疾病在女性中占优势类似,与以往的食物过敏、哮喘等结论类似。女性可能是OAS发病的一个危险因素。18岁及以下人群OAS发病率高于成人,但差异无统计学意义(P>0.05),可能与该研究样本量较小有关。该结论从另一方面提示OAS作为特殊的过敏反应,遵循过敏性疾病发病在年龄和性别方面的发病倾向。
食物过敏患者由于饮食限制、营养缺乏,患者社交受到影响,惧怕过敏反应发生,生活质量严重受到影响[10]。本研究发现OAS组患者生活质量更差,并因此倾向于寻求特异性免疫治疗,提示花粉症患者中若出现食物过敏,则更易使患者日常生活受到波及,更应引起医师注意。
本研究发现OAS组患者伴发哮喘的概率显著高于非OAS组,与LUDMAN等[3]结论不一致,但与CALISKANER等[9]研究结果一致,而后者的研究发现哮喘对OAS发病的风险为2.85。该结果提示花粉症早期出现食物过敏,患者出现哮喘的风险高于无食物过敏者,与TARIQ等[11]和ROBERTS等[12]结果相似,提示食物过敏与哮喘之间联系紧密,但食物过敏与哮喘间的因果关系仍待明确。
OAS的致敏食物源广,多来自新鲜水果及蔬菜,如苹果、桃、甜瓜、猕猴桃、樱桃、葡萄等[3,13]。本研究中,苹果和桃子被证实为最常见的致敏食物,与其他地区的结论类似。OAS的症状多局限于口腔,且由于是IgE介导的Ⅰ型变态反应,可迅速消失。但是,由于OAS致敏原与花粉间的强烈交叉过敏反应,部分患者可出现严重过敏反应甚至休克。本研究中,1例患者(1.79%)出现了休克症状。对花粉症患者来说,伴有OAS者更易出现全身伴随症状,因此发生全身严重过敏反应的风险显著增大,应引起警惕并做好相应防范措施。目前,OAS的免疫学机制研究并不充分。HAO等[14]通过过敏原组分检测发现桦树花粉、大豆、苹果过敏原间存在高度相关性,从分子诊断水平提示了OAS的发病机制。KONDO等[15]总结了诱发OAS的主要过敏原组分,包括Bet v1、Api g1、Gly m4、抑制蛋白、脂质转移蛋白、交叉反应抗原决定簇等。进一步通过过敏原分子诊断技术来明确OAS发病的免疫学基础,将有助于更好地解释交叉过敏反应,并寻求更好的特异性免疫治疗方案。
综上所述,本研究对OAS的临床特征及危险因素进行了总结分析,提示OAS相对于单纯花粉症患者来讲,疾病进展更快,对患者影响更大,临床中应积极应对。另外,根据研究团队历年花粉监测结果,纳入研究人群的时间为3—10月,若本研究纳入全年患者,并扩大样本量,则将更为翔实、全面,对临床的指导意义更大。
