胃癌单眼脉络膜转移癌1例
2019-02-25施新秀陈建英王士浩
施新秀 陈建英 王士浩
胃癌脉络膜转移是胃癌多发器官转移的一种罕见类型。现将1例首诊于本院眼科,后确诊为胃癌单眼脉络膜转移的典型病例报道如下。
患者男,66岁。因“右眼视力下降1周”于2015年2月23日就诊本科。眼科检查:视力:右眼:指数 /眼前,矫正 0.12;左眼:0.6,矫正 1.0。眼压:右眼 11mmHg,左眼13mmHg,右眼前节正常,视盘色正界清,黄斑及颞侧视网膜下可见一直径约3PD大小的黄白色实性隆起伴视网膜脱离,左眼前节及后节未见明显异常。
患者精神差,呈消瘦贫血,追问病史,自诉曾于2013年10月在本院诊断为进展期胃腺癌,行全胃切除、食管空肠Roux-en-Y吻合术。血常规检查:RBC 2.76×1012/L,Hb 84g/L,红细胞压积24.7%。电子胃镜:胃窦胃角溃疡浸润型癌伴出血。肝胆胰脾检查:脂肪肝。X线胸片检查:阴性。术后病理检查(图1):胃腺癌Ⅱ级,癌细胞浸润浆膜外纤维脂肪组织,侵犯神经,未见明确脉管癌栓,上下切缘、大网膜未见癌累及。贲门左0/2个,贲门右1/6个,胃小弯2/4个,胃大弯4/12个淋巴结转移,其中胃小弯见癌结节形成。免疫组化:广谱角蛋白(+)、癌胚抗原(+)、p53(+)、Ki-67增殖指数为70%、DNA拓扑异构酶Ⅱ(Ⅱ级)、谷胱甘肽S转移酶(3+)、人表皮生长因子受体 -2(2+)、T4N2M0。眼部B超(图2):实性占位性病变呈扁圆形隆起、宽基底、伴视网膜脱离。眼光学相干断层成像技术(OCT)(图 3):脉络膜高信号隆起和视网膜色素上皮层分离,神经上皮层水肿伴脱离。头颅CT(图4):右眼球后极部扁平软组织密度影,边界清楚,均质。

图1 术后病理检查所见(HE染色,×10)

图2 眼部B超所见

图3 眼OCT所见
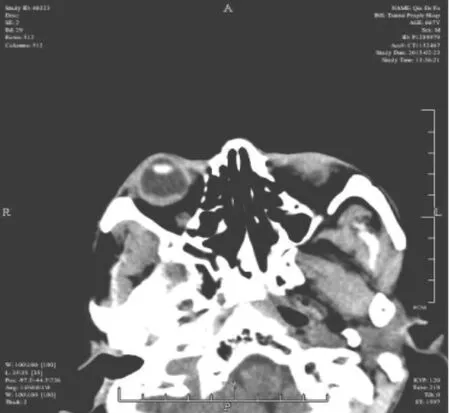
图4 头颅CT所见
结合晚期胃癌病史、眼底改变及各项辅助检查明确诊断为右眼脉络膜转移癌。患者放弃进一步治疗,于就诊后2个月死亡。
讨论眼脉络膜转移癌较少见,占眼内恶性肿瘤的1%[1]。原发肿瘤类型较多,可见于乳腺、肺、肾、胃肠道、肝、甲状腺、睾丸及前列腺等部位肿瘤。本例为胃癌脉络膜转移,临床罕见。
眼脉络膜转移癌可为单眼或双眼发病,在临床上左眼转移较多见。这是由于眼内缺乏淋巴管,因此眼内转移多是血行转移,而脉络膜后极部血管多而粗,故肿瘤栓子多由此入眼,转移至组织疏松的脉络膜[2]。由于左颈总动脉直接从主动脉弓分支,而右颈总动脉从无名动脉发出分支,癌细胞到达左眼比右眼更容易,故左眼发病率较高,本例患者发生于右眼,与此转移机制不相符,其机制有待进一步研究。脉络膜转移癌结缔组织丰富,癌瘤主要经脉络膜平面发展,玻璃膜在相当长时间内不易被穿破,故肿瘤在眼底隆起不高,而扁平型视网膜脱离较为广泛。脉络膜转移癌的组织病理学分型与原发肿瘤有关,文献报道腺癌占绝大多数[3]。从B超和OCT看,为扁平型视网膜脱离,且原发病为胃腺癌,较为典型。B超作为简单易行的检查手段,对于鉴别诊断脉络膜血管瘤及脉络膜黑色素瘤有一定优势。脉络膜转移癌B超显示为宽基底的扁平隆起或半球形高回声肿块,密度不均;脉络膜血管瘤B超显示为后极部梭形隆起,或为卵圆形或盘状肿块,边界清楚,回声强且分布均匀;脉络膜黑色素瘤B超显示均匀致密点状回声,可见脉络膜凹陷的“挖空”现象特征性表现。结合患者眼底表现及相关检查,脉络膜转移癌较容易诊断,但对于寻找原发灶,常需要大量的辅助检查协助诊断,包括肺部CT、乳腺钼靶、乳腺彩色超声、肝胆胰脾彩色超声等。眼部肿瘤的发生率较低,但因为眼球解剖结构精密,对于眼部肿瘤较难进行病理活检,因此,眼部相关的影像学检查对于眼部肿瘤的诊断具有重要意义[4]。
全身恶性肿瘤若转移至眼部常属于晚期[5]。脉络膜转移癌诊断到死亡的平均生存时间为7~12个月[6]。原发灶为乳腺癌者平均生存时间为18~21个月;原发灶为肺癌者平均生存时间为7个月;原发灶为胃癌、胰腺癌、肾癌者的预后较差,多在3~8个月内死亡。本例患者生存时间为2个月。
