髂筋膜间隙阻滞对老年全膝置换患者围术期疼痛的影响
2019-02-22刘圣杰蔡爱兰贾树山通讯作者
刘圣杰 蔡爱兰 贾树山(通讯作者)
(1滨州医学院 山东 烟台 264100)
(2聊城市人民医院 山东 聊城 252000)
(3滨州医学院烟台附属医院 山东 烟台 264100)
中国正面临老龄化危机[1],2016年65岁以上老人占人口总数的10.1%。原发性骨关节炎(OA)是一种常见的老年人的关节退行性病变。随着老龄化社会的到来,OA的发病率逐年增高。全膝关节置换术(TKA)是老年膝关节终末期的首选治疗方式,而由于膝关节内的结构都有丰富的神经末梢分布[2],故TKA术后75%的患者有比较明显的疼痛,这一直困扰医患双方。
膝关节的神经支配来自股神经、坐骨神经、股外侧皮神经及闭孔神经[3]。近几年,超声引导下周围神经阻滞镇痛被倡导,尤其是髂筋膜间隙阻滞(FICB),是将局部麻醉药注入髂筋膜间隙,通过药物扩散阻滞股外侧皮神经、股神经和闭孔神经,主要用于急性创伤后的镇痛和术后的镇痛[4]。
国内外对于FICB的相关研究很多,其能减轻患者术后疼痛,有利于术后早期功能锻炼,早期下床活动,减少术后并发症,改善预后。然而,几乎所有的研究仅从观察性指标报道了FICB对围术期镇痛的影响,但对患者的应激反应影响的相关研究很少。本临床研究对行单侧全膝关节置换术的老年患者在不同时间进行FICB(手术前VS手术后)来观察患者围术期疼痛和应激反应的差别,进而更好地减轻患者围术期应激反应。
1.资料和方法
1.1 一般资料
本临床研究经山东省聊城市人民医院伦理委员会批准,选取我院因骨性关节炎择期行单侧全膝关节置换的老年患者46例,65~75岁,ASA分级Ⅰ~Ⅲ级,采用随机数表法将其分为术前骼筋膜腔隙阻滞组(A组)和术后组(B组),每组23例,术前所有患者签署知情同意书。排除标准:既往无酞胺类局麻药和阿片类药物过敏史,穿刺部位感染,风湿或类风湿患者,精神系统疾病史,沟通障碍不能配合实验者。两组一般资料比较见表1。

表1 两组一般资料比较
1.2 方法
患者入室开放上肢静脉,常规监测HR、MAP、SPO2、RR和BIS值。使用随机数字法对患者进行分组,A组:麻醉前在超声引导下行患侧FICB(0.33%盐酸罗哌卡因30ml),并测试阻滞效果;B组:手术结束后,在患者清醒前在超声引导下进行患侧行FICB。其他麻醉过程一致:麻醉诱导:丙泊酚(2mg/kg)、芬太尼(3ug/kg)、顺式阿曲库铵(0.2mg/kg),纯氧机械通气,潮气量6~8ml/kg,呼吸频率10~12次/min,吸呼比为1∶2,维持呼气末二氧化碳分压(ETCO2)36~44mmHg。喉罩下全凭静脉麻醉,泵注丙泊酚、瑞芬太尼维持麻醉。根据手术步骤和血流动力学指标追加芬太尼,维持血压波动在基础值±20%的范围内。麻醉深度BIS值维持在40~60之间。两组术后均使用PCIA镇痛泵,镇痛泵配方:0.8%舒芬太尼250ml,背景剂量:2ml/h,PCA:1~2ml/h,锁定时间:5min。
1.3 观察指标
分别记录入室即刻(T0)、插管后5min(T1)、手术开始后5min(T2)、手术进行1h(T3)、手术结束拔除气管导管后(T4)各个时间点的MAP、HR、SpO2、BIS值和镇痛药物总量,并记录术后2h(T5)术后6h(T6)、术后12h(T7)和24h(T8)的VAS评分(1~10分)以及患者术后24h镇痛泵使用情况,包括患者自控次数,药物使用总量,是否追加补救止疼药等,并记录患者不良反应的发生情况。分别于T0、T2、T3、T4、4个时点采集患者的外周静脉血样,用ELISA法测得相应时间点血清皮质醇、肾上腺素E、去甲肾上腺素NE、促肾上腺皮质激素ACTH的浓度。
1.4 统计学方法
实验数据采用SPSS22.0软件进行处理,计量资料均采用均数±标准差表示,计数资料用以频数和百分率(%)表示,组内比较采用重复测量方差分析,组间比较采用成组资料t检验,计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2.结果
A组的患者相较于B组在手术中的镇疼药物用量减少(芬太尼使用量A组26.09±3.36ug vs B组38.96±2.95ug,P=0.046)MAP,HR也有明显的差异,然而,两组患者在手术后24h内的镇痛效果没有明显差异。见表2、3。
表2 两组镇痛效果及用药比较 (±s)
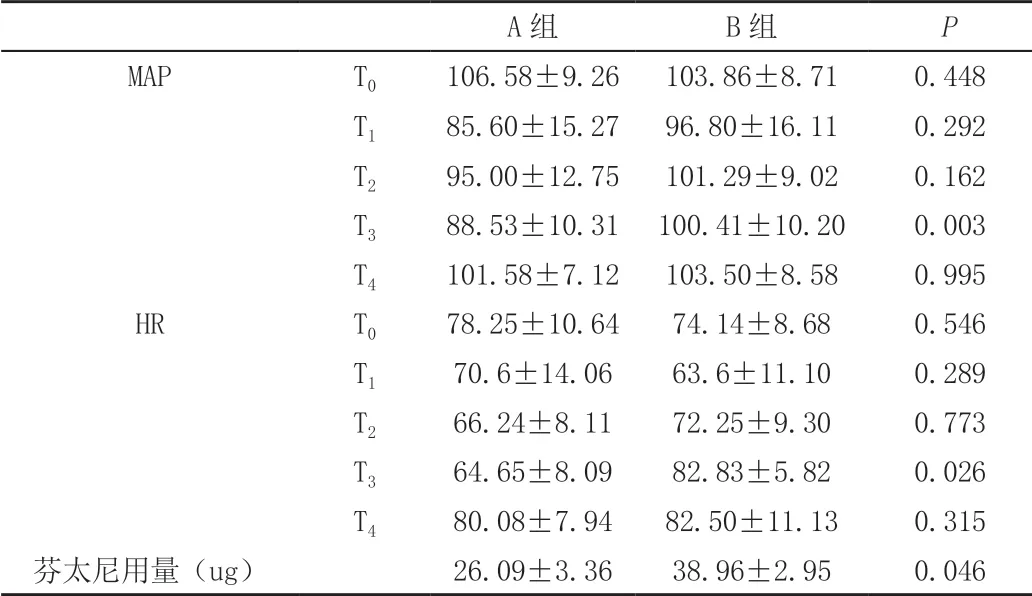
表2 两组镇痛效果及用药比较 (±s)
MAP-T3,88.53±10.31 VS 100.41±10.20,P=0.003;HP-T3,64.65±8.09 VS 82.83±5.82,P=0.026;芬太尼用量,26.09±3.36 VS 38.96±2.95,P=0.046。
A组 B组 P MAP T0 106.58±9.26 103.86±8.71 0.448 T1 85.60±15.27 96.80±16.11 0.292 T2 95.00±12.75 101.29±9.02 0.162 T3 88.53±10.31 100.41±10.20 0.003 T4 101.58±7.12 103.50±8.58 0.995 HR T0 78.25±10.64 74.14±8.68 0.546 T1 70.6±14.06 63.6±11.10 0.289 T2 66.24±8.11 72.25±9.30 0.773 T3 64.65±8.09 82.83±5.82 0.026 T4 80.08±7.94 82.50±11.13 0.315芬太尼用量(ug) 26.09±3.36 38.96±2.95 0.046
表3 两组麻醉应急反应指标比较 (±s)
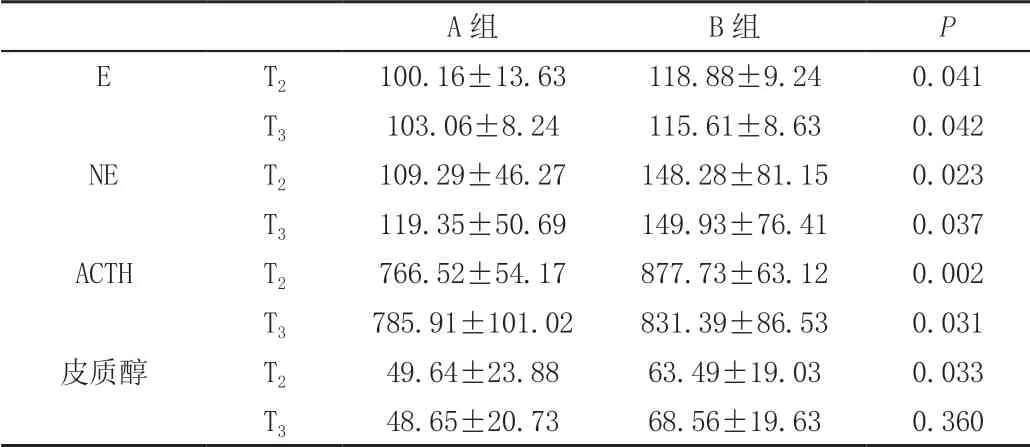
表3 两组麻醉应急反应指标比较 (±s)
AB两组比较:E、NE、ACTH中的T2、T3:P<0.05;皮质醇T2:P<0.05。
A组 B组 P E T2 100.16±13.63 118.88±9.24 0.041 T3 103.06±8.24 115.61±8.63 0.042 NE T2 109.29±46.27 148.28±81.15 0.023 T3 119.35±50.69 149.93±76.41 0.037 ACTH T2 766.52±54.17 877.73±63.12 0.002 T3 785.91±101.02 831.39±86.53 0.031皮质醇 T2 49.64±23.88 63.49±19.03 0.033 T3 48.65±20.73 68.56±19.63 0.360
3.讨论
术后疼痛影响手术治疗后膝关节活动度,且容易出现深静脉血栓、肺部感染等并发症。因而如何有效安全简便地开展全膝关节置换术后镇痛备受关注[5],目前,FICB作为外周神经阻滞,已成为术后多模式镇痛策略的一个重要组成部分,在超声引导下进行FICB,其成功率增加到82%~87%,因此FICB成为髋关节和膝关节手术的术后镇痛方法[6]。与B组比较,A组的患者在手术中的芬太尼用量较少,MAP,HR(T3)偏低,但手术后24h内的镇痛效果没有明显差异。
麻醉和手术刺激可以通过下丘脑-垂体-肾上腺皮质轴和交感-肾上腺髓质系统,产生应激反应,对机体的内环境进行调节。过度应激可产生一系列的负面效应,发生全身炎性反应综合征,因此抑制麻醉手术过程中的过度应激是非常必要的[7]。
止血带在TKA手术中常规使用,但如果止血带充气时间过长,患者出现烦躁不安,疼痛,酸胀不适,血压升高等止血带反应。有文章表明股神经和坐骨神经阻滞可以减轻全膝关节置换术中的止血带反应以及术后疼痛反应[8]。通过血清中皮质醇,ACTH,E,NE等应激相关指标进行了对比,同样发现T3和T4时间点,A组的患者应激反应要轻于B组(表3)。其原因应是FICB能减轻患者手术操作带来的疼痛刺激,并且还能减轻全膝关节置换术中对下肢捆绑止血带引起的止血带反应,从而使得患者的应激反应减轻,血清相关指标也相应降低,缓解患者围术期的不适。
本研究有以下局限,首先,因为本研究是关于老年全膝关节置换术的研究,年龄需>65岁,导致样本数量偏少;再者,本研究只纳入了进行单侧膝关节置换术的患者,对于进行双侧膝关节置换术的患者的镇痛效果和应激反应不适用。
4.结论
研究结果显示在老年单侧全膝关节置换术前行FICB能减少术中患者术中止疼药物的用量,并且减轻手术中手术创伤和止血带带来的疼痛和应激反应,但术前进行FICB和术后进行FICB对术后疼痛评分的影响无明显差异。
