急性缺血性脑卒中患者溶栓后血浆miR-146a、miR-21表达变化及意义
2019-02-16张绍夫王飞李航文远超
张绍夫,王飞,李航,文远超
(遵义市第一人民医院,贵州遵义563003)
迄今为止,静脉溶栓是临床治疗急性缺血性脑卒中(AIS)的有效手段[1]。然而,静脉溶栓在一定程度上增加了患者出血性转化的风险。出血性转化是溶栓治疗后最严重的并发症,会导致患者病情急剧恶化,甚至死亡,对溶栓的治疗效果及安全性造成严重影响,从而限制了溶栓治疗的广泛应用[2]。研究导致出血性转化的相关影响因素,对选择溶栓适应证,提高溶栓治疗效果及安全性有重要意义。有研究认为,微小RNAs(miRNA)与AIS患者的发病及病情进展有一定联系[3]。本研究探讨AIS患者溶栓后血浆miR-146a、miR-21表达变化及意义,旨在为临床诊治提供参考依据。
1 资料与方法
1.1 临床资料 选择2016年2月~2018年2月本院收治的AIS患者89例,男48例、女41例,年龄41~82(65.42±11.50)岁;入院后根据病情予以尿激酶以及重组组织型纤溶酶活物静脉溶栓治疗;治疗7 d行头颅CT检查,按照颅内是否存在出血性转化分为出血性转化组26例、非出血性转化组63例。纳入标准:符合《中国急性缺血性脑卒中诊治指南2014》[4]中AIS相关诊断标准,且经头颅CT及MRI检查确诊;均接受溶栓治疗;年龄>20岁;临床病历资料完整。排除标准:入院前接受过相关治疗;入院时颅脑影像学检查提示存在颅内出血;美国国立卫生研究院卒中量表评分<4分;入院前3个月内有脑梗死或心肌梗死史。患者及其家属均签署知情同意书,研究经医院伦理委员会批准。
1.2 血糖、血脂等指标检测 入院后采集患者清晨空腹静脉血5 mL,以3 000 r/min离心10 min,分离血清,检测血糖、甘油三酯、总胆固醇、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、凝血酶时间、部分凝血酶原时间、纤维蛋白原水平。
1.3 血浆miR-146a、miR-21表达检测 采用实时荧光定量PCR法。入院后采集患者清晨空腹静脉血5 mL,以3 000 r/min离心10 min,分离血浆。采用德国Qiagen公司的miRNeasy血浆提取试剂盒提取血浆总miRNA。采用ABI 7500型荧光定量PCR仪进行实时荧光定量PCR反应,内参为U6,miRNA逆转录反应体系包括RNA模板5 μL,U6 3 μL,miRNA特异性茎环引物3 μL,100 mmol/L的脱氧核糖核苷酸0.15 μL,逆转录酶1 μL,RNase抑制剂0.19 μL,无菌三蒸水4.16 μL。反应条件:16 ℃ 30 min,42 ℃ 30 min,85 ℃ 5 min,于4 ℃中进行逆转录反应。以U6为内参,扩增条件:95 ℃ 10 min,95 ℃ 15 s、60 ℃ 60 s共40个循环。miR-146a上游引物序列5′-CAGCTGCATTGGATTTACCA-3′、下游引物序列5′-GCCTGAGACTCTGCCTTCTG-3′;miR-21上游引物序列5′-TGCGCTAGCTTATCAGACTGAT-3′、下游引物序列5′-CCAGTGCAGGGTCCGAGGTATT-3′。实验重复3次,用2-ΔΔCt法计算miR-146a、miR-21的相对表达量。
1.4 预后 溶栓治疗后采用改良的Rankin量表评分(mRS评分)对患者恢复程度进行评估[5],完全无症状为0分,有症状但无明显的功能障碍为1分,轻度残疾为2分,中度残疾为3分,重度残疾为4分,严重残疾为5分,死亡为6分。mRS评分<2分为预后良好组58例,mRS评分≥2分记为预后不良组31例。

2 结果
2.1 两组临床资料比较 出血性转化组男16例、女10例,年龄(65.32±11.67)岁,合并高血压17例、糖尿病9例,甘油三酯(1.25±0.49)mmol/L、总胆固醇(3.72±0.60)mmol/L、低密度脂蛋白胆固醇(2.05±0.62)mmol/L、高密度脂蛋白胆固醇(1.08±0.32)mmol/L,血糖(10.01±4.20)mmol/L,凝血酶原时间(15.39±2.16)s、部分凝血酶原时间(38.15±10.38)s、纤维蛋白原(3.56±0.20)g/L。非出血性转化组男32例、女31例,年龄(65.58±11.49)岁,合并高血压37例、糖尿病4例,甘油三酯(1.33±0.73)mmol/L、总胆固醇(4.01±1.01)mmol/L、低密度脂蛋白胆固醇(2.31±0.71)mmol/L、高密度脂蛋白胆固醇(1.10±0.27)mmol/L,血糖(6.58±2.19)mmol/L,凝血酶原时间(14.85±2.06)s、部分凝血酶原时间(35.39±10.52)s、纤维蛋白原(3.48±0.22)g/L。出血性转化组糖尿病患者比例、血糖水平均高于非出血性转化组(P均<0.05),两组其他指标比较差异无统计学意义(P均>0.05)。
2.2 两组血浆miR-146a、miR-21表达比较 出血性转化组血浆miR-146a、miR-21相对表达量分别为0.78±0.31、1.29±0.33,非出血性转化组分别为1.65±0.69、0.46±0.30。出血性转化组血浆miR-146a表达低于非出血性转化组,miR-21表达高于非出血性转化组(P均<0.05)。
2.3 AIS患者溶栓后发生出血性转化的影响因素 多因素Logisitic回归分析结果显示,糖尿病、血糖水平升高、血浆miR-21高表达为AIS患者溶栓后出血性转化的独立危险因素(P均<0.05),血浆miR-146a高表达是AIS患者溶栓后出血性转化的保护因素(P<0.05)。见表1。
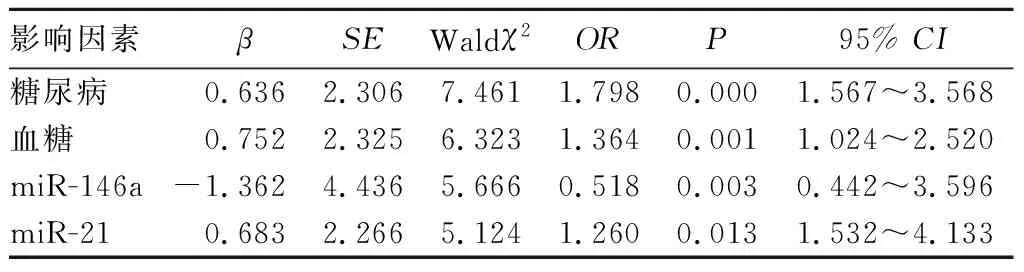
表1 AIS患者溶栓后出血性转化的多因素Logisitic回归分析
2.4 血浆miR-146a、miR-21表达与患者预后的关系 预后良好组血浆miR-146a、miR-21相对表达量分别为1.95±0.80、0.30±0.12,预后不良组分别为1.09±0.41、0.78±0.44。预后良好组血浆miR-146a表达高于预后不良组,血浆miR-21表达低于预后不良组(P均<0.05)。
3 讨论
AIS为临床常见的脑卒中类型,占脑卒中80%,已成为我国居民死亡的首位原因[6~8]。因此,对AIS患者进行早期有效的诊断、治疗显得尤为重要。静脉溶栓是目前全球范围内公认的治疗AIS最有效手段,然而该治疗可能会引发出血性转化,对患者的预后产生不利影响[9,10]。随着研究不断深入,越来越多的学者发现缺血性脑损伤会导致缺血性脑组织中的miRNA表达发生明显改变[11,12]。另有研究证实,miR-146a参与了免疫应答、炎症浸润、细胞转移及细胞凋亡等多种生理病理过程;而miR-21参与了动脉闭塞后常见的病理生理改变,包括缺血、缺氧及免疫炎症反应等[13,14]。
本研究结果表明,出血性转化组糖尿病患者比例、血糖水平均高于非出血性转化组。这与林胜利等[15]的研究相符,提示糖尿病与血糖水平可能在出血性转化的发生过程中起重要作用。究其原因,笔者认为可能与高血糖会加重动脉壁缺血、缺氧,增加动脉壁发生变性以及坏死的风险有关。事实上,机体长期处于高血糖状态还会明显促进动脉的粥样型硬化,对患者的血管内皮具有较大的损害,如不加以重视,发生冠脉血管内斑块破裂则可能引起较为严重的不良后果。同时出血性转化组血浆miR-146a表达低于非出血性转化组,而miR-21表达高于非出血性转化组[16]。可见,出血性转化组的血浆miR-146a低表达,而miR-21高表达,二者可能均参与了出血性转化的发生过程。其中miR-146a可通过抑制白细胞介素1受体相关激酶分子1、活化的T细胞核因子5及肿瘤坏死因子受体相关因子等抑制核因子κB活性,从而发挥负相调控白细胞黏附的作用,进一步保护血脑屏障。因此miR-146a表达下调会导致血脑屏障的破坏,继而增加了出血性转化发生的风险。而miR-21参与细胞外信号调节激酶介导的基质金属蛋白酶9(MMP-9)表达上调,而MMP-9表达增加,可通过降解毛细血管周围基底膜的主要成分,继而导致血脑屏障的通透性的增加,从而增加了出血性转化发生的风险[17]。因此,检测miR-146a与miR-21的表达,有助于预测AIS患者溶栓治疗后出血性转化的发生。
本研究经多因素Logisitic回归分析可知糖尿病、血糖水平升高、血浆miR-21高表达均为AIS患者溶栓后发生出血性转化的独立危险因素,而血浆miR-146a高表达为AIS患者溶栓后发生出血性转化的保护性因素。在临床工作中可通过明确AIS患者溶栓后发生出血性转化的影响因素,从而选择更佳的治疗手段,降低出血性转化的发生风险,达到改善患者预后的目的。因此,对于合并糖尿病、血糖水平明显升高、血浆miR-146a低表达、miR-21高表达的患者,应尽量避免予以静脉溶栓治疗。另外,本研究结果显示,预后良好组血浆miR-146a表达水平高于预后不良组,而血浆miR-21表达水平低于预后不良组。这表明了溶栓前低表达miR-146a与高表达miR-21的患者溶栓后预后不良。在临床工作中可通过联合检测AIS患者血浆miR-146a、miR-21表达对患者的预后进行评估。黄甫高等[18~20]在研究中国人群miR-146a基因rs2910164多态性与缺血性脑卒中易感性之间的关系时发现,miR-146a的表达与缺血性脑卒中具有十分紧密的关联。虽然该研究并未涉及miR-21。但本研究发现miR-21也与缺血性脑卒中患者的预后联系紧密。因此可在临床上检测这两种指标,有助于更好地评估患者的预后[21]。
综上所述,AIS患者血浆miR-146a、miR-21表达与溶栓后出血性转化密切相关,且与患者预后相关,可能成为AIS患者出血性转化的预测指标。这为临床AIS患者静脉溶栓治疗以及预后评估提供了新的靶点和思路,值得临床重点关注。
(收稿日期:2018-08-24)
