玻璃体切割联合黄斑前膜撕除对特发性黄斑前膜患者视力和视物变形的影响
2019-02-13骆贵军姚莎莎
骆贵军,姚莎莎
0引言
特发性黄斑前膜(idiopathic macular epiretinal membrane,IMEM)是发生于眼底后极部黄斑或附近区域的视网膜前纤维增生性疾病,病情可缓慢进展,并导致患者视物变形、视力下降等视功能损害,具体表现常因黄斑前膜增生程度而不同,其机制与黄斑水肿、中心凹被混浊前膜遮挡或黄斑区视网膜因牵引而变形等有密切关系[1]。手术是IMEM较为有效的治疗方法,可明显改善患者视力,预后情况一般较为良好,但也容易受患者病情、手术损伤、前膜残留或术后并发症等因素影响,目前已有报道显示玻璃体切割联合黄斑前膜撕除术能有效提高患者视力,减轻黄斑水肿和视物变形,但对影响患者术后康复的因素涉及较少[2]。本研究采用相干光断层扫描(optical coherence tomography,OCT)观察患者手术前后黄斑结构和形态变化,为评估手术效果并研究其可能的影响因素提供参考。
1对象和方法
1.1对象经我院伦理委员会批准,选取2015-01/2017-10我院IMEM患者31例31眼,其中男13例13眼,女18例18眼,左眼17例17眼,右眼14例14眼,年龄54~79(平均63.82±9.16)岁,视力0.1~0.6(平均0.27±0.08)。纳入标准:(1)患者视物变形或视力进行性下降;(2)经裂隙灯、OCT和荧光素眼底血管造影术(fluorescein fundus angiography,FFA)检查确诊为黄斑前膜;(3)患者年龄≤80岁;(4)视力>0.5,但视物变形严重或患者要求手术者;(5)患者或其家属知晓本研究并签署同意书。排除标准:(1)伴其它类型眼部疾病或并发症;(2)患眼外伤史、手术史和眼底疾病史;(3)无法看清固视目标或进行微视野检查;(4)继发性黄斑前膜;(5)预计随访时间<6mo者;(6)因精神或智力障碍等原因导致无法配合完成相关检查者。
1.2方法
1.2.1手术方法所有患者入院后完善相关检查,常规点左氧氟沙星滴眼液抗感染及托吡卡胺散瞳,消毒铺巾,采用利多卡因联合罗哌卡因进行局部麻醉,完成后开睑,并用聚维酮碘稀释液以及生理盐水反复冲洗结膜囊。采用标准闭合式三通道玻璃体切割术先行中央玻璃体切割[3],负压吸引后界膜,使其脱离后切除,然后在反光提示下从粘连较松散的部位开始仔细撕除前膜,最后切除周边玻璃体,检查周边视网膜是否存在裂孔等病损,向玻璃体腔注入惰性气体或无菌空气。
1.2.2观察指标(1)最佳矫正视力(best corrected visual acuity,BCVA)[4]:采用国际标准视力表检测术前(T0)和术后1mo(T1)、3mo(T2)、6mo(T3)时BCVA,并将结果转化为最小分辨角的对数值(LogMAR)以方便统计分析。(2)视物变形程度: T0、T1、T2、T3时分别采用M-chart表于BCVA下进行检测,以垂直变形(MV)或水平变形(MH)中任何一项>1°为重度变形;以MV或MH中任何一项>0.5°为中度变形;以MV和MH均<0.5°为轻度变形。(3)黄斑形态:采用OCT观察患者T0、T1、T2、T3时黄斑中心凹厚度(central macular thickness,CMT)、椭圆体带(IS/OS)连续性,并根据前膜形态分为弥散型、假孔型、囊样水肿型、玻璃体黄斑牵拉型和正常型。

2结果
2.1患者手术和随访结果患者31例31眼全部完成手术,术中未见严重并发症发生,术后均随访6mo,未有病例失访或退出研究。
2.2手术前后患者BCVA和CMT变化术前患者平均BCVA和CMT分别为0.59±0.14和429.35±86.17μm,术后6mo时为0.38±0.09和304.87±62.54μm。各时间点BCVA和CMT变化差异均有统计学意义(P<0.05,表1)。
2.3手术前后患者视物变形程度变化术后患者视物变形程度逐渐减轻,总体差异有统计学意义(χ2=24.016,P<0.001),且术后1、3、6mo时患者视物变形程度均低于术前水平,差异有统计学意义(χ2=3.769、7.283、16.392,P<0.008),术后3、6mo时患者视物变形程度均低于术后1mo时水平,差异有统计学意义(χ2=4.832、10.461,P<0.008,表2)。
2.4手术前后患者黄斑IS/OS连续性变化手术前后不同时间患者黄斑形态变化差异有统计学意义(χ2=13.495,P=0.004),术后1mo时,患者IS/OS连续比例为65%,与术前52%比较差异无统计学意义(χ2=1.060,P>0.008);术后3mo时,患者IS/OS连续比例为81%,与术前比较差异有统计学意义(χ2=5.833,P<0.008),术后6mo时IS/OS连续比例为90%,与术前和术后1mo相比差异均有统计学意义(χ2=11.273、5.905,P<0.008,表3)。
2.5手术前后患者黄斑形态变化手术前后不同时间患者黄斑形态变化差异有统计学意义(P<0.05),术后1、3、6mo时正常型黄斑形态患者比例为26%、52%和77%,与术前比较差异有统计学意义(P<0.008),术后6mo时正常型黄斑形态患者比例与术后1mo比较差异有统计学意义(P<0.008,表4)。
2.6术后BCVA与各检查结果相关性分析经Pearson或Spearman相关性分析显示,IMEM患者术后BCVA与术前黄斑形态、术前IS/OS连续性、术后IS/OS连续性和术后黄斑形态均呈明显负相关性(P<0.05),与术前BCVA、术后CMT呈明显正相关性(P<0.05,表5)。


指标眼数T0T1T2T3FPBCVA(LogMAR)310.59±0.140.52±0.130.45±0.110.38±0.0917.860<0.001CMT(μm)31429.35±86.17384.06±76.32345.74±68.29304.87±62.5416.073<0.001
注:T0:术前;T1:术后1mo;T2:术后3mo;T3:术后6mo。T1vsT0:tBCVA=2.887,PBCVA=0.005;tCMT=3.104,PCMT=0.003;T2vsT0:tBCVA=6.236,PBCVA<0.001;tCMT=6.028,PCMT<0.001;T3vsT0:tBCVA=10.167,PBCVA<0.001;tCMT=8.974,PCMT<0.001;T2vsT1:tBCVA=3.248,PBCVA=0.002;tCMT=2.951,PCMT=0.005;T3vsT1:tBCVA=7.086,PBCVA<0.001;tCMT=6.350,PCMT<0.001;T3vsT2:tBCVA=3.897,PBCVA<0.001;tCMT=3.479,PCMT=0.001。
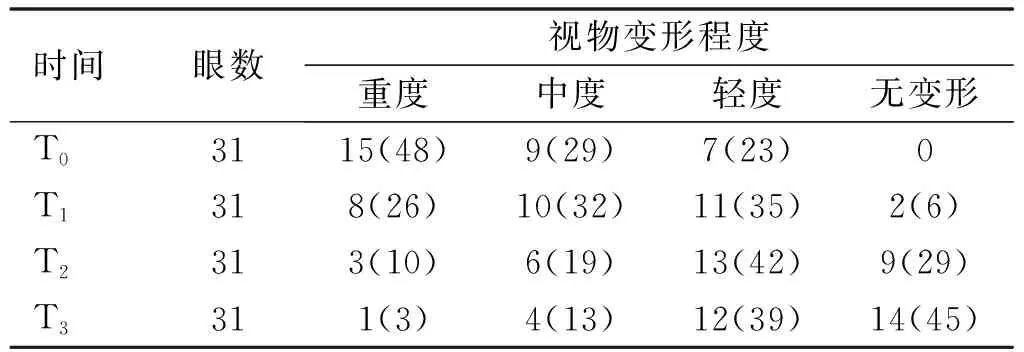
表2 手术前后患者视物变形程度变化 眼(%)
注:T0:术前;T1:术后1mo;T2:术后3mo;T3:术后6mo。经Bonferroni校正,两两比较检验水准α’=0.008。
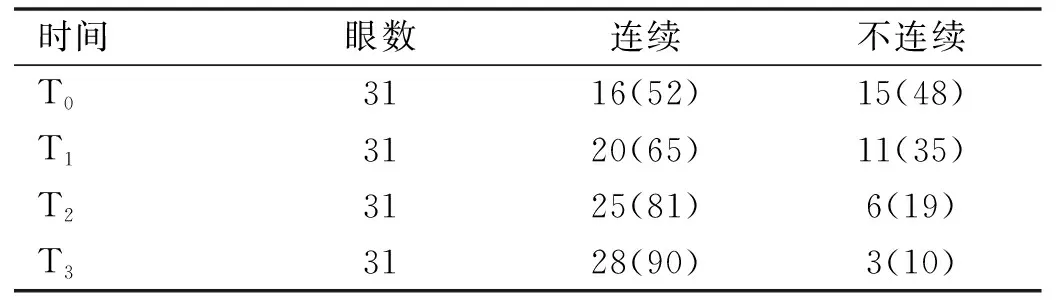
表3 手术前后患者黄斑IS/OS连续性变化 眼(%)
注:T0:术前;T1:术后1mo;T2:术后3mo;T3:术后6mo。经Bonferroni校正,两两比较检验水准α’=0.008。
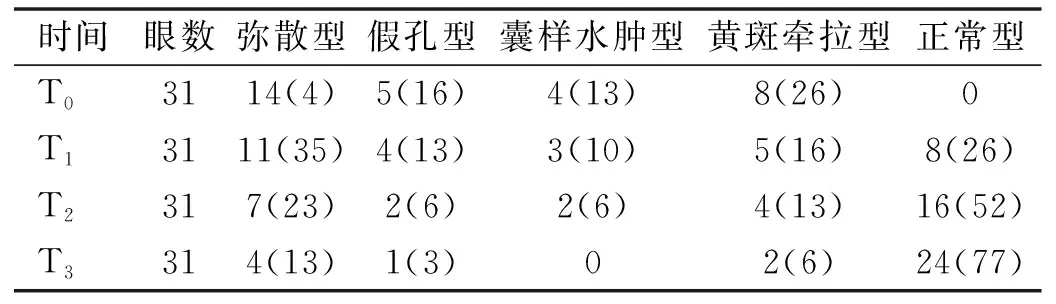
表4 手术前后患者黄斑形态变化 眼(%)
注:T0:术前;T1:术后1mo;T2:术后3mo;T3:术后6mo。经Bonferroni校正,两两比较检验水准α’=0.008。
表5术后BCVA与各检查结果相关性分析
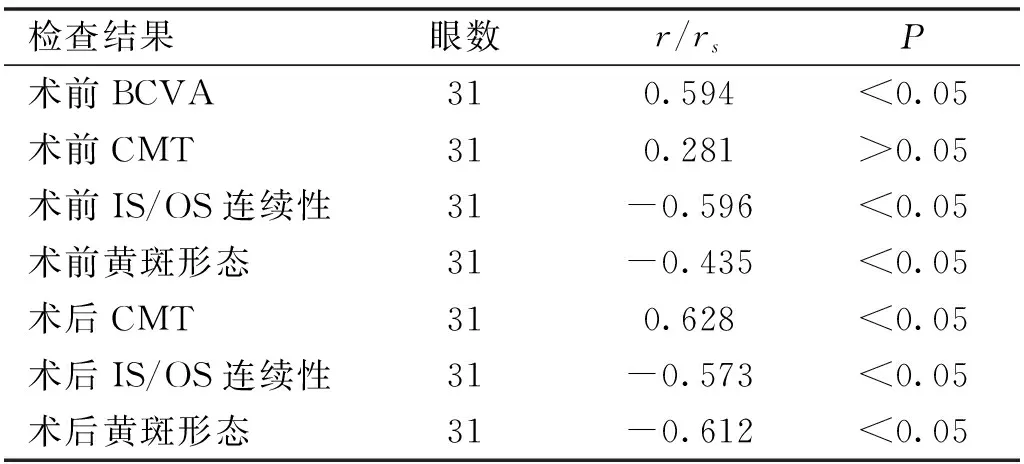
检查结果眼数r/rsP术前BCVA310.594<0.05术前CMT310.281>0.05术前IS/OS连续性31-0.596<0.05术前黄斑形态31-0.435<0.05术后CMT310.628<0.05术后IS/OS连续性31-0.573<0.05术后黄斑形态31-0.612<0.05
3讨论
IMEM发病率具有明显年龄相关性,常单眼发生,也可见于双眼,其发病机制目前尚未完全清楚,可能由玻璃体后脱离和细胞迁移增殖引起,病理研究结果显示黄斑前膜由细胞和基质两部分组成,且可对增殖膜机械性能造成一定影响[5]。1978年Machemer首次对IMEM患者展开玻璃体切割联合黄斑前膜撕除术进行治疗,并正视前膜剥离有利于提高患者视力,经过多年发展,该手术方案现已成为IMEM常规术式,能有效促进患者视功能恢复,但不同患者预后差异较大。
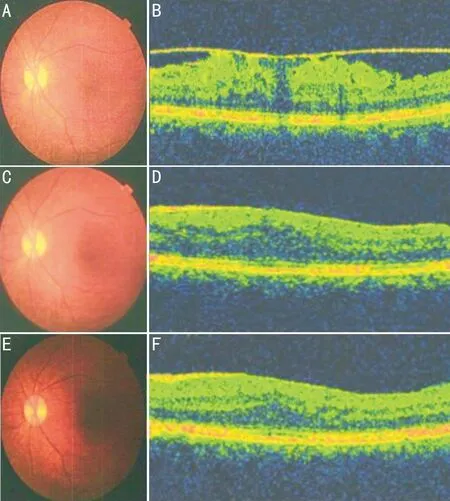
图1IMEM患者(女,64岁)手术前后眼底彩图和OCT图像变化A、B:术前图像,显示黄斑区水肿,视网膜皱襞和血管迂回,OCT可见视网膜一定程度粘连;C、D:术后1mo时图像,眼底彩图显示视网膜皱襞消失,血管恢复正常,OCT可见黄斑水肿减轻;E、F:术后3mo图像,眼底彩图显示视网膜皱襞消失,血管正常,OCT可见黄斑水肿进一步减轻。
OCT是临床常用的活体眼底组织无创检查方法,分辨率高,可重复性好,通过对视网膜横断面断层成像而直观地显示其结构形态,是评价黄斑区结构和功能的重要方法,在IMEM诊断、治疗和手术效果评价中占有重要地位[6-7]。本研究采用玻璃体切割联合黄斑前膜撕除术治疗IMEM患者,并利用OCT对患者手术前后黄斑形态、IS/OS连续性和CMT变化进行评估,结果显示术后6mo时,患者黄斑病理形态明显减少,IS/OS连续性明显改善,术后BCVA明显提升,视物变形程度明显减轻,该结果与国内外研究具有一致性[8-9],表明通过手术撕除黄斑前膜有利于解除其对视网膜纵向或切线方向的牵引,减轻黄斑水肿,恢复其正常解剖形态,从而改善患者视功能(图1)。为明确黄斑结构形态与患者术后BCVA关系,本研究将患者术后BCVA与术前BCVA和手术前后CMT、IS/OS连续性、黄斑形态进行相关性分析,发现其与术前BCVA呈明显正相关性,表明IMEM患者术后视力恢复水平与术前视力紧密相关,这与Murakami等[10]研究结果相似,患者术前BCVA越差,提示患者视网膜损伤严重,可导致术后视功能恢复速度缓慢或无法完全恢复,分析其原因可能与患者术前CMT增厚和黄斑形态变化有关,临床将黄斑形态分为弥散型、假孔型、囊样水肿型、玻璃体黄斑牵拉型和正常型,且以弥散型较为常见,有研究显示弥散型IMEM患者前膜与视网膜粘连紧密,可导致黄斑持续水肿和视网膜光感受器、神经上皮细胞损伤,对患者术后黄斑形态结构和视功能恢复造成不利影响,而黄斑牵拉型黏附范围较小,对视网膜牵拉和损伤较轻,因而术后患者视功能可快速恢复,且术后黄斑形态与术前黄斑形态关系密切,二者对患者术后BCVA的影响也具有一致性[11],因此本研究结果显示IMEM患者术后BCVA与术前及术后黄斑形态呈明显负相关性。
CMT是反映视网膜水肿程度的敏感指标,同时也是影响患者视力的重要因素,宁玲[12]研究表明IMEM患者BCVA与CMT紧密相关,CMT增厚可导致患者视力减退。本研究中患者术后BCVA与CMT呈明显负相关性,玻璃体切割联合黄斑前膜撕除有利于减轻黄斑中心凹水肿,从而促进患者视力恢复。IS/OS连续性恢复是光感受器重建的过程,玻璃体切割联合黄斑前膜撕除术可有效减少黄斑前膜牵拉视网膜,防止光感受器持续损伤并促进受损IS/OS层逐渐恢复,从而达到改善患者视力的效果[13]。Inoue等[14]对IS/OS连接异常的IMEM患者术后视力恢复情况进行回顾性分析发现,术前IS/OS相对完整患者术后BCVA恢复情况更好,其原因可能与患者术后IS/OS恢复完整的速度有关。本研究中患者术前和术后IS/OS连续性均与术后BCVA呈明显负相关性,表明术后IS/OS连续性完整是保障IMEM患者视力恢复的重要基础,而术前IS/OS连续性水平可对术后连续性恢复情况产生明显影响。
综上所述,玻璃体切割联合黄斑前膜撕除术治疗可明显降低IMEM患者CMT,改善IS/OS完整性和黄斑形态,从而提高患者视力,减轻视物变形程度。
