全髋关节置换与内固定治疗老年移位型股骨颈骨折的临床效果比较
2019-02-11陈群
陈群
[摘要]目的 比较全髋关节置换与内固定治疗老年移位型股骨颈骨折的临床效果。方法 选取2015年5月~2018年4月我院收治的68例老年移位型股骨颈骨折患者作为研究对象,按照随机数字表法将其分为对比组(n=34)与试验组(n=34)。对比组患者采用内固定治疗,试验组患者采用全髋关节置换术治疗。比较两组患者的术中出血量、手术时间、术后下床活动时间、住院时间,手术前后患者的髋关节Harris、日常生活能力(ADL)量表、卡氏功能状态(KPS)评分,以及术后并发症发生情况。结果 试验组患者的术中出血量多于对比组,手术时间长于对比组,试验组患者术后下床活动时间短于对比组,差异均有统计学意义(P<0.05);两组患者的住院时间比较,差异无统计学意义(P>0.05)。术前,两组患者的髋关节Harris、ADL量表及KPS评分比较,差异均无统计学意义(P>0.05);术后12个月,两组患者的Harris评分高于本组术前,且试验组患者的Harris评分高于对比组,差异有统计学意义(P<0.05);术后,两组患者的ADL量表、KPS評分均高于本组术前,差异有统计学意义(P<0.05);试验组患者术后的ADL量表及KPS评分均高于对比组,差异有统计学意义(P<0.05)。试验组患者的并发症总发生率为8.82%,低于对比组的20.59%,差异有统计学意义(P<0.05)。结论 老年移位型股骨颈骨折患者应用全髋关节置换术病情改善效果及术后功能恢复效果优于内固定治疗。
[关键词]全髋关节置换;内固定治疗;老年移位型股骨颈骨折;临床疗效对比分析
[中图分类号] R687.42 [文献标识码] A [文章编号] 1674-4721(2019)12(a)-0071-04
Comparison of clinical effects between total hip arthroplasty and internal fixation in the treatment of displaced femoral neck fracture in the elderly
CHEN Qun
Department of Orthopaedic Surgery, Affiliated Hospital of Yangzhou University, Jiangsu Province, Yangzhou 225000, China
[Abstract] Objective To compare the clinical effects of total hip arthroplasty and internal fixation in the treatment of displaced femoral neck fractures in the elderly. Methods A total of 68 elderly patients with displaced femoral neck fracture admitted to our hospital from May 2015 to April 2018 were selected as the research objects and divided into the contrast group (n=34) and the test group (n=34) according to the random number table method. Patients in the control group were treated with internal fixation, while patients in the test group were treated with total hip arthroplasty. The intraoperative blood loss, operation time, postoperative ambulation time, hospitalization time, Harris hip joint, activity of daily living (ADL) scale, Karnofsky functional state (KPS) score and postoperative complications of the two groups were compared. Results The intraoperative blood loss of patients in the test group was more than that in the contrast group, the operation time was longer than that in the test group, and the ambulation time of patients in the test group after operation was shorter than that in the contrast group, the differences were statistically significant (P<0.05). There were no significant difference in hospitalization time between the two groups (P>0.05). Before operation, there were no significant difference in Harris hip joint, ADL scale and KPS score between the two groups (P>0.05). Twelve months after the operation, Harris scores of patients in the two groups were higher than those before the operation, and Harris scores of the patients in the test group was higher than that in the contract group, the differences were statistically significant (P<0.05). After the operation, the ADL scale and KPS scores of the two groups of patients were higher than those before the operation, and the differences were statistically significant (P<0.05). The ADL scale and KPS scores of the patients in the test group were higher than those in the contract group, with statistically significant difference (P<0.05). The total incidence rate of complications in the group was 8.82%, which was lower than that in the contract group (20.59%), with statistically significant difference (P<0.05). Conclusion The effect of total hip arthroplasty in elderly patients with displaced femoral neck fracture is better than that of internal fixation.
[Key words] Total hip arthroplasty; Internal fixation; Displaced femoral neck fracture in the elderly; Comparative analysis of clinical efficacy
股骨颈骨折患者存在髋部疼痛、功能障碍以及无法正常站立和走路等临床表现,不但会对其肢体功能造成损害,同时也会严重干扰其正常生活。移位型股骨颈骨折具有复位难度大等特点,对治疗技术有着较高的要求[1]。内固定术术后容易出现内固定松动、股骨头坏死及股骨颈骨折不愈合等严重并发症,髋关节置换术具有治疗安全性高且效果确切等特点,因而获得了广大骨科医师的认可[2]。本研究以68例老年移位型股骨颈骨折患者为研究对象,比较全髋关节置换与内固定治疗老年移位型股骨颈骨折的临床效果,现报道如下。
1资料与方法
1.1一般资料
选取2015年5月~2018年4月我院收治的68例老年移位型股骨颈骨折患者作为研究对象,按照随机数字表法将其分为对比组(n=34)与试验组(n=34)。纳入标准[3]:①经X线等检查确诊者;②患者有外伤史;③伴有髋腹股沟部位肿胀、叩击痛以及深压痛者;④自愿参与本研究并知情同意者。排除标准[4]:①有脑血管疾病者;②合并髋关节骨关节炎者;③有类风湿关节炎者;④精神障碍性疾病患者;⑤合并心力衰竭患者。对比组中,男16例,女18例;平均年龄(75.7±8.2)岁;骨折Garden分型如下:Ⅲ型14例,Ⅳ型20例。试验组中,男15例,女19例;平均年龄(76.4±8.1)岁;骨折Garden分型如下:Ⅲ型13例,Ⅳ型21例。两组患者的性别、年龄、骨折Garden分型等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过我院医学伦理委员会批准。
1.2方法
对比组患者采用内固定治疗。调节患者体位为仰卧位,在C型臂X线机(上海慧康医疗科技有限公司,型号BG9000)下进行辅助牵引复位,在髋部做切口并将3枚克氏针自切口置入,应用空心螺钉进行加压处理,应用C型臂X线机确认空心螺钉复位情况并应用生理盐水进行伤口清理,然后缝合切口[5]。试验组患者采用全髋关节置换术治疗。调节患者体位为侧卧位,选择后外侧入路进行手术操作,将皮肤切开后对臀部肌肉进行逐层分离并将关节囊切开以使骨折端获得暴露,将髋臼软组织清除后使股骨近端获得暴露并行髓腔扩大操作,根据患者髋臼大小将人工髋关节假体植入其中,完成复位后对关节松紧度以及假体位置进行检查,完成股骨头安装后复位关节并放置引流管,逐层缝合切口。术后为两组患者提供负压引流以及抗感染治疗,术后次日即可为其提供肌肉关节功能锻炼指导[6]。术后对患者进行随访,时间为12个月。
1.3观察指标及评价标准
比较两组患者的术中出血量、手术时间、术后下床活动时间、住院时间,手术前后患者的髋关节Harris、日常生活能力(ADL)量表、卡氏功能状态(KPS)评分,以及术后并发症发生情况。
利用髋关节Harris评分标准分别于术前、术后12个月评估患者下肢畸形、疼痛、活动范围及功能等改善情况,总分为100分,评分标准如下,差:<70分;可:70~79分;良:80~89分;优:≥90分,评分越高则患者髋关节功能恢复越理想。应用ADL量表评估手术前后患者日常生活能力改善情况,总分为100分,评分越高则患者日常生活能力恢复越理想。应用KPS评分评估患者的健康状况,总分为100分,标准如下,生活不能自理:<50分;生活半自理:50~70分;生活自理:>70分,评分越高则患者日常生活能力及健康状况越理想。患者术后并发症主要包括骨折不愈合、股骨头坏死、髋关节脱位、骨不连、感染等。
1.4统计学方法
采用SPSS 18.0统计学软件对数据进行分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2结果
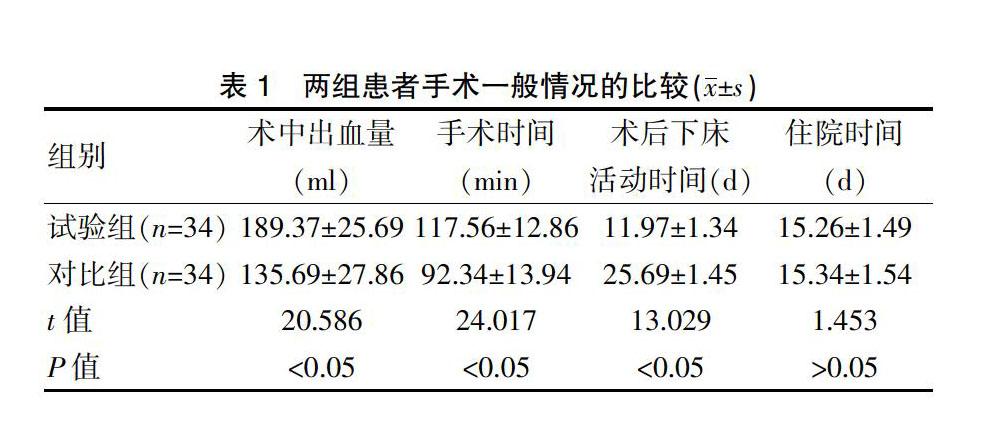
2.1两组患者手术一般情况的比较
试验组患者的术中出血量多于对比组,手术时间长于对比组,术后下床活动时间短于对比组,差异均有统计学意义(P<0.05);两组患者的住院时间比较,差异无统计学意义(P>0.05)(表1)。
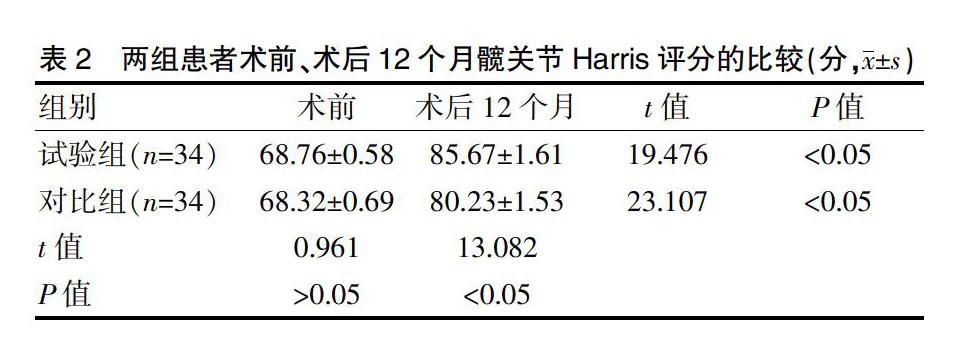
2.2两组患者术前、术后12个月髋关节Harris评分的比较
术前,两组患者髋关节Harris评分比较,差异无统计学意义(P>0.05);术后12个月,两组患者的髋关节Harris评分均高于本组术前,差异有统计学意义(P<0.05);试验组患者术后12个月的髋关节Harris评分高于对比组,差异有统计学意义(P<0.05)(表2)。
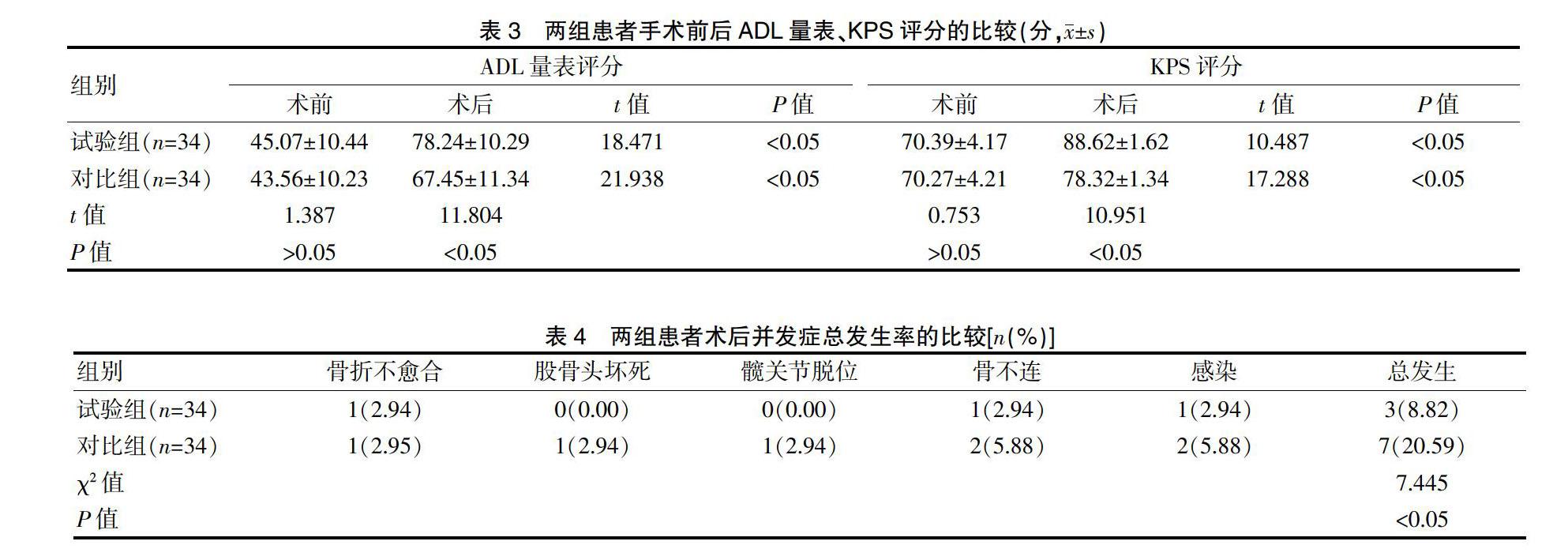
2.3两组患者手术前后ADL量表、KPS评分的比较
术前,两组患者的ADL量表评分及KPS评分比较,差异无统计学意义(P>0.05);术后,两组患者的ADL量表、KPS评分均高于本组术前,差异有统计学意义(P<0.05);试验组患者术后的ADL量表及KPS评分均高于对比组,差异有统计学意义(P<0.05)(表3)。
2.4两组患者术后并发症总发生率的比较
试验组患者的并发症总发生率低于对比组,差异有统计学意义(P<0.05)(表4)。
3讨论
老年人群機体组织细胞老化且髋骨肌群退化,在外力作用下出现骨折的风险较高,受较大剪力以及血供不佳等因素的影响,股骨颈骨折患者术后发生骨折愈合不良以及股骨头缺血坏死的可能性较大[7]。而且老年患者合并高血压、糖尿病、高血糖等各种原发病的风险较高,会导致手术治疗风险以及术后骨折愈合以及功能恢复难度明显增加[8]。
老年移位型股骨颈骨折患者多采用手术治疗,内固定治疗以及髋关节置换为临床常用术式[9]。空心加压螺钉内固定可有效加压股骨颈骨折端,能够显著缩短手术时间并减少术中出血量,可最大程度地保证患者的骨折稳定性,术后髋关节功能恢复效果理想[10]。但是采用空心加压螺钉内固定治疗的患者术后长时间卧床且早期负重活动会加大股骨头塌陷以及坏死率,而且受生物力学、局部血供以及解剖等因素的影响,术后出现感染、骨不连、脱位等严重并发症的风险较高[11]。若无法取得预期的内固定效果,需要为患者实施髋关节置换术,会进一步加大临床治疗风险以及患者经济负担[12]。
全髋关节置换术采用手术方式植入由人工股骨头以及人工髋臼组成的全髋关节,可促进髋关节结构以及功能恢复[13]。而且通过人工假体对骨折部位进行置换能够确保关节功能及结构的稳定性,可显著降低折断位移发生率,从而可大大缩短患者术后下床活动时间以及住院时间[14]。
本研究结果显示,试验组患者的术中出血量多于对比组,手术时间长于对比组,术后下床活动时间短于对比组,差异均有统计学意义(P<0.05);两组患者的住院时间组间比较,差异无统计学意义(P>0.05)。术前,两组患者的髋关节Harris、ADL量表及KPS评分比较,差异均无统计学意义(P>0.05);术后12个月,两组患者的Harris评分高于本组术前,且试验组患者的Harris评分高于对比组,差异有统计学意义(P<0.05);术后,两组患者的ADL量表、KPS评分均高于本组术前,差异有统计学意义(P<0.05);试验组患者术后的ADL量表及KPS评分均高于对比组,差异有统计学意义(P<0.05)。试验组的并发症总发生率为8.82%,低于对比组的20.59%,差异有统计学意义(P<0.05)。柴充等[15]研究中,采用内固定治疗的患者术后并发症总发生率为40%,采用全髋关节置换术的患者术后并发症总发生率为16.7%,提示全髋关节置换可降低术后并发症风险,与本研究结果有一致性。
综上所述,老年移位型股骨颈骨折患者应用全髋关节置换术后病情改善效果及术后功能恢复效果均优于内固定治疗,全髋关节置换术可促进患者术后功能恢复,缩短患者早期下地活动时间以及患肢负重时间,可降低术后股骨头坏死等并发症风险以及术后再次手术风险,从而可提升该患者的生活品质及自理能力。
[参考文献]
[1]范建波,崔胜宇,逸弘,等.不同置换方式治疗老年移位型股骨颈骨折的中期疗效及生存质量[J].中国老年学杂志,2019,39(4):838-842.
[2]徐剑锋,谢学义,李金生,等.半髋与全髋关节置换治疗老年移位型股骨颈骨折的临床疗效分析[J].中国伤残医学,2017,25(12):43-44.
[3]库尔班艾克木.全髋与半髋关节置换术治疗老年移位股骨颈骨折的疗效分析[J].中外医疗,2018,37(14):82-84.
[4]陆廷永,周元爱,韦贵武,等.空心钉内固定股骨头置换和全髋关节置换术治疗老年移位型股骨颈骨折的前瞻性随机对照研究[J].基层医学论坛,2018,22(20):2767-2771.
[5]金天明,黃燕.髋关节置换手术与动力髋螺钉内固定治疗移位型股骨颈骨折的疗效比较[J].中国现代医学杂志,2017, 27(23):112-116.
[6]杨明轩,罗志强,刘昊楠,等.内固定与全髋关节置换治疗移位型股骨颈骨折的中期疗效[J].实用医学杂志,2017, 33(10):1651-1655.
[7]斯焱,韩杰,张鹏,等.老年移位型股骨颈骨折内固定失败后二期全髋关节置换对比初次全髋置换早期临床疗效分析[J].华西医学,2018,33(9):1114-1117.
[8]李育刚,曾智谋,许泽川,等.全髋关节置换术治疗老年移位型股骨颈骨折的临床研究[J].创伤外科杂志,2018,20(8):587-590.
[9]张成宝,马信龙,马剑雄,等.股骨颈骨折空间移位程度与内固定术后股骨头缺血性死的相关性研究[J].中华创伤骨科杂志,2016,18(2):133-137.
[10]冯佳男,张文化,雷洋.闭合复位空心钉内固定与全髋关节置换术在移位型股骨颈骨折老年患者中的应用效果对比[J].临床和实验医学杂志,2018,17(13):1412-1415.
[11]侯礼营.全髋关节置换术治疗老年股骨颈骨折的疗效观察[J].国际医药卫生导报,2018,24(16):2490-2493.
[12]陈锦涛,吴喜钦,张沛钠.老年移位型股骨颈骨折患者治疗中全髋关节置换术与骨折内固定术的临床疗效比较[J].岭南急诊医学杂志,2019,24(2):165-167.
[13]谈中文,乔俊,张军.三种不同手术方式治疗老年移位型股骨颈骨折的临床效果对比[J].中国医学前沿杂志,2017, 9(8):51-54.
[14]周锦春,陈哲峰,宋黄鹤,等.全髋关节置换与内固定治疗老年移位型股骨颈骨折的远期疗效及费用比较[J].中华创伤骨科杂志,2015,17(2):114-117.
[15]柴充,张韶民,郑永茂,等.全髋关节置换与内固定治疗老年移位型股骨颈骨折的疗效评价[J].医学理论与实践,2019,32(10):1546-1548.
(收稿日期:2019-07-10 本文编辑:李二云)
