SYNTAX Ⅱ评分系统指导分站式杂交冠状动脉血运重建术策略的可行性研究
2019-01-28徐昕晔凌云鹏郭丽君
徐昕晔 凌云鹏 郭丽君
杂交冠状动脉血运重建术(hybrid coronary revascularizasion,HCR)包括对左前降支(left anterior descending artery,LAD)行外科微创冠状动脉旁路移植术(minimally invasive direct coronary artery bypass grafting,MIDCAB),以及对右冠状动脉(right coronary artery,RCA)、左回旋支(left circumflex artery,LCX)行经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)两部分,主要用于治疗冠状动脉多支血管病变。一方面,通过对LAD行MIDCAB,降低LAD或左主干(left main artery,LM)等重要解剖部位PCI术风险,减少支架使用数量;另一方面,通过对LCX及RCA行PCI,避免传统开胸行冠状动脉旁路移植术(coronary artery bypass grafting,CABG)的手术创伤,缩短患者术后恢复时间。近年来,HCR在冠状动脉多支病变治疗中占有越来越重要的地位,治疗效果也得到部分研究成果的支持[1-2]。但目前尚无方法指导如何在HCR和传统CABG手术策略之间进行选择。
SYNTAXⅠ评分根据血管解剖特点,为PCI或CABG手术策略的选择提供了良好依据。SYNTAXⅡ评分在SYNTAX Ⅰ的基础上结合了主要临床资料,构建了4年死亡率模型,可以分别评估PCI和CABG的术后4年死亡率[3-4]。但是,SYNTAX Ⅱ评分是否可以进一步指导HCR策略的选择尚未可知。因此,本研究拟尝试通过预估MIDCAB术后残余病变SYNTAX Ⅱ评分的PCI和CABG死亡率,以此来决定患者应选择HCR还是CABG。
完成上述尝试的前提,是预估的MIDCAB术后SYNTAX Ⅱ评分与实际SYNTAX Ⅱ评分存在较好的一致性。由于MIDCAB术后残余SYNTAX Ⅰ评分可以通过术前制定的手术策略进行预估。因此,本研究假设,通过MIDCAB术前可以预估术后残余病变的SYNTAX Ⅰ评分,据此可预估MIDCAB术后SYNTAX Ⅱ评分行PCI和CABG的死亡率。本研究旨在比较预估的MIDCAB术后SYNTAX Ⅱ评分与实际SYNTAX Ⅱ评分是否存在差异,为进一步研究采用预估SYNTAX Ⅱ评分系统指导HCR策略提供可行性基础。
1 对象与方法
1.1 研究对象
回顾性分析2016年1月1日至2017年12月31日在北京大学第三医院接受分站式HCR治疗的患者共50例。所有患者均为冠状动脉多支血管病变,定义为LAD、LCX和RCA中有至少2支血管部分管腔狭窄>70%,或LM管腔狭窄>50%合并RCA或LCX部分管腔狭窄>70%。分站式HCR被定义为在行HCR前首先完成冠状动脉造影检查,造影后3~5 d首先对LAD行MIDCAB,术后7~10 d对RCA、LCX行PCI。本研究已通过医学伦理委员会批准。所有患者均签署手术知情同意书。本研究符合赫尔辛基宣言原则。
1.2 实验室检查
所有患者均在MIDCAB术前72 h内进行基线血液检测,包括血常规、血清低密度脂蛋白胆固醇(low density lipoprotein cholesterol, LDL-C)、肌酐清除率(creatinine clearance,Ccr)、心肌肌钙蛋白T(cardiac troponin T,cTnT)、N末端B型脑钠肽前体(N-terminal precurser of brain natriuretic peptide,NT-proBNP)等。在完成MIDCAB手术后,行PCI术前24 h复查上述血液检测。NT-proBNP及其他指标水平均在本中心实验室进行评估。血Ccr根据Cockcroft-Gault公式[5]进行计算。
1.3 超声心动图检查
所有患者在行HCR和PCI术前72 h内均进行超声心动图检查。每次检查均由2名具备5年以上超声心动图经验的医师独立完成,检查采用Vivid 7(GE Vingmed)超声心动图机。超声心动图操作技术和参数测量计算均依据美国超声心动图学会指南进行[6]。左心室射血分数(left ventricular ejection fraction,LVEF)使用改良Simpson法进行检测。
1.4 SYNTAX Ⅰ评分计算
SYNTAX Ⅰ评分由2名具有5年以上PCI经验的医师分别完成,当2名医师评分差值<5分时,差异处由二者进行协商;当评分差值≥5分时,由第3名医师进行再次评分,取之前评分中与之相近的评分进行协商。MIDCAB术前预测及MIDCAB术后实际LM评分均按照LCX开口病变或近端病变计。SYNTAXⅠ和SYNTAX Ⅱ评分使用在线评分系统进行[7-8]。评分过程分为3步:(1)所有患者均在HCR术前72 h接受冠状动脉造影检查,根据冠状动脉造影结果计算基线SYNTAX Ⅰ评分,并根据上述实验室检查及超声心动图结果计算基线SYNTAX Ⅱ评分,分别计算通过CABG和PCI不同策略行冠状动脉血运重建的风险;(2)预估MIDCAB术后SYNTAX Ⅰ评分(术前SYNTAX Ⅰ评分减去术前LM和LAD主支血管的评分);根据实验室检查及超声心动图结果,通过网页版SYNTAX Ⅱ评分系统,预估MIDCAB术后SYNTAX Ⅱ评分;从而预估MIDCAB术后对残余血管病变行CABG和PCI的风险;(3)PCI术前复查造影,并计算MIDCAB术后实际残余血管病变SYNTAX Ⅰ评分;根据PCI术前72 h超声心动图及实验室检查结果,计算残余血管病变实际SYNTAX Ⅱ评分;计算MIDCAB术后对残余血管病变行CABG和PCI的实际风险。
1.5 统计学分析
所有数据采用SPSS 23.0软件进行分析。符合正态分布的计量资料用均数±标准差(x-±s)表示;非正态分布计量资料用中位数(最小值,最大值)表示,组间比较采用秩和检验;计数资料用例(百分比)表示;用Bland-Altman图和McNemar检验评价CABG及PCI手术前后SYNTAX Ⅱ评分预估值和实际值的一致性。以P<0.05为差异有统计学意义。
2 结果
2.1 患者基线资料情况
本研究连续纳入患者共50例,其中男性36例(72.0%),平均年龄(64.4±11.0)岁。所有患者均无严重外周血管病变,既往心绞痛33例(66.0%),高血压病46例(92.0%),糖尿病42例(84.0%),高脂血症39例(78.0%),脑血管病9例(18.0%),冠心病家族史5例(10.0%),吸烟33例(66.0%),慢性阻塞性肺疾病6例(12.0%)。1秒用力呼气容积占预计值百分比(FEV1%)为72.50%(49.50%,93.20%),LVEF为64.50%(30.00%,80.00%)。所有患者均存在LAD病变,其中LM+三支病变13例(26.0%),LM+双支病变7例(14.0%),无保护LM病变14例(28.0%),三支病变18例(36.0%),双支病变8例(16.0%),其余详见表1。
2.2 MIDCAB手术前后主要SYNTAX Ⅰ评价指标变化(表2)
MIDCAB术前SYNTAX Ⅰ总评分为36.00(13.00,70.50)分,其中SYNTAX Ⅰ评分>33分的患者占58%(29/50),LCA评分为29.75(9.00,65.00)分,LM评分为0.00(0.00,18.00)分,LAD评分为21.25(6.00,49.00)分,LCX评分为6.50(0.00,24.50)分,LM+LAD评分为24.25(9.00,65.00)分,RCA评分5.50(0.00,18.00)分。MIDCAB术后复查造影,计算残余狭窄SYNTAX Ⅰ评分为11.50(2.00,35.50)分。术后评分较术前降低21.50(9.00,27.50)分。
2.3 MIDCAB手术前后SYNTAX Ⅱ评分变化
MIDCAB术前计算SYNTAX Ⅱ(PCI)评分为33.80(20.70,55.90)分,预期行PCI术后4年死亡率为9.75% (3.20%,58.00%);术前计算SYNTAXⅡ(CABG)评分为24.55(3.20,44.10)分,行CABG术后4年死亡率为4.40% (0.70%,20.50%,表3)。行PCI与CABG的SYNTAX Ⅱ评分差值为8.30(–6.80,31.30)分,死亡率差值为3.90%(–4.00%,38.20%),选择行CABG的预期死亡率均显著低于行PCI,差异有统计学意义(P<0.001)。
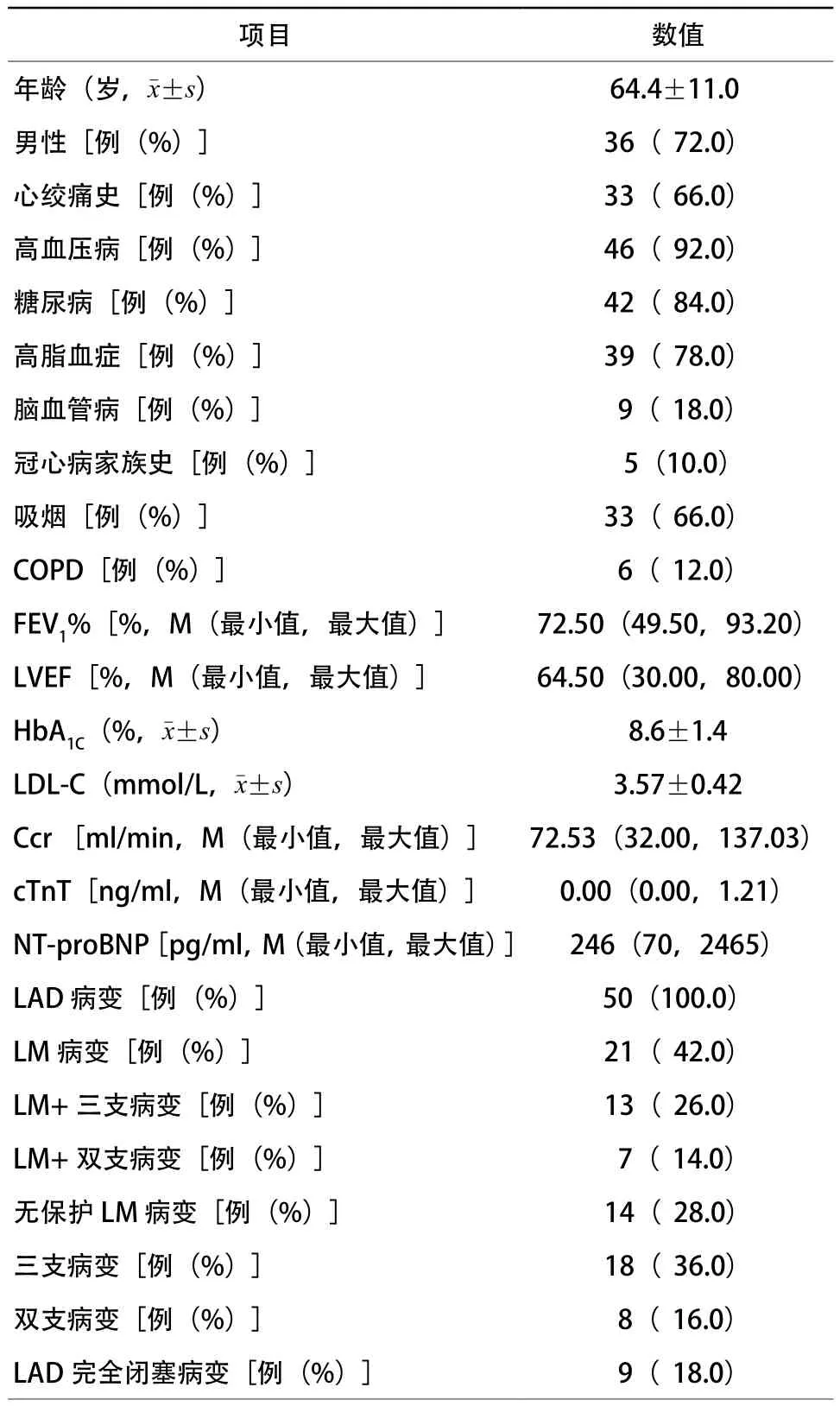
表1 50例患者基线资料

表2 50例患者MIDCAB术前、术后 SYNTAX Ⅰ评分
MIDCAB术前Ccr为72.53(32.00,137.03)ml/min,术后复查Ccr为82.48(33.05,145.00)ml/min,较MIDCAB术前增加了8.87(–20.12,41.73)ml/min(z=3.884,P<0.001)。MIDCAB术前LVEF为64.50% (30.00%,80.00%),术后复查LVEF为67.00%(35.00%,78.00%),较MIDCAB术前变化了0.00(–38.00%,21.00%)(z=1.131,P=0.258,表3)。MIDCAB术后对残余狭窄SYNTAX Ⅱ评分进行分析,SYNTAX Ⅱ(PCI)评分为27.20(15.90,52.30)分,较术前降低了了–7.70(–16.50,12.00)分,差异有统计学意义(z=–5.611,P<0.001);术后4年死亡率为5.40%(2.10%,36.90%),较术前降低了–4.45%(–34.50%,–0.60%),差异有统计学意义(z=–6.031,P<0.001)。MIDCAB术后对残余狭窄计算SYNTAX Ⅱ (CABG)评分为23.65(4.20,40.70)分,较术前降低了–1.20(–6.10,7.50) 分,差异有统计学意义 (z=–3.152,P=0.002);术后4年死亡率为4.05%(0.80%,15.90%),较术前降低了–0.50%(–5.50%,2.00%),差异有统计学意义(z=–3.213,P=0.001,表3)。根据MIDCAB术后残余病变计算SYNTAX Ⅱ评分模型中行CABG与PCI的4年死亡率差值为0.00(–6.60%,14.90%),差异无统计学意义(z=–1.465,P=0.143)。
2.4 SYNTAX Ⅱ评分预测手术策略的可行性
MIDCAB术前预测术后SYNTAX Ⅱ (PCI)评分为27.25(15.80,45.90)分,实际评分为27.20(15.90,52.30)分,实际评分增加了1.60(–4.80,11.40)分,差异有统计学意义(z=3.458,P=0.001);术前预测行PCI的4年死亡率为5.45%(2.00%,23.50%),术后实际死亡率为5.40%(2.10%,36.90%),实际死亡率增加了0.60 %(–5.40%,13.40%) ,差异有统计学意义(z=3.520,P<0.001)。MIDCAB术前预估术后SYNTAX Ⅱ(CABG)评分为23.20(5.20,43.70)分,实际评分为23.65(4.20,40.70)分,实际评分增加了0.60(–6.30,5.70)分,差异有统计学意义(z=2.277,P=0.023);术前预测行CABG的4年死亡率为3.90%(0.90%,20.10%),术后实际4年死亡率为4.05%(0.80%,15.90%),实际预测值增加了 0.20%(–7.60%,3.00%),差异有统计学意义(z=2.016,P=0.044,表4)。
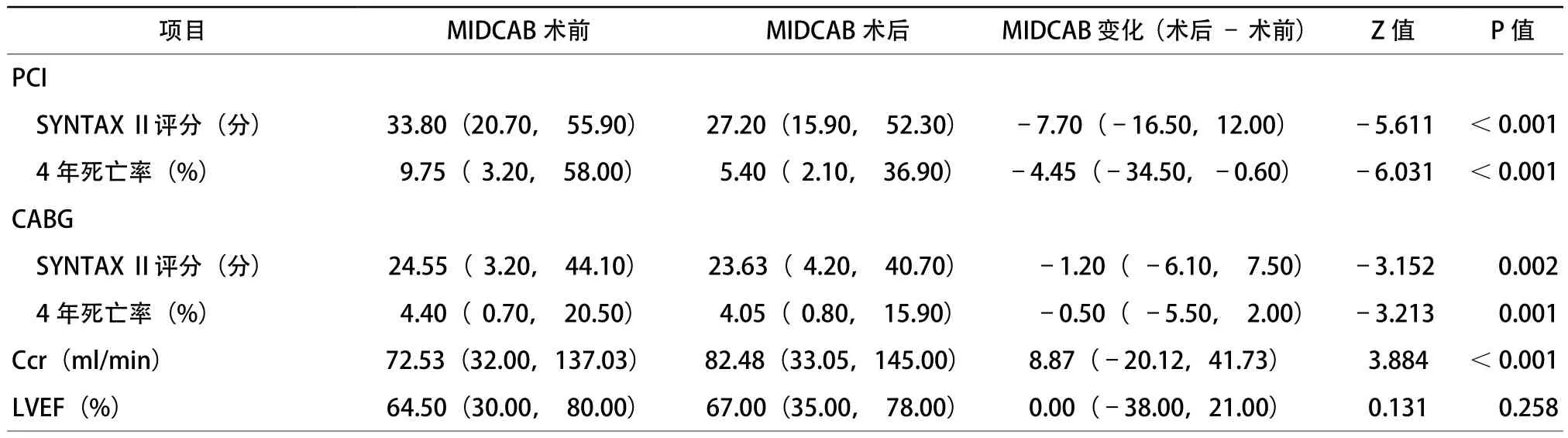
表3 50例患者MIDCAB术前、术后SYNTAX Ⅱ评分实际情况[M(最小值,最大值)]
根据MIDCAB术前计算SYNTAX Ⅰ评分,10.0%(5/50)患者行PCI术后4年死亡率低于CABG;对MIDCAB术后SYNTAX Ⅱ评分进行预测,该比例上升至38.0%(19/50),MIDCAB术后实际比例为42%(21/50,表5)。McNemar检验显示,预测值与实际值相符合的比例为90%(45/50),二者具有一致性(P=0.125)。
Bland-Altman图分析显示,SYNTAX Ⅱ (PCI)评分预测值与实际值的一致性为74.0%(37/50),SYNTAX Ⅱ(PCI)死亡率的一致性为86.0%(43/50);SYNTAXⅡ(CABG)评分预测值与实际值的一致性为82.0%(41/50),SYNTAX Ⅱ (CABG)死亡率的一致性为92.0%(46/50),详见图1。
3 讨论
有研究显示,HCR治疗多支血管病变的长期预后不亚于CABG或PCI[1-2,8]。但上述研究是队列研究或回顾性研究(基于临床医师的主观选择),或是单纯的随机对照研究,并没有对甄选的适合HCR策略的患者进行量化评估[7,9-10]。SYNTAX Ⅰ评分是目前国际上最常使用评估冠状动脉病变解剖形态的评分系统,SYNTAX Ⅱ评分则是在SYNTAX Ⅰ评分的基础上,加入了三个影响患者预后的临床因素(年龄、LVEF和Ccr)及性别、LM病变、外周血管疾病和慢性阻塞性肺疾病4个独立危险因素,可以对选择PCI或CABG后的死亡率进行分别计算。本研究目的是通过分析MIDCAB手术前后SYNTAXⅡ评分变化,评价SYNTAX Ⅱ评分指导HCR策略的可行性。
本研究结果显示,MIDCAB术后SYNTAX Ⅱ评分会较术前有显著变化,变化的原因主要来源于SYNTAX Ⅰ评分的降低;部分患者来源于Ccr、LVEF的改善以及规避了LM病变的解剖特点。由于上述因素对于SYNTAX Ⅱ(PCI)评分的影响更为显著,导致MIDCAB术后再次计算SYNTAXⅡ评分并预测下一步治疗的死亡率时,SYNTAXⅡ(PCI)评分降低至与SYNTAX Ⅱ(CABG)评分差异无统计学意义。由于MIDCAB术前对术后SYNTAX Ⅱ评分进行预测时,仅SYNTAX Ⅰ评分降低的因素是可以预估的,肾功能和LVEF的变化无法预估,因而预估的SYNTAX Ⅱ(PCI)评分比实际评分要高,差异有统计学意义,且两次评分的一致性较差;而SYNTAX Ⅱ(CABG)评分中,肾功能和LVEF的权重相对较低,因而预测的CABG评分略高于实际评分,P=0.044也仅得到了边缘水平,二者的一致性相对较好。在指导决策方面,根据预测评分判断适合接受HCR的患者比例与根据术后实际评分判断适合行HCR患者比例相符比例为90.0%(45/50,P=0.125),表现出比较好的一致性。
需要注意的是,选择HCR或CABG策略而非PCI策略,并不是完全因为较高的SYNTAX Ⅱ(PCI)评分。例如本研究中选择HCR策略的患者中,仅58%(29/50)患者SYNTAX Ⅰ评分>33分,90%(45/50)患者SYNTAX Ⅱ评分PCI术后4年死亡率高于CABG术后。本研究中,仅有42.0%(21/50)患者存在LM病变,而100%患者存在LAD近端(第6段)病变,因而考虑第6段的病变复杂程度在策略选择中占有非常重要的地位。很多患者虽然SYNTAX Ⅰ评分并不高,但由于第6段血管严重钙化、迂曲或存在较多分支,解剖学上不适合行PCI,从而选择了HCR治疗方法[9-11]。因此,直接套用SYNTAX Ⅱ评分决定是否行HCR的随机对照研究可能是不恰当的,在LM分叉病变和LAD近端病变解剖结构较复杂时,可能需要适当增加权重,或引入其他相关评分,如分叉病变的Resolve评分[12]。
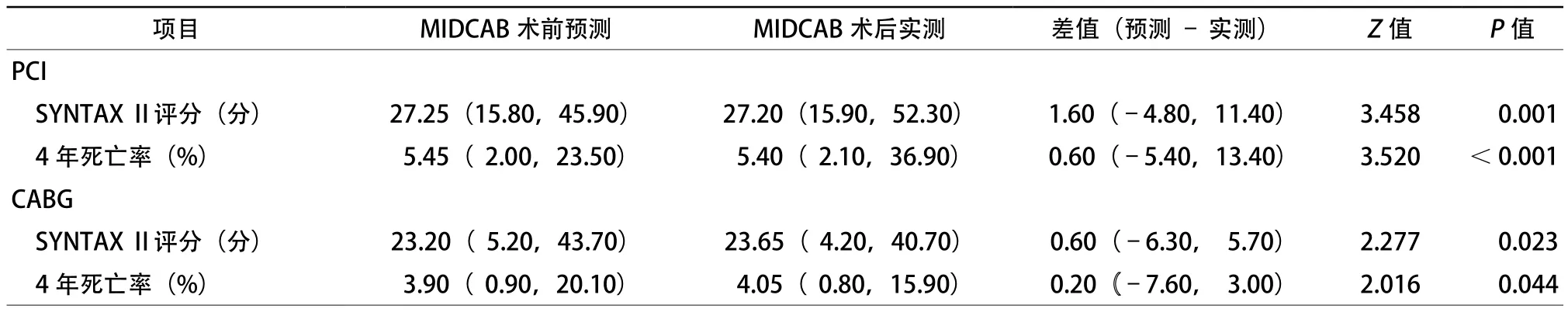
表4 50例患者MIDCAB术前预测、术后实际SYNTAX Ⅱ评分[M(最小值,最大值)]
本研究存在一些不足,如样本量较小,且为回顾性研究。后续研究需要进一步增加患者数量,以及纳入临床资料和影像学资料,尝试构建出合适的评分体系,并进行相关前瞻性研究加以验证。

表5 50例患者SYNTAX Ⅱ评分预测PCI4年死亡率<CABG 4年死亡率患者数[例(%)]

图1 Bland-Altman图分析SYNTAX Ⅱ预测值与实际值的一致性 A.SYNTAX Ⅱ(PCI)评分有13个点位于95%CI以外,一致性为74%(37/50);B.SYNTAX Ⅱ(PCI)死亡率有7个点位于95%CI以外,一致性为86%(43/50);C.SYNTAX Ⅱ(CABG)评分有9个点位于95%CI以外,一致性为82%(41/50);D.SYNTAX Ⅱ(CABG)死亡率有4个点位于95%CI以外,一致性为92%(46/50)
综上,通过预测MIDCAB术后SYNTAX Ⅱ评分的方法指导手术策略的尝试是可行的,但是直接套用SYNTAX Ⅱ评分系统可能尚有欠缺,需要通过更大样本的研究对目前SYNTAX Ⅱ评分进行修正。
