月经周期适宜时期阴式彩色多普勒超声检查对提高子宫内膜息肉检出率的研究
2019-01-24慕长虹通讯作者
慕长虹(通讯作者)
(美中宜和综合门诊中心超声科 北京 100101)
子宫内膜息肉是子宫内膜腺体和纤维间质局限性增生隆起形成的一种带蒂瘤样良性病变[1]。近年来随着医学技术的进展,其诊断方法也越来越多,超声作为首选影像学检查手段,可以展现出子宫宫腔内部整体结构,检出子宫内膜息肉,但是在子宫内膜的不同时期,超声检查检出率不同[2]。本研究探索月经早期超声检查对于子宫内膜息肉检出率的影响,汇报如下。
1 资料与方法
1.1 一般资料
选取我院妇科2015年5月—2018年7月收治的110例子宫内膜息肉患者为对象,主要临床症状为月经量多、月经周期不规律、不规则出血、经期延长等。根据超声检查的时期不同分组:对照组共有55例,年龄22~43岁,平均(37.2±4.5)岁;观察组共有55例,年龄20~47岁,平均(37.5±4.7)岁。对比两组的一般资料差异无统计学意义,P>0.05。
1.2 方法
选用麦迪逊Accuvix A30超声诊断仪,选用阴道探头,频率为4~9MHz,扫查角度160°。对照组患者于月经干净后3~7天到医院接受超声检查,观察组患者于月经干净当日到医院接受超声检查。嘱咐患者排空膀胱,在探头上套上安全套,指导患者取膀胱截石位,将探头经阴道置入宫颈口扫查,探查子宫及附件的状况,然后观察子宫内膜的厚度、形态等,观察内膜上有无肿块附着以及子宫腔的状况等。
1.3 观察指标
观察两组患者的子宫内膜息肉检出率。
1.4 统计学方法
使用SPSS18.0软件检验数据,计数数据的组间比较采用χ2检验,P<0.05有统计学意义。
2 结果
见表所示,观察组的子宫内膜息肉检出率为98.18%,对照组的子宫内膜息肉检出率为85.45%,两组经对比χ2=5.930,P=0.015<0.05。
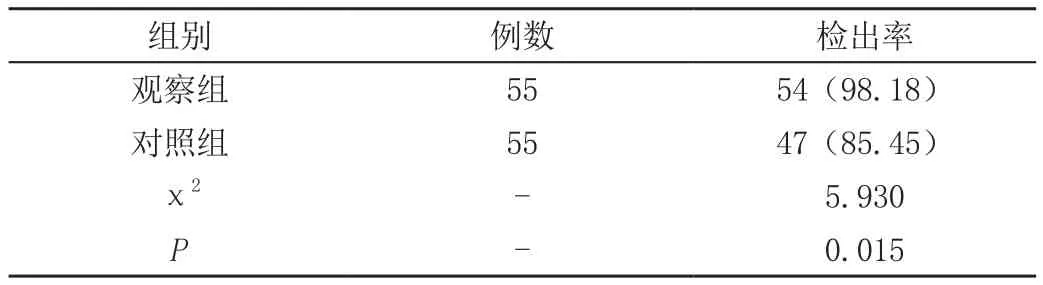
表 两组的子宫内膜息肉检出率
3 讨论
子宫内膜息肉是内膜腺体和内膜间质组成的肿块,向宫腔内突出,是妇科常见的良性疾病,其好发于近宫腔底部内膜层,在多种刺激作用下作用于内膜局部,导致内膜腺体和纤维间质局限性增生隆起形成瘤样病变[3]。虽然该病是一种良性病变,但是仍需得到重视,早期诊断早期治疗。
在诊断上,主要有诊断性刮宫、宫腔镜、宫腔造影等,但是这些方法都是有创检查,且费用高,部分患者不愿意接受。超声检查则是最常用的方法,操作简单、无创伤,但是可能因患者的腹部脂肪、肠气等的干扰影响诊断效果;随着医学技术的发展,经阴道超声在妇产科得到广泛应用,无需充盈膀胱,无创伤,图像显示清晰直观,能为子宫内膜息肉的诊断提供可靠的信息,因此阴道超声逐渐成为第一首选影像学检查手段。典型的子宫内膜息肉经超声检查检出率极高,但是部分声像图特征不明显时极易误诊漏诊,而检查时间则是影响诊断的一个重要因素。女性的正常月经周期可分成月经期、增生期和分泌期,在不同的月经周期子宫内膜会呈现不同的声像图特征。增生早期子宫内膜菲薄,超声检查为线状高回声,而子宫内膜息肉则为中高强回声,对比度好,可呈现出息肉回声被内膜高回声包绕的声像图特征,即使是较小的息肉,检出率也较高[4];而在增生晚期和分泌期,子宫内膜增厚,声像图特征上子宫内膜与息肉表现出相似的强回声,因此在无宫腔积液时极易掩盖子宫内膜息肉,导致漏诊;即使有少量宫腔积液,也多与内膜息肉、内膜的回声相似而导致无法区分,若患者还伴有子宫内膜不规则增生、局限性增厚等问题,将会进一步加大诊断难度。过去临床上多采用月经干净后3~7天进行超声检查,而笔者在临床研究中发现此时内膜已经明显发育,尤其是内膜不均的患者,超声检查极易漏诊息肉。对此,笔者特于月经干净当日对患者进行超声检查,在子宫内膜的增生早期检查,子宫内膜薄,附着在内膜上的息肉经阴道超声检查极易显示出来,提高子宫内膜息肉检出率;加上超声检测到伸入中高回声团内的动脉血流信号,提高检出率。研究结果显示观察组患者的子宫内膜息肉检出率明显高于对照组,证实子宫内膜增生早期进行超声检查是可行的。但是在诊断的过程中还需将子宫内膜息肉与其他疾病鉴别诊断,如与子宫内膜增生、黏膜下肌瘤、子宫内膜癌等疾病鉴别诊断。
综上所述,选择合适的月经周期进行超声检查对于提高子宫内膜息肉检出率有重要意义,在增生早期进行超声检查,此时期子宫内膜菲薄,内膜与息肉的超声声像图特征对比度好,有助于临床医师观察病变特征,并与其他疾病鉴别诊断,提高子宫内膜息肉的早期检出率,值得推广。
