PEWS、NEWS、NCIS在新生儿败血症病情评估中的预测价值研究
2019-01-14曾敬芳李娟李雪梅迟春昕
曾敬芳 李娟 李雪梅 迟春昕


【摘要】 目的:探討新生儿早期预警评分(newborn early warning score,NEWS)、儿童早期预警评分(pediatric early warning score,PEWS)、新生儿危重病例评分(neonatal critical illness score,NCIS)在新生儿败血症(neonatal sepsis)病情评估中的价值。方法:选取2017年12月-2018年12月在本院接受治疗的180例新生儿败血症患儿作为研究对象,根据患儿的临床表现将其分为非重症组(103例)和重症组(77例)。比较两组患儿的基本资料、PEWS评分、NEWS评分、NCIS评分和入住ICU的时间。采用受试者工作特征(receiver operating characteristic,ROC)曲线对三种评分系统在新生儿败血症患儿预后评价中的效能进行分析。结果:重症组与非重症组患儿性别构成、胎龄、产龄比较,差异均无统计学意义(P>0.05),重症组患儿入住ICU时间显著短于对照组,PEWS、NEWS评分均显著高于非重症组,NCIS评分显著低于非重症组,差异均有统计学意义(P<0.05)。三种评分评估新生儿败血症患儿预后ROC曲线下面积(AUC)比较,差异无统计学意义(P>0.05),PEWS、NEWS、NCIS评分的约登指数分别为0.552、0.549和0.698。结论:PEWS、NEWS、NCIS三种早期预警评分系统在评估新生儿败血症病情变化、预后评估等方面效果较好,能准确反映出患儿病情的严重程度,应用简单,值得临床推广应用。
【关键词】 新生儿败血症 生理评分系统 病情评估
[Abstract] Objective: To explore the value of NEWS, PEWS, NCIS in the assessment of neonatal sepsis. Method: A total of 180 children with neonatal septicemia who received treatment in our hospital from December 2017 to December 2018 were selected as the study subjects, according to their clinical manifestations, the children were divided into non-severe group (103 cases) and severe group (77 cases). Basic data, PEWS score, NEWS score, NCIS score and length of stay in ICU were compared between the two groups. The receiver operating characteristic (ROC) curve was used to analyze the efficacy of three scoring systems in the prognostic evaluation of children with neonatal sepsis. Result: There was no significant difference in sex composition, gestational age and delivery age between the severe group and the non-severe group (P>0.05). The ICU stay time of the severe group was significantly shorter than that of the non-severe group, PEWS and NEWS scores were significantly higher than those of the non-severe group, and NCIS scores was significantly lower than that of the non-severe group, the differences were statistically significant (P<0.05).There was no significant difference in AUC among the three scores (P>0.05), the Yoden index of PEWS, NEWS and NICS were 0.552, 0.549 and 0.698, respectively. Conclusion: PEWS, NEWS and NCIS are effective in evaluating the prognosis and prognosis of neonatal sepsis, and can accurately reflect the severity of the disease in children. They are simple in application and worthy of clinical application.
[Key words] Neonatal sepsis Physiological scoring system Disease assessment
First-authors address: Xiaolan Peoples Hospital of Zhongshan, Zhongshan 528415, China
doi:10.3969/j.issn.1674-4985.2019.30.040
新生儿败血症(neonatal sepsis)是常见的新生儿时期疾病,活产儿中的发病率为0.1%~1.0%,病死率高达10%~50%,即便是存活的患儿很大一部分都会存在不同程度的后遗症,因此对该疾病的诊断和治疗应给予高度重视[1]。新生儿败血症感染时患儿临床症状较为轻微,缺乏典型性,但病情进展极为快速,而且相比其他年龄的患者,婴儿的体征更为单一,缺乏特异性,但常规的实验室检查耗时较长,医护人员的临床经验又缺乏一定的可靠性和客观性,无法及时提供有效和准确性高的患儿病情状况评估标准。因此,寻找一种可操作性良好、精确度高且临床应用性强的评价系统对危重新生儿败血症患儿病情和预后的判断具有重要意义。早期预警评分(early warning score,EWS)是一种标准化的可通过患者相关生理参数指标的快速评估来迅速识别出具有潜在危重风险患者的工具,根据评价对象可具体分为成人和儿童EWS(pediatric early warning score,PEWS)[2];新生儿早期预警评分(newborn early warning score,NEWS)是2010年由英国学者提出的一种可进行新生儿病情恶化风险预测的评价工具,国内有研究指出其具有较好的识别危重新生儿的效能,但有关其实用性和适用性仍存在较大争议[3]。新生儿危重病例评分(neonatal critical illness score,NCIS)是国内常用的新生儿危重病例评估系统,其被众多临床研究证实在预测危重新生儿死亡风险上具有优越性,在我国具有较好的适用性[4]。基于此,本研究则主要是对PEWS、NEWS、NCIS三种评分系统在新生儿败血症患儿病情评估中的应用价值和可信性进行研究和探讨,现将具体结果报道如下。
1 资料与方法
1.1 一般资料 选取2017年12月-2018年12月在本院接受治疗的180例新生儿败血症患儿作为研究对象。纳入标准:符合《中华儿科杂志》(2003年)的诊断标准[5];入院前未接受过抗生素治疗;合理应用抗生素治疗有效。排除标准:患有先天性肿瘤、先天性心脏病、消化道畸形、严重肝肾疾病、自身免疫系统疾病者,以及接受抗感染治疗的患儿。该研究已经医院伦理学委员会批准,患儿家长均知情同意。
1.2 方法 收集患儿的相關病例资料,包括胎龄、日龄、入院时的生理参数指标(体温、心率、呼吸、血压、血氧饱和度、神经精神状态、pH值、胃肠表现、血清肌酐、血尿素氮、Na+、K+、毛细血管充盈时间等)、入住ICU时间,应用PEWS、NEWS、NCIS三种评分系统对所有患儿病情进行评估。根据患儿临床症状(是否合并休克)将所有患儿分为非重症组(n=103)和重症组(n=77)。
1.2.1 PEWS评分 PEWS评分系统由意识、心血管、呼吸3个项目组成,共包括11个具体指标。根据以下细则进行入选病例的评分,将各系统评分累加,总分越高,病情越危重。(1)意识:0分正常,1分嗜睡,2分烦躁或激惹,3分对疼痛反应度降低,昏迷或昏睡。(2)心血管系统:0分毛细血管充盈试验(CRT)1~2 s,肤色粉红;1分CRT 3 s,肤色苍白;2分CRT 2 s,肤色发灰,心率比正常加快20次/min;3分CRT最低5 s,皮肤湿冷,肤色灰,心动过缓或心率较正常加快30次/min。(3)呼吸系统:0分呼吸频率正常范围,无吸气性凹陷;1分吸入氧气中的氧浓度分数(FiO2)0.4或吸入氧流量4 L/min,呼吸频率较正常升高10次/min;2分吸入氧流量6 L/min或FiO2 0.4,呼吸频率较正常升高20次/min;3分为吸入氧流量8 L/min或FiO2 0.5,呼吸频率较正常升高20次/min伴随胸骨吸气性凹陷。(4)儿童正常心率:4周以下120~160次/min;4周至1岁以下110~160次/min;1~4岁100~120次/min;5~12岁80~120次/min,13~16岁60~100次/min。(5)儿童正常呼吸:4周以下40~60次/min;4周至1岁以下30~40次/min;1~2岁25~35次/min;3~4岁25~30次/min;5~12岁20~25次/min;13~16岁15~20次/min[5-6]。
1.2.2 NEWS评分 NEWS评分系统由体温、心率、呼吸、血氧饱和度、神经精神状态5个项目组成[7]。根据以下细则进行入选病例的评分,将各系统评分累加,总分越高,病情越危重。(1)中心体温:0分36.5~37.5 ℃;1分36.0~36.4 ℃或37.6~38.0 ℃;2分35.0~35.9 ℃或38.1~38.9 ℃;3分低于35或高于39 ℃。(2)心率:0分120~140次/min,1分100~119次/min或141~160次/min,2分41~99次/min或161~179次/min,3分低于80次/min或高于180次/min。(3)呼吸:0分35~45次/min,1分30~35次/min或45~60次/min,2分20~29次/min或60~100次/min,3分低于20次/min或高于100次/min。(4)TcSO2:0分90%及以上,1分85%~89%,2分80%~84%,3分低于80%。(5)反应:0分好,1分稍差,3分差。
1.2.3 NCIS评分 应用2001年中华医学会急诊学分会儿科学组制定的草案进行评分,该系统由11项具体指标组成[8]。根据以下细则进行入选病例的评分,将各系统评分累加,总分越低,病情越危重。(1)心率:4分低于80次/min或高于180次/min,6分80~100次/min或160~180次/min,其余为10分。(2)收缩压:4分低于40 mm Hg或高于100 mm Hg,6分40~50 mm Hg或90~100 mm Hg,其余10分。(3)呼吸频率:4分低于20次/min或高于100次/min,6分20~25次/min或60~100次/min,其余10分。(4)氧分压:4分低于50 mm Hg,6分50~60 mm Hg,其余10分。(5)pH值:4分低于7.25或高于7.55,6分7.25~7.30或7.50~7.55,其余10分。(6)钠离子:4分低于120 mmol/L或高于160 mmol/L,6分120~130 mmol/L或150~160 mmol/L,其余10分。(7)钾离子:4分低于2.0 mmol/L或高于9.0 mmol/L,6分2.0~2.9 mmol/L或7.5~9.0 mmol/L,其余10分。(8)血清肌酐:4分高于132.6 μmol/L,6分114.0~132.6 μmol/L,其余10分。(9)血尿素氮:4分高于14.3 mmol/L,6分7.1~14.3 mmol/L,其余10分。(10)红细胞比容:4分低于0.2,6分0.2~0.4,其余10分。(11)胃肠表现:4分腹胀合并消化道出血,6分腹胀或消化道出血,10分其他。
1.3 统计学处理 应用SPSS 23.0统计学软件对本研究记录所得的数据资料进行统计学分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验;应用受试者工作特征曲线(receiver operating characteristic,ROC)进行三种评分系统在新生儿败血症患儿预后评价中的效能分析。以P<0.05为差异有统计学意义。
2 结果
2.1 基本资料 180例新生儿败血症患儿中,男99例,女81例;胎龄36~42周,平均(38.8±0.9)周;日龄6~30 d,平均(15.9±1.7)d;存活103例(57.2%),死亡77例(42.8%);PEWS评分(4.19±1.94)分,NEWS评分(4.15±2.07)分,NCIS评分(95.22±26.40)分。
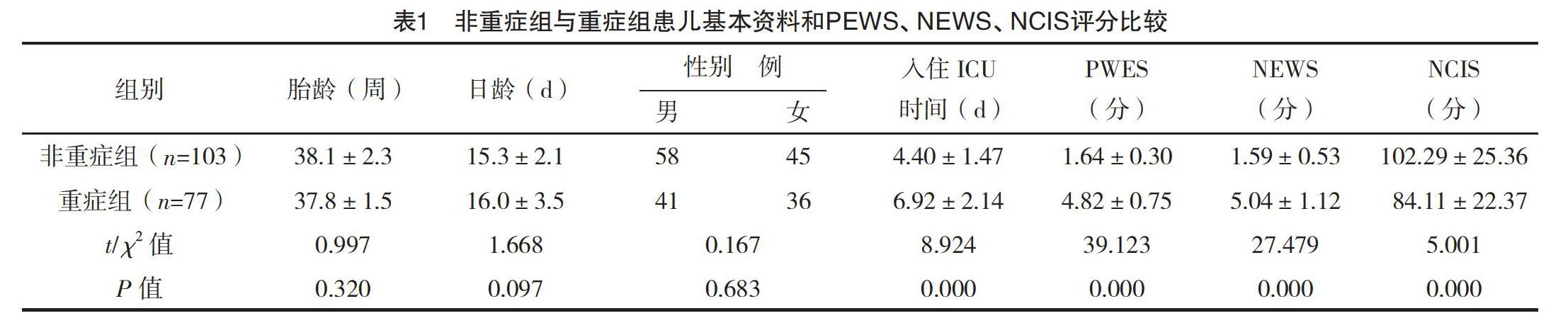
2.2 非重症组与重症组患儿基本资料和PEWS、NEWS、NCIS评分比较 非重症组与重症组患儿性别构成、胎龄、日龄比较,差异均无统计学意义(P>0.05);重症组患儿入住ICU时间显著短于非重症组,PEWS、NEWS评分均显著高于非重症组,NCIS评分显著低于非重症组,差异均有统计学意义(P<0.05)。见表1。
2.3 ROC曲线分析 PEWS评分评估新生儿败血症患儿预后ROC曲线下面积(AUC)为0.875[95%CI(0.716,0.851)],NEWS为0.869[95%CI(0.731,0.885)],NCIS为0.905[95%CI(0.736,0.838)],三者比较差异无统计学意义(P>0.05),见图1和表2。
3 讨论
新生儿败血症患儿早期往往缺乏特异性的症状,容易受到忽视,加之新生儿免疫系统发育不成熟,病情会呈现进行性爆发性进展,极易因为多脏器功能障碍或休克发生而死亡,因此对新生儿败血症病情和预后的评估就显得尤為重要[9-10]。目前有关新生儿败血症的研究主要集中在诊断、发病机制和治疗方案等方面,在病情评估方面还未引起重视。临床在进行新生儿败血症诊断和病情评估时主要依靠患儿具体的临床症状、感染病史、血常规、血培养及C-反应蛋白、白介素-6(IL-6)、降钙素原等炎症相关因子检测等[11]。除此之外,各种评分系统的应用还能辅助临床儿科医护人员对患儿进行病情评估和预后预测[12]。本研究结果显示,PEWS、MEWS和NCIS三种评分系统都能对危重新生儿败血症患儿进行评估,其预测患儿病情严重程度的效能均较高,均有较好的适用性。
PEWS评分系统是在成人EWS基础上发展而来的一项可对儿童潜在危重症患者进行识别和客观评价的指标,其在多种儿科专业领域都具有适用性,包括儿科急诊分诊、ICU入室指征判断等,相对于医生的主观判断,PEWS在评估病情时的准确性更好[13]。目前国内有关PEWS评分临床应用的报道并不多,国内学者指出其在病毒性脑膜炎患儿和急诊患儿分流的病情评估方面效果确切,但其应用的效应性仍具有一定争议[14-15]。本研究结果显示,PEWS评分系统在新生儿败血症患儿病情评估方面效果肯定。该评分系统优点在于其操作简便,无须应用特殊设备,能够对病情进行连续、动态监测,不同于以往经验性的判断,而是应用更为客观、准确的生理指标进行危重症患儿的判断,敏感度和特异度都较高,值得临床,尤其是基层医院推广应用。但该评分系统的不足在于目前仍缺乏一致的正常值参考范围,这会影响截断值的选择,而且目前研究中应用的PEWS版本、评价指标、临床结局等均不同,这也是影响其准确性的重要原因[16]。NEWS是由英国学者提出的一项预警评分系统,其可用于符合“高风险标准”新生儿病情的观察,国内有研究证实该评分系统具有较好的识别潜在危重新生儿的效能[17]。本研究也证实其在新生儿败血症患儿病情评估方面具有较高的应用价值。NEWS的优点在于高效、简单,可用于快速床旁评估,而且对年轻的新生儿护士来说,该种评分系统更容易掌握[18]。其缺点在于观察内容不够全面,加之新生儿代偿机制复杂,即便在休克早期,其生命体征相对而言仍能保持稳定,因此依靠单一生命体征来进行病情评估会影响其预测的准确性[19]。NCIS是我国于2001年制定的一项可用于住院新生儿危重病例评估的评分系统,经过国内多个NICU的试行,该评分法已经被证实具有较好的客观性和较高的适用性,能够帮助临床儿科医护人员更为正确和准确地掌握患儿病情,在患儿死亡危险性的预测方面具有重要价值,而且其指标少,收集数据更为容易,在我国基层医院的可操作性更大,但同样指标较少也会一定程度上影响其评价的准确性[20]。
综上所述,PEWS、NEWS、NCIS三种早期预警评分系统在评估新生儿败血症病情变化、预后评估等方面效果较好,能准确反映出患儿病情的严重程度,应用简单,值得临床推广应用,但三种评分系统各具优缺点,在实际应用时应当根据实际情况针对性选择。
参考文献
[1]赵玫,高瑾,崔珊.联合检测降钙素原和超敏C反应蛋白对新生儿败血症早期诊断的临床价值分析[J].中国现代药物应用,2016,10(2):15-16.
[2]胡师东,吴海珍,麻丽丽,等.儿科早期预警系统评分对门诊急性呼吸道感染患儿分流及病情评估的价值[J].中国现代医生,2016,54(24):8-11.
[3]黄晓波,韦琴,文燕,等,不同早期预警评分表对早产儿疾病恶化风险的预测价值研究[J].护理研究,2017,31(11):3970-3972.
[4]何柳,夏斌,虎春元,等.新生儿危重病例评分法的临床应用[J/OL].中华妇幼临床医学杂志(电子版),2017,13(2):162-168.
[5]中华医学会儿科学分会新生儿学组.新生儿败血症诊疗方案[J].中华儿科杂志,2003,41(12):897-899.
[6]林俊宏,谢志伟,何春卉,等.儿童早期预警评分对住院呼吸系统疾病患儿病情判断的有效性[J].中华实用儿科临床杂志,2016,31(16):1235-1237.
[7]魏克伦,陈克正.新生儿危重病例评分法(草案)[J].中华儿科杂志,2001,39(1):432.
[8]梁月嫦,阮梅芳.新生儿早期预警评分在识别高危新生儿病情变化中的作用与对护理质量的影响[J].护理实践与研究,2018,15(14):107-108.
[9]韩晋丽,张小莉,王艳芬,等.早产儿及足月儿新生儿败血症临床特征比较分析[J].中国妇幼保健,2016,31(6):1199-1201.
[10]徐艳,由军,毛春梅,等.新生儿败血症的临床特征、病原菌分布及耐药特点分析[J].哈尔滨医科大学学报,2016,50(2):156-158
[11]张瑾,曲东,任曉旭,等.降钙素原对新生儿败血症病情及预后的评估[J].中华医学杂志,2018,98(16):1267-1272.
[12]陆文峰,张洁,方成志.新生儿败血症发病情况及早期诊断指标分析[J].中国妇幼健康研究,2017,28(8):908-910.
[13]刘煜,陈历赛,段颖晖,等.儿童早期预警评分在PICU病毒性脑炎患儿病情转归中的预测价值[J].护理学杂志,2017,32(5):24-26.
[14]刘坚,李筑英,张国琴,等.儿童早期预警评分在急诊患者病情评估中的应用[J].中国小儿急救医学,2016,23(11):790-791.
[15]林振秀,陈嘉蕾,王世平,等.儿童早期预警评分在神经内科中的临床应用[J].实用医学杂志,2017,33(8):1294-1297.
[16]崔丹,李洁,孙鹏,等.PEWS评分结合SBAR标准化沟通对重症肺炎患儿病情判断的有效性研究[J].国际儿科学杂志,2017,44(2):141-143.
[17]黄晓波,韦琴.新生儿早期预警评分系统的应用研究进展[J].中国护理管理,2017,17(4):502-506.
[18]韦夏,姜玉娥,潘丽怡,等.新生儿早期预警评分在无陪护新生儿中的应用[J].齐鲁护理杂志,2017,23(23):96-98.
[19]侯海萍,谭宝琴,梁妙娟,等.高危新生儿预警评分用于危重新生儿病情评估的敏感度与特异性研究[J].临床护理杂志,2017,16(6):2-4.
[20]拉热,包文芳.窒息新生儿血乳酸水平与NCIS评分的关系及两者对预后的影响[J].东南大学学报(医学版),2018,37(5):150-153.
(收稿日期:2019-04-23) (本文编辑:张爽)
