颈部淋巴结结核发生结核性脓肿的危险因素分析
2019-01-12姚岚肖和平
姚岚 肖和平
淋巴结结核为最常见的肺外结核,其中以颈部淋巴结结核最为多见[1]。大部分淋巴结结核患者在规范的抗结核药物治疗后淋巴结逐渐缩小,但仍有一小部分患者会出现淋巴结增大变软,表皮发红,有波动感,其后自行破溃或需要外科切开引流治疗。有些患者可出现反复淋巴结脓肿,多次切开引流,需要长期局部换药,严重影响生活质量。为此,笔者采用前瞻性观察方式了解颈部淋巴结结核脓肿的危险因素。
对象和方法
1.研究对象:选取2013年7月至2016年6月于同济大学附属上海市肺科医院住院确诊的352例颈部淋巴结结核患者作为研究对象,根据排除标准剔除HIV阳性患者2例、年龄小于14岁者4例、患有精神分裂症不能配合治疗者2例、脓液培养为非结核分枝杆菌者2例、失访者62例,最终纳入280例患者。
2.纳入和排除标准:颈部淋巴结结核的诊断参照《临床结核病学》[1]。排除标准:(1)HIV阳性;(2)并发严重心、肝、肾等器官疾病无法进行抗结核药物治疗;(3)年龄<14岁;(4)感染非结核分枝杆菌;(5)治愈前失访。
3.研究方法:采用前瞻性研究方法分析颈部淋巴结结核患者发生脓肿的危险因素。收集研究对象临床资料,包括性别、年龄、发病时间、淋巴结部位及其大小和形态、穿刺结果、淋巴结脓液细菌学检查结果、并发症、其他部位结核、治疗方案等。患者诊断明确后治疗方案参照肺结核,疗程至少1年;随后在门诊进行随访,记录药物不良反应、治疗方案更改情况,以及症状变化等。颈部淋巴结脓肿定义为患者在抗结核治疗过程中任意时间出现颈部淋巴结化脓性改变,自行破溃或需要行手术脓肿切开引流。随访终点为治愈,或治疗失败,或出现淋巴结脓肿。因任意原因改变药物剂量、中断治疗1周以上或改变治疗方案者均记录为不规范治疗。
结 果
1.一般特征:280例研究对象中包括男100例(35.7%),女180例(64.3%);年龄范围14~101岁,平均年龄(35.4±14.90)岁。研究对象中,初治患者有196例(70.0%),并发其他部位结核者188例(67.1%),52例(18.6%)患者在治疗中出现淋巴结脓肿、自行破溃或需要淋巴结切开引流。
2.颈部淋巴结脓肿患者特征:52例出现颈部淋巴结脓肿患者以女性为主(34例,65.4%),年龄以≤45岁为主(45例,86.5%)。出现1次化脓性改变者有46例(88.5%),出现2次化脓性改变者有6例(11.5%)。
3.单因素分析:单因素分析结果显示,发生颈部淋巴结脓肿者和未发生脓肿者相比,年龄、规范治疗与否、肿大淋巴结直径和细菌学检查结果等因素差异有统计学意义(表1)。
4.多因素回归分析:根据单因素分析结果,年龄、规范治疗与否、肿大淋巴结直径等因素作为自变量(细菌学检查因数据缺失未纳入),将是否发生淋巴结脓肿作为应变量进行logistic回归分析。结果显示,不规范治疗、肿大淋巴结直径≥2 cm和年龄≤45岁是颈部结核性淋巴结脓肿发生的危险因素(表2)。
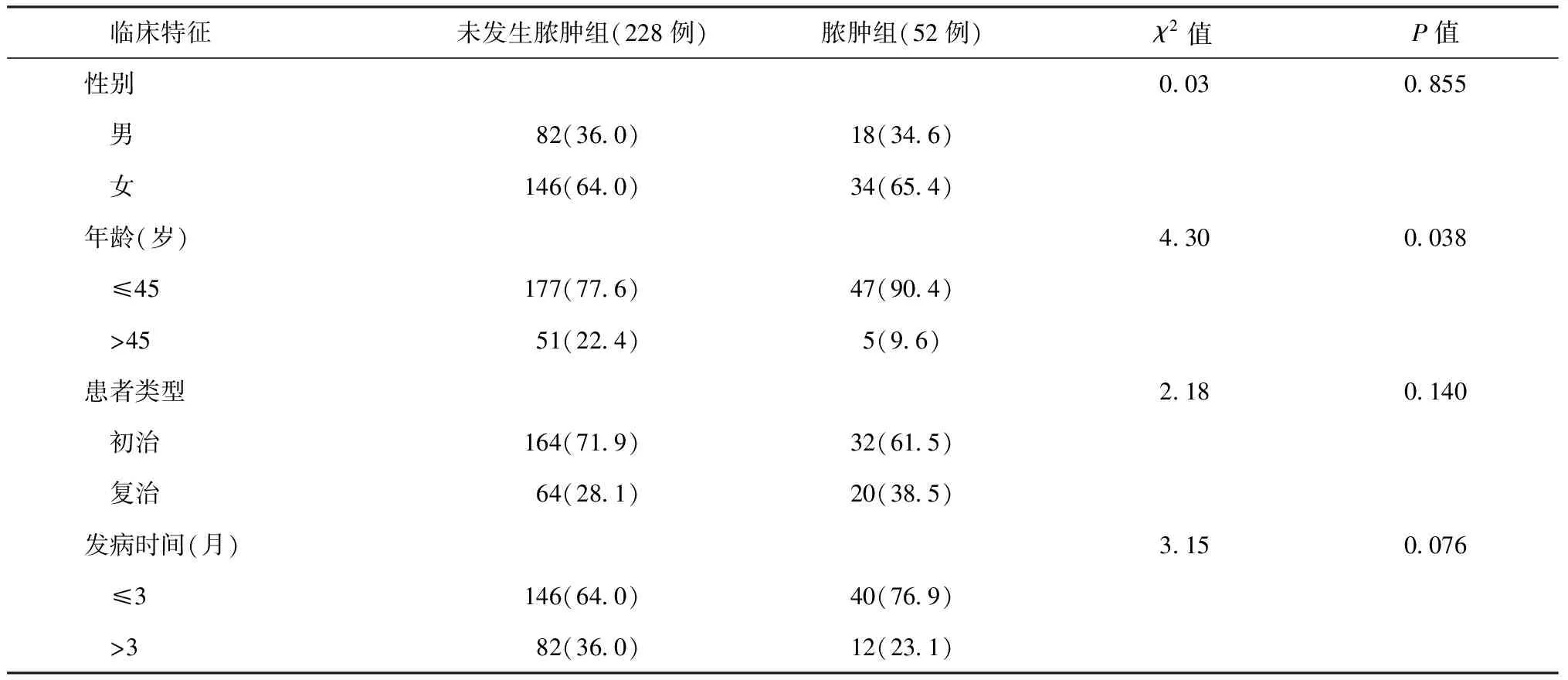
表1 颈部结核性淋巴结脓肿发生影响因素的单因素分析
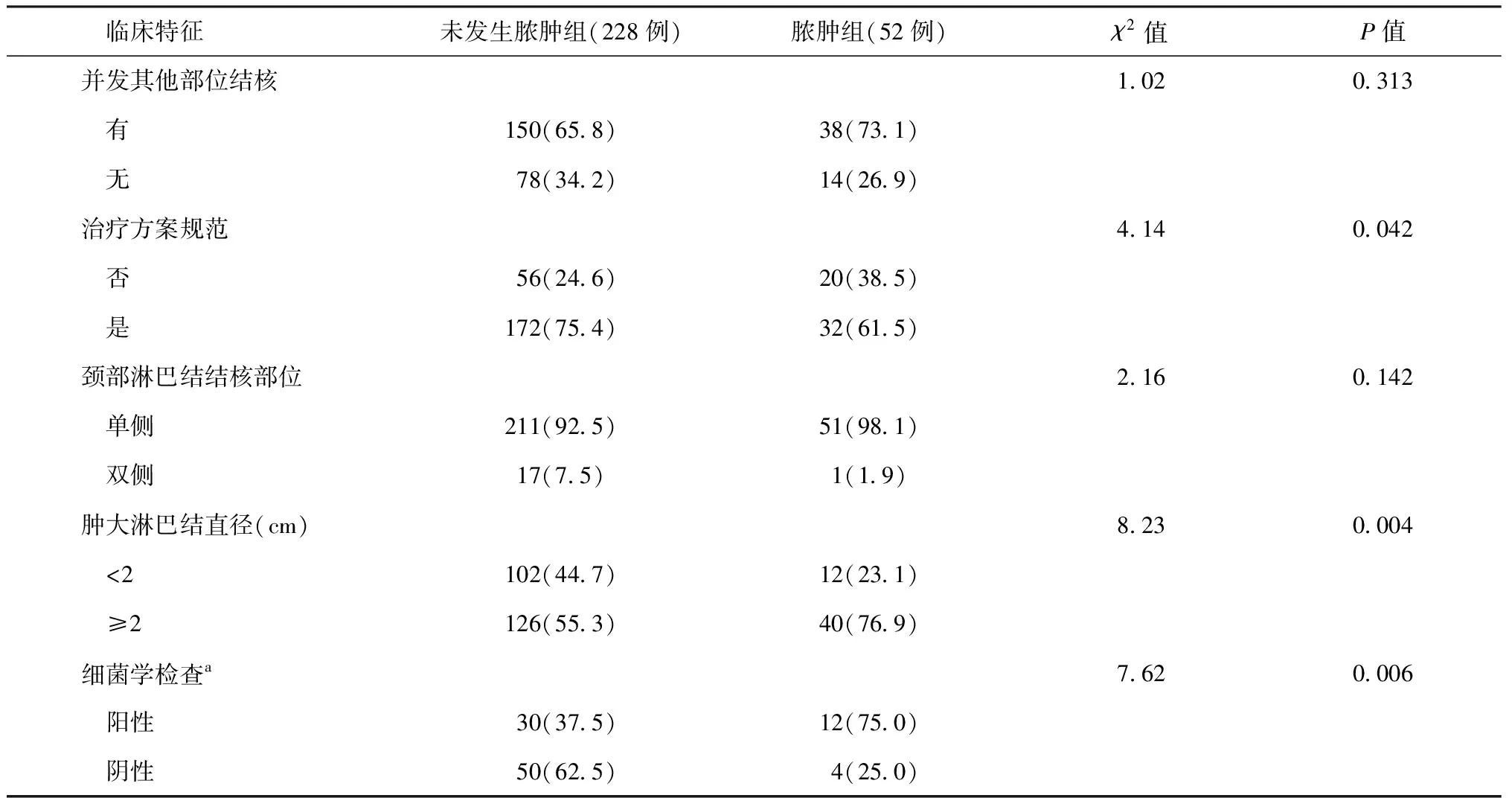
续表1
注a:仅部分患者做了淋巴结穿刺液或淋巴结脓液的细菌学检查;表中括号外数值为“患者例数”,括号内数值为“构成比(%)”
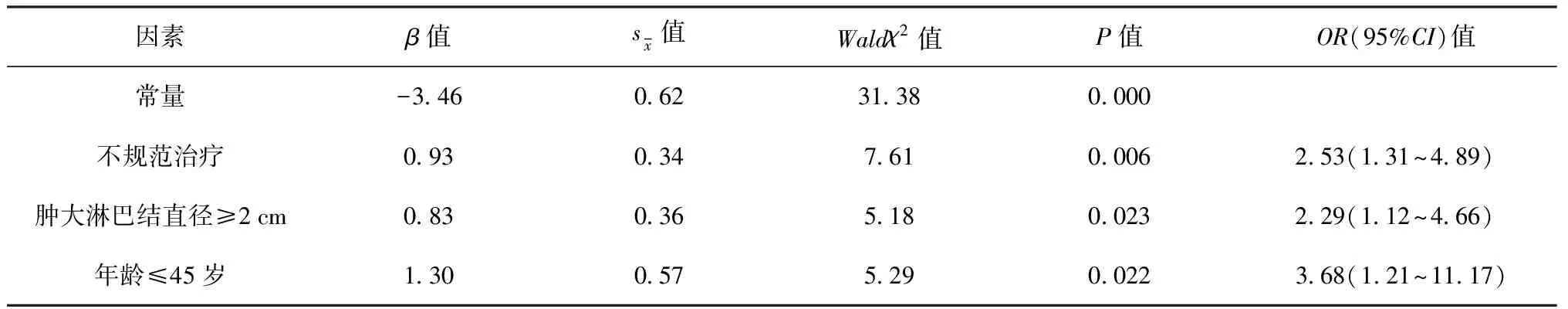
表2 颈部结核性淋巴结脓肿发生影响因素的多因素logistic分析
讨 论
淋巴结结核的局部表现可分为4型,结节型、浸润型、脓肿型和窦道型。起病初发现时仅仅为淋巴结无痛性增大,质地变硬,但局部不出现红、肿、热、痛,或轻度压痛,活动好,无粘连,部分患者轻度的淋巴结增大可持续数十年而不进展。随着疾病的进展出现淋巴结周围炎,多个淋巴结相互粘连;随着淋巴结的增大,中间逐步软化,形成寒性脓肿,这时表皮变软发红,有波动感,疼痛加重;脓肿可自行溃破,如不加控制则长期流脓形成窦道[1-4]。
笔者研究发现,颈部淋巴结结核患者最长的病程达30年,急性发病者病程仅2 d。患者以女性为主,年龄跨度大。大部分患者为初治患者,常见的有纵隔肺门淋巴结结核、腋下淋巴结结核等。Popescu等[5]研究发现,单独淋巴结结核的患者中2/3为女性,而淋巴结结核并发其他部位结核的患者则1/2为男性。本次研究中,发生颈部淋巴结结核性脓肿者有52例,占18.6%,与报道的20%发生率接近[1]。
logistic回归分析显示,不规范治疗、肿大淋巴结直径≥2 cm和年龄≤45岁为发生颈部结核性淋巴结脓肿的危险因素。淋巴结结核的常规治疗包括抗结核药物化疗、局部治疗、手术治疗和中药治疗[6],其中抗结核药物化疗是基础。肺外结核没有相应的诊断治疗指南,所以没有推荐的统一化疗方案,在临床工作中通常采用肺结核的化疗方案。淋巴结结核的专家推荐方案为强化期2~3个月的H-R-E-Z(H:异烟肼;R:利福平;E:乙胺丁醇;Z:吡嗪酰胺),巩固期为H-R-E,总疗程至少1年[1,7]。抗结核治疗原则为:早期、联合、适量、规律和全程。本次研究中,笔者发现有76例(27.1%)患者在治疗过程中未用规范方案治疗,或者未坚持规范方案治疗,不规范治疗的患者发生脓肿的风险是规范治疗患者的2.53倍。笔者所指的规范治疗包括:使用规范的方案、强化期足够长、适当的药物剂量、规律服药、对药物不良反应及时正确处理等。不规范治疗常见的原因有在治疗中出现肝肾功能异常、白细胞减少症等药物不良反应,或者患者在治疗前有其他并发症致使不能耐受规范方案,或者患者依从性差在淋巴结缩小后服药不规则,等等。但也有部分医源性因素,如患者出现轻度肝损伤或白细胞降低即调整方案,利福平使用剂量过小,或者患者尿酸增高就停用或减量使用吡嗪酰胺等。吴常青等[8]研究发现,29例复发的淋巴结结核患者中,有24例用药不规则,抗结核药物治疗不规范是淋巴结结核患者进行多次手术的原因之一。不规则用药不仅造成淋巴结结核的脓肿形成,还容易造成耐药和结核病复发。黎永华等[9]在三亚进行的一项肺结核复发的研究显示,不规范治疗及治疗依从性较差是复发的独立危险因素。黎永华等[10]和车晓玲等[11]的研究,以及Venkatesh等[12]和Pradipta等[13]的报道也有相似的结论。为减少不规则用药,从患者方面来说,可以采取对患者加强教育,使他们认识到结核病的危害性,同时发挥家属和社区的监督作用,最终增加其服药的依从性;从医生方面来说,要按照规范结合患者情况制定方案,及时发现药物不良反应并积极应对,正确处理不良反应。另一个危险因素是肿大淋巴结直径≥2 cm,可能原因是发病时较大的淋巴结中已有小脓肿形成[14],而给予治疗的时间较晚,不能及时控制淋巴结结核的自然病程。还有可能是药物在脓液中的渗透性差,药物浓度低,达不到治疗效果,造成脓肿形成。老年患者免疫系统逐渐衰减,免疫功能逐渐下降[15],特别是细胞免疫功能下降[16],可能是出现淋巴结脓肿风险较中青年人低的原因。
本研究中不足之处为研究对象例数偏少,可能会使单因素分析时去除了有意义的因素,影响了多因素分析的结果。所以,应扩大样本量做进一步探究。
