糖尿病足住院老年患者的临床特点及截肢相关因素分析
2019-01-11黄海峰
黄海峰
湖北省襄阳市第一人民医院整形外科,湖北襄阳 441000
糖尿病足是致糖尿病患者残疾和死亡的严重并发症,同时它也是非创伤性截肢的主要原因。在糖尿病患者人群中,截肢率约为非糖尿病者的7 ~10倍[1-2],尤以老年人多见。对于老年糖尿病患者,多数伴有高血压、高血脂及冠心病等疾病,血液处于高凝状态且粘稠度增加,同时可能出现下肢循环障碍,多种因素共同作用,导致老年糖尿病患者容易出现血管病变、血管壁增厚及管腔狭窄等,增加了截肢的风险。因此,本研究对200例老年糖尿病足患者进行回顾性调查,并分析了其临床特点和截肢的相关因素。现报道如下。
1 资料与方法
1.1 一般资料
通过我院检索系统,收集2014~2018年入院的200例60岁以上糖尿病患者,其中男139例,女61例,年龄60~88岁,平均(71.03±7.85)岁;病程2~36年,平均(8.47±5.38)年。根据住院期间截肢与否,将其分为截肢组62例和非截肢组138例。
1.2 方法
进行问卷设计,含有如下相应指标:(1)一般信息:如性别,年龄,病程,糖尿病足分级,有无吸烟史和既往病史等,有无糖尿病慢性并发症。(2)实验室数据:入院测得的血压、血糖、血脂,血红蛋白,糖化血红蛋白等。(3)截肢的定义:下肢的一部分通过手术切除,横截面可以在小腿,脚或脚趾上。按照Wagner分级方法将糖尿病足分为6个等级[3]:0级是指有发生足溃疡的危险因素,但没有溃疡;Ⅰ级是浅表性皮肤溃疡,无临床感染;Ⅱ级是溃疡深达肌腱,骨,韧带和关节,无脓肿或骨感染;Ⅲ级是溃疡伴深部脓肿和骨髓炎;Ⅳ级是局限性坏疽;Ⅴ级为全足坏疽。吸烟史的标准是:>10支/d,时间>5年。
1.3 统计学方法
2 结果
2.1 临床资料比较
截肢组和非截肢组之间低蛋白血症,骨髓炎,坏疽和糖尿病周围血管病变的发生率存在显著差异。见表1。
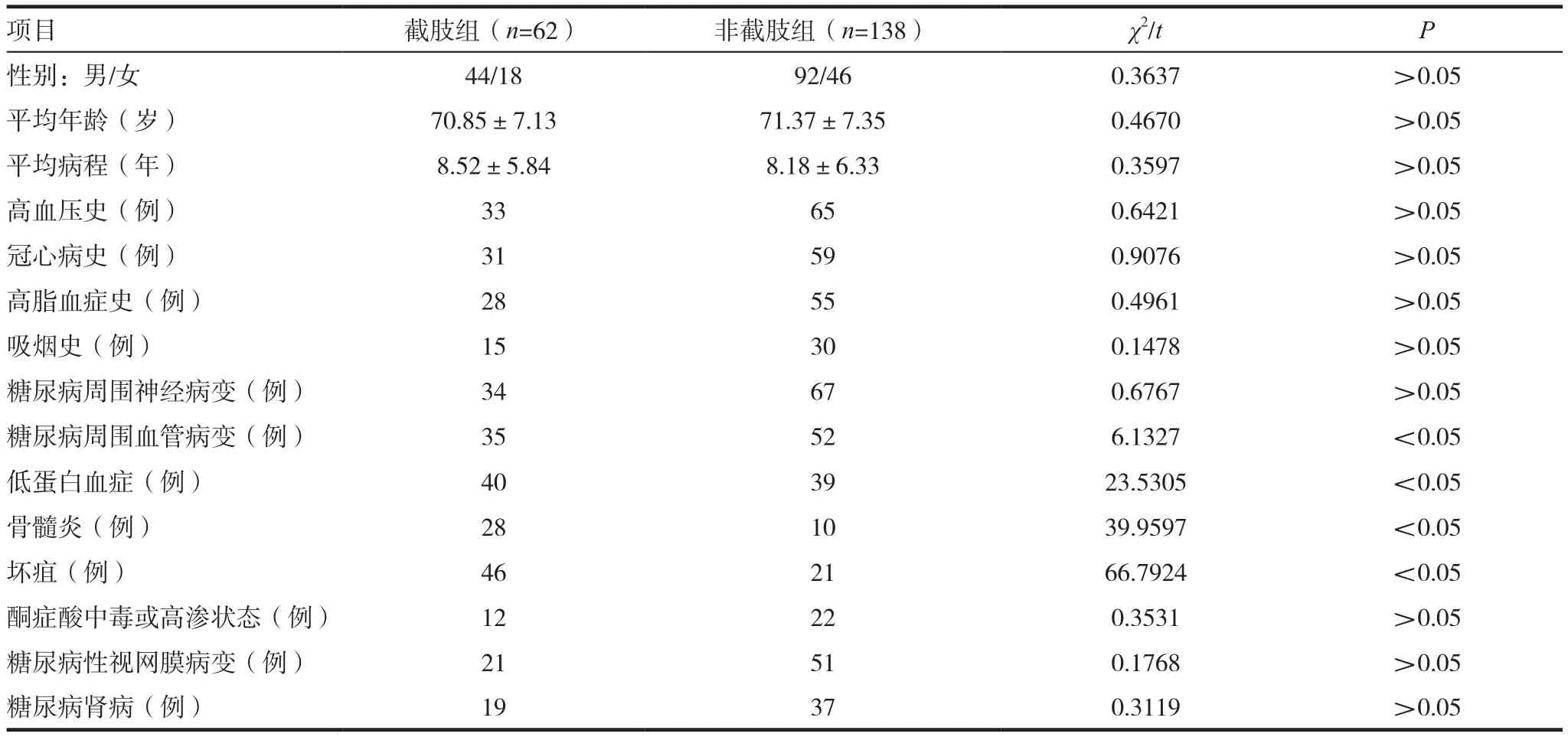
表1 两组一般临床资料的比较
2.2 实验室检测结果比较
入院时血糖,糖化血红蛋白,白细胞计数和血红蛋白在截肢组和非截肢组间有统计学差异。见表2。
表2 两组实验室数据比较(±s)
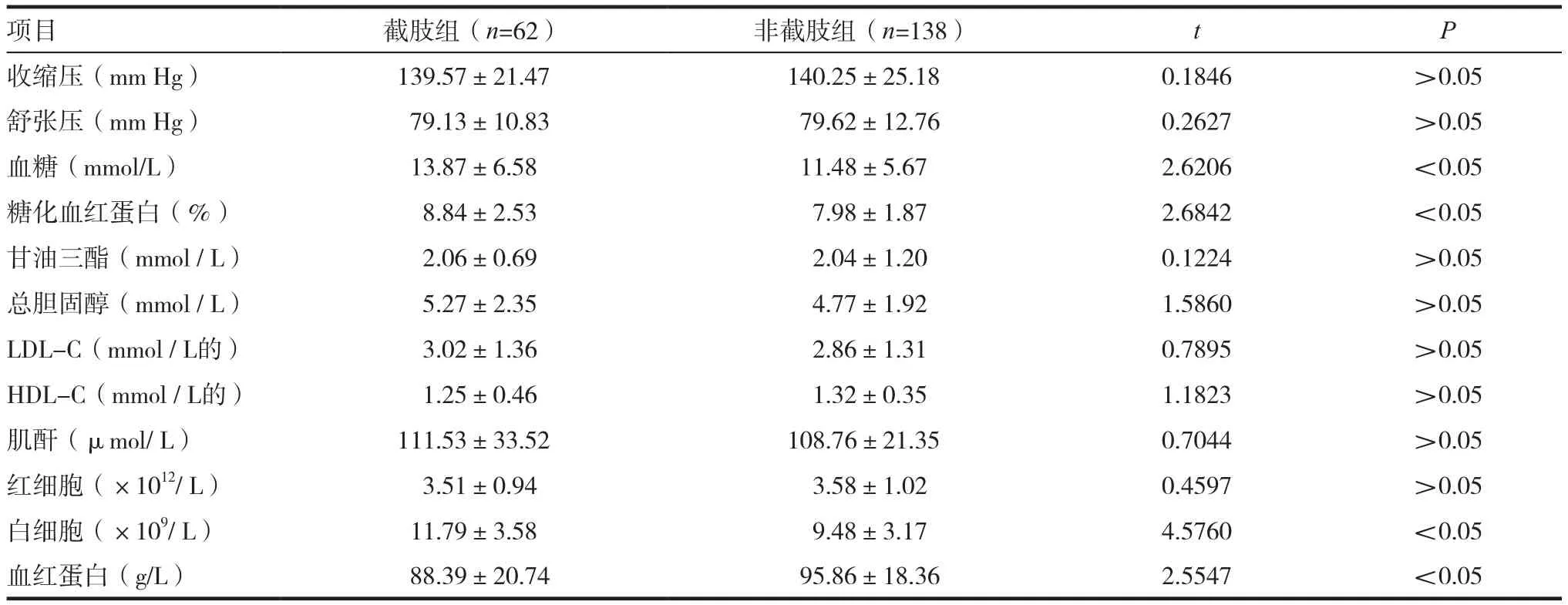
表2 两组实验室数据比较(±s)
项目 截肢组(n=62) 非截肢组(n=138) t P收缩压(mm Hg) 139.57±21.47 140.25±25.18 0.1846 >0.05舒张压(mm Hg) 79.13±10.83 79.62±12.76 0.2627 >0.05血糖(mmol/L) 13.87±6.58 11.48±5.67 2.6206 <0.05糖化血红蛋白(%) 8.84±2.53 7.98±1.87 2.6842 <0.05甘油三酯(mmol / L) 2.06±0.69 2.04±1.20 0.1224 >0.05总胆固醇(mmol / L) 5.27±2.35 4.77±1.92 1.5860 >0.05 LDL-C(mmol / L的) 3.02±1.36 2.86±1.31 0.7895 >0.05 HDL-C(mmol / L的) 1.25±0.46 1.32±0.35 1.1823 >0.05肌酐(μmol/ L) 111.53±33.52 108.76±21.35 0.7044 >0.05红细胞(×1012/ L) 3.51±0.94 3.58±1.02 0.4597 >0.05白细胞(×109/ L) 11.79±3.58 9.48±3.17 4.5760 <0.05血红蛋白(g/L) 88.39±20.74 95.86±18.36 2.5547 <0.05
2.3 不同的Wagner分级截肢率
根据该组的糖尿病足Wagner分级,随着糖尿病足严重度的增加,截肢率显著增加。 Wanger IV级糖尿病足截肢率显著高于0~Ⅲ级,Ⅴ级截肢率高达100%。见表3。

表3 不同Wanger分类的截肢率比较
2.4 截肢相关因素Logistic回归分析
以截肢为因变量,单因素分析有统计学显著差异的因素作为Logistic回归分析的自变量。结果显示:糖化血红蛋白(OR=1.71,P=0.006),低蛋白血症(OR=4.69,P=0.008),坏疽(OR=3.35,P=0.052),糖尿病足Wagner分级(OR=1.17,P=0.002)是糖尿病足老年住院患者截肢的独立危险因素,而血红蛋白(OR=0.84,P=0.02)是独立的保护因素。
3 讨论
老年糖尿病足患者的生活质量受其预后影响,截肢这类致残性并发症,可对患者的生活质量产生极大的影响。研究报告称,伴随着年龄的增加,糖尿病足患者的住院截肢率呈明显的增加趋势[4-6]。本研究中的200例糖尿病足老年患者中住院截肢的有62例,截肢率为31.0%。由此可见,探索老年糖尿病足患者临床特征与发生截肢的相关因素,十分有利于改善这类患者的预后,具有极为重大的现实性意义。
本研究结果表明,入院时糖化血红蛋白水平是老年糖尿病足患者截肢的独立危险因素。随着HbA1C水平越来越高,患者预后也越来越差。糖尿病的高糖毒性作用,能促使血管内皮细胞发生凋亡,使细胞的正常生长过程受到抑制。大量的终末糖基化产物(AGEs),可导致血管壁发生狭窄,并有助于形成闭塞性动脉硬化[7-9]。乔美娜等[10]分析了214例糖尿病足患者,看到其中几乎所有截肢病例均未能很好地控制血糖,大多数出现了闭塞性动脉硬化。一些老年病例,往往症状不典型,糖尿病病情较为隐匿,常于手术后长期伤口不愈,乃至出现截肢等后果,其糖尿病这才被发现并得以诊断。实际工作中通过对患者调查,他们往往术前因为未检测到糖尿病或是仅采取口服药物,其血糖往往得不到很好控制。一旦糖尿病足发病,就积极地应用胰岛素对高血糖进行控制,可显著减少糖尿病足溃疡愈合的时间,同时可预防病情恶化而导致肢体截肢。
本研究证明,低蛋白血症为糖尿病足截肢的独立危险因素。由于多合并有肝、肾功能不全,老年糖尿病患者往往免疫功能降低,蛋白质的合成减少,可因代谢紊乱而引发营养不良,这不利于伤口的愈合,因此,患者营养状况对糖尿病足的预后产生直接影响。周兴建等[11]对161例糖尿病足患者的分析发现,截肢多见于老年患者,低白蛋白血症是其独立危险因素,而本文研究中的相关结论与其具有一致性。在这项研究中,还发现多因素Logistic分析显示血红蛋白是老年糖尿病足患者截肢的独立保护因素,截肢组血红蛋白低于非截肢组,可能与氧化应激、内毒素以及糖基化介导的红细胞膜损伤使高糖毒性对红细胞的破坏能力增加有关。低血红蛋白往往引起周围组织血氧供给不足,引起局部营养不良,导致发生截肢。
本研究结果还表明,坏疽和糖尿病足Wagner分级是老年糖尿病足患者截肢的独立危险因素。本研究中随着Wagner分级的增加截肢率也不断上升,WagnerⅤ级截肢率高达100%。细菌培养以及药物敏感性试验结果显示,多数的糖尿病足为混合性感染,尤为常见的感染细菌是金葡菌、粪肠球菌和铜绿假单胞菌。
研究表明,内科、外科手术和介入等多学科合作可以降低糖尿病足的截肢率[12-14],需根据老年患者的整体疾病及身体功能状态,制定个性化的治疗方案。若住院时间延长,或者存在功能障碍等情况,应及时对进行侵入性血管手术或矫形外科手术的利弊进行权衡。ME Jrgensen等[15]通过一项回顾性研究,发现由于多学科和多模式治疗的增加,糖尿病患者的截肢降低了75%。
截肢是糖尿病患者人群中的一种高致残、致命性危险事件,尤其老年糖尿病患者更易发生。必须对其给予糖尿病足的知识教育,进行积极的血糖控制,使血压、血脂尽可能维持正常范围,限制吸烟,以预防发生糖尿病足。而对已患糖尿病足者,采取及早干预,早期诊断和治疗,尤其是多学科协作治疗,可望避免疾病进一步加重,有利于降低糖尿病患者截肢率。
