硬膜外麻醉复合全身麻醉对老年腹部手术患者的心肌影响研究
2018-12-26田德明
田德明
(长春市中心医院 麻醉科,吉林 长春130051)
手术患者在围术期内由于释放了内源性活性物质,交感神经兴奋性增加、心动过速,将会增加心脏的氧耗,导致心肌缺血、心肌梗死等情况的发生[1]。对于老年患者来说,其手术耐受性较差,脏器功能逐渐衰退,合并有较多的基础疾病,提高了手术操作的难度,因此,如何帮助患者选择合理的麻醉方式,安全、顺利进行手术治疗十分重要。本次研究选择92例进行腹部手术的老年患者,分别采取不同的方式进行麻醉,报道如下。
1 资料与方法
1.1 基础资料
选择至我院就诊的给予老年腹部手术的患者共有92例,时间段为2016.5.10-2017.5.10,所有患者的疾病均获得了明确的诊断。
分为两组患者(n=46,计算机随机分组的模式)。常规组:25例男性,21例女性,年龄最小与最大的分别为60岁与87岁,平均(73.56±2.15)岁;16例胃癌根治术,15例胆囊切除术,15例胆总管切开取石术;实验组:26例男性,20例女性,年龄最小与最大的分别为61岁与86岁,平均(73.48±2.36)岁;17例胃癌根治术,15例胆囊切除术,14例胆总管切开取石术。对比两组患者的一般资料无明显的差异,P>0.05。
1.2 方法
对两组患者均给予腹部手术治疗,进入手术室后将静脉通路开放,对生命体征进行监测,术前无需采取其他的药物。
常规组:给予单纯全身麻醉方案,全麻诱导药物包括舒芬太尼、咪唑安定、罗库溴铵、丙泊酚,剂量分别为0.3-0.4 μg/kg、0.02-0.03 mg/kg、0.6-1.0 mg/kg、2-3 mg/kg,之后对患者进行气管插管,选用呼吸机对呼吸进行控制,将丙泊酚、顺阿曲库溴铵、瑞芬太尼、1.5%-2%七氟醚维持麻醉,剂量分别为2-4 mg/(kg·h)、5-10 μg/(kg·min)、10-22 μg/(kg·h)。
实验组:给予硬膜外麻醉复合全身麻醉,先采取硬膜外阻滞麻醉,穿刺成功后将硬膜外导管置入,穿刺位置为T10-T11椎间隙,将3 ml的1%利多卡因缓慢注射,观察5 min后若患者不存在不良反应现象,继续给予0.25%布比卡因与1%利多卡因的混合液间断注入,剂量为10-15 ml。之后采用针刺法分析患者是否达到T3的阻滞平面后,给予全身麻醉方案,与常规组相同。
1.3 观察项目
对比两组老年患者的心肌指标变化情况,包括CK-MB(肌酸激酶同工酶)、cTnI(肌钙蛋白I);手术完成后的1个月,对比两组患者不良事件发生率,包括心肌梗死、心绞痛、心律失常、心力衰竭等。
1.4 统计学处理
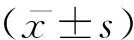
2 结果
麻醉前与术后即刻两组的指标对比无明显的差异,P>0.05,实验组患者术后6 h与12 h的肌酸激酶同工酶、肌钙蛋白I水平相比常规组均明显较低,P<0.05(表1)。
实验组患者不良事件发生率明显低于常规组,比较组间数据差异显著,P<0.05(表2)。
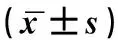
表1 两组患者的心肌功能指标情况分析

表2 两组患者的不良事件发生率分析[n(%)]
3 讨论
对于腹部手术的老年患者而言,通常需采取气管插管全身麻醉方式,便于患者获得充足的氧供,对迷走神经兴奋进行抑制,将内脏牵拉反应发生率降低,但是无法对肾上腺髓质的分泌增加进行阻断,对于伴有基础疾病的老年患者来说,更加递增了手术治疗的难度,容易引起血流动力学水平的剧烈波动,引发心律失常等不良事件[2,3]。而硬膜外阻滞麻醉方案便于将交感神经功能及时阻滞,将应激性激素的分泌水平降低,使得手术刺激性降低,缩小了血流动力学的波动范围。采取硬膜外阻滞复合全麻方案可起到互补的作用,提高麻醉效果。
本次研究对实验组患者给予硬膜外阻滞复合全身麻醉方式,便于对患者的应激反应有效抑制,但是对于心肌造成的影响说法不一[4]。本次研究结果得知,实验组患者术后6 h与12 h的肌酸激酶同工酶、肌钙蛋白I水平相比常规组均明显较低,其中术后即刻常规组的指标水平递增持续至术后12 h,实验组术后6 h与术后12 h的指标水平较低于常规组同时间段,得知手术创伤均可引发患者心肌受损现象,但是实验组的麻醉方式便于将微循环障碍改善,使得应激反应、心脏耗氧减少,心肌受到的损伤减轻,对人体的心脏功能提供保护[5]。另外,实验组患者不良事件发生率明显低于常规组,说明其安全性较高。
