前列腺癌患者经直肠弹性成像技术和磁共振成像的临床诊断价值
2018-12-24张宇陈方红齐信王黄岩花冯娅琴汤贞彦
张宇 陈方红 齐信王 黄岩花 冯娅琴 汤贞彦
前列腺癌(PCa)在我国发病率有逐年上升趋势,已成为泌尿生殖系统常见的恶性肿瘤,严重危害中老年男性的健康。前列腺癌的早期诊断不仅可以降低其病死率和相关并发症的发生率,也可有效提高前列腺癌患者的生存率[1]。前列腺癌的临床分期决定患者的治疗方案及预后效果。本文探讨经直肠超声弹性成像(TUE)与磁共振成像(MRI)诊断前列腺癌的价值,为临床提供指导。
1 临床资料
1.1 一般资料 选择2016年3月至2017年10月本院PCa患者45例,治疗前均有完整的TUE、MRI及相关临床病史资料。患者年龄48~90岁,平均68.3岁。排除前列腺电切术史、前列腺穿刺术及前列腺大小超过弹性成像范围。纳入标准:(1)直肠指诊触及异常硬性结节。(2)血清前列腺特异性抗原异常。(3)腹部超声、MRI检查示前列腺增大及异常回声区或异常信号区。(4)有不同程度的排尿困难。本组患者均需符合≥2项标准。
1.2 方法 (1)超声检查方法:日立Preirus彩色多谱勒超声仪,经直肠腔内端扫式探头,频率5.0~9.0 MHz,配有专用金属穿刺引导架,Bard自动活检枪和配套的MNl820/1825 18G活检针,组织硬度大编码为蓝色,组织硬度小编码为红色。患者检查前3h清洁灌肠,取左侧卧位,双膝向腹侧屈曲,在穿刺前先用彩色多谱勒超声仪行经直肠常规前列腺检查,测量前列腺大小,观察前列腺形态、回声及血流信号,测量最大流速及阻力指数(RI)。然后对可疑病灶进行超声弹性成像检查,检查方法:采用应变力弹性成像技术,双幅实时成像,同时显示弹性图像及二维灰阶图像,手持探头并交替加压,直到获取符合标准的图像。TUE图像标准:①前列腺包膜显示为红色。②成像具有可重复性和稳定性(稳定显示>2s)。③无闪烁及侧滑伪像。TUE图像分析:①硬(蓝色)、直径≥5mm的病灶视为恶性病灶。②排除结石及钙化引起的硬度影响。③图像具有稳定性及可重复性。SR测量:SR=A区应变/B区应变。A区域为病灶区域(蓝色区域或二维异常回声区及结节),B区域为对照区域。A区取样范围:仅有TUE表现为异常时,取样范围为TUE异常区域。B区取样范围:即前列腺组织中与A区域处于同一深度的对称部位,对称部位表现为异常时,B区域为A区域同一深度的邻近正常组织区域。SR重复测量3次,取平均值。超声引导下前列腺穿刺活检:采用系统活检与靶目标(TUE异常病灶区域)穿刺结合的方法,以TUE异常病灶区域为靶目标时,TUE检查医师要求参加此次活检。每例患者穿刺8~12针,活组织送病理检查。(2)MRI检查方法:采用荷兰飞利浦(Ingenia)3.0T磁共振成像仪,扫描横断位、冠状位和矢状位T2WI TSE序列,采用频率饱和法脂肪抑制,TR=3000ms,TE=90ms,flip angle 100° FOV=230mm×230mm,矩阵 =288×262,层厚=3mm,间距=1mm,采集20层。横断位T1WI,TR=500ms,TE=20ms。DWI序列b值采用分别为50s/mm2,800s/mm2。增强采用mdixon水脂分离序列扫描,扫描8个动态,第一期为平扫,经肘静脉注射GDPA对比剂0.2ml/kg,注射速率2~3ml/s。然后对横切位、冠状位和矢状位进行多平面重建,得到清晰图像,观察前列腺磁共振动态增强成像情况,判断是否有异常信号。(3)TUE及MRI参数分析:TUE重点观察前列腺病灶的软硬程度和均匀度,为了便于判断,设定病灶相对称的部位或病灶邻近组织区域为正常区域,与异常病灶部位对比,计算SR值。MRI主要观察前列腺的大小、轮廓(有无突出于前列腺轮廓外的结节)及前列腺T1WI增强前后各区的信号变化、T2WI外周带有无异常信号、包膜有无侵犯、盆腔有无肿大淋巴结及有无骨转移。所有患者的超声弹性成像图及MRI图像资料全部做成定性诊断结果,诊断结果由专人进行核对和记录。
1.3 统计学方法 采用SPSS 22.0统计软件。以病理检查结果为诊断标准,分别计算TUE、MRI及两者联合诊断前列腺癌的符合率、灵敏度及特异性。组间比较采用Fisher检验,以P<0.05为差异有统计学意义。
2 结果
2.1 TUE与MRI诊断结果及符合率比较 见表1、2。
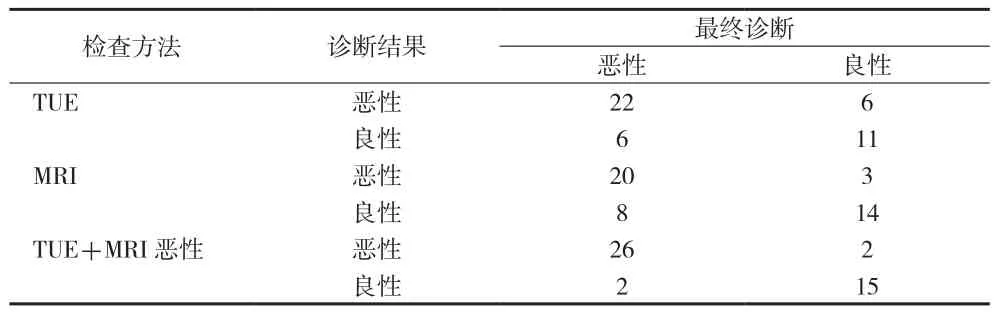
表1 TUE与MRI诊断结果比较(n)
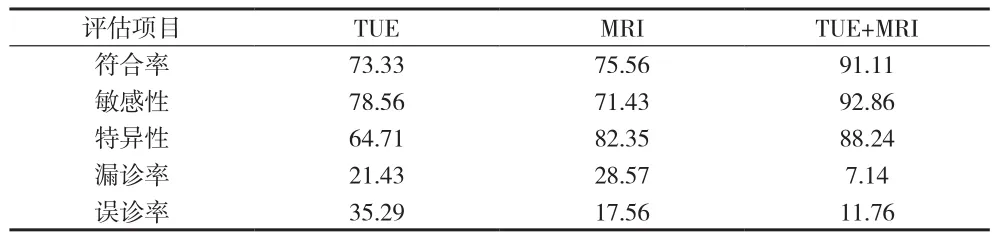
表2 TUE与MRI符合率、敏感性、特异性等比较(%)
2.2 前列腺良恶性病灶SR测值比较 见表3、图1、2。
表3 前列腺良恶性病灶SR测值比较(±s)

表3 前列腺良恶性病灶SR测值比较(±s)
注:因24个癌灶缺少正常对照组织,未测量SR.与癌灶组织SR比较,P=0.019
病灶性质 病灶数 平均值 最小值 最大值癌组织 51 27.45±34.10 1.23 88.53良性病灶(增生结节、急慢性炎、肉芽肿、结核) 32 2.87±0.54 1.32 4.78
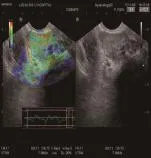
图1 TUE显示异常硬度增加区域位于左侧叶外腺,SR=30.86
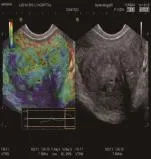
图2 TRUS显示右侧叶移行区低回声结节,TUE测量SR=1.47
2.3 前列腺癌患者的MRI表现 28例前列腺癌患者的MRI表现:(1)前列腺外周带在T2WI上出现一个或多个低信号区,或在T2WI上前列腺内部的低信号区域扩展至外周带,本组共11例(39.29%)。(2)前列腺内外腺的分界不清,本组共有5例(17.86%)。(3)正常前列腺的内部组织结构遭到严重破坏,本组共有2例(7.14%)。(4)前列腺外周带在DWI上呈低信号,随着b值的增加,弥散权重的加大,其信号强度(SI)进一步下降,本组共有20例(71.43%)。(5)前列腺癌成骨性转移者MRI表现为T1WI、T2WI均呈低信号,溶骨性转移者表现为T1WI低信号,T2WI 高信号,本组共有4例(14.29%)。
3 讨论
目前,前列腺癌早期发现首选检查方法主要是血清PSA检查和普通经直肠超声检查。文献报道MRI诊断前列腺癌的敏感性高于普通经直肠超声诊断[2-3]。但本组TUE与MRI诊断前列腺癌的敏感性分别为78.57%、71.43%,二者比较差异无统计学意义(P>0.05)。分析原因,主要是由于前列腺癌的特殊性,即早期前列腺癌可表现为等回声,与周围正常组织回声界限不清,使常规超声检查难以发现异常回声。Ophir等[4]研究表明,前列腺癌的病灶在疾病早期质地可能就已经发生改变,但此时形态学、血流分布并未发生明显异常改变,因此超声弹性成像技术可能比其他影像学检查方法更早发现与准确定位病灶。
据相关研究表明[5]TUE单独应用不仅可以增加穿刺前列腺癌诊断率,还可提高穿刺活检前列腺癌的检出率。本组TUE与MRI诊断前列腺癌的符合率比较,差异无统计学意义(P>0.05)。分析发现TUE可较清晰的观察到异常病灶区域,并可以了解肿瘤对前列腺包膜、精囊等邻近组织的侵犯情况。但由于扫查部位的限制,对周围脏器和淋巴结转移的判断较困难。而每次MRI检查的解剖容量相对较大,可以多方位、多层面系统成像,更好的了解前列腺局部及周围骨骼、淋巴结在内的多种脏器及组织的成像分析,因此可以用于前列腺癌的临床分期。MRI弥散成像的广泛应用,DWI图像的信号强度变化能反映恶性肿瘤的组织病理特征改变,对前列腺癌的诊断可提供更多有价值的信息,从而提高前列腺癌的检出率[6]。本组TUE与MRI特异性比较差异有统计学意义(P>0.05)。TUE诊断前列腺癌的特异性低于MRI,分析原因是由于前列腺癌的UE声像图表现与前列腺内腺距离探头施力点有较大距离,使内腺组织产生的弹性变小,易发生假阳性结果,合并前列腺内腺重度增生时影响最为明显。已有相关文献报道经会阴对前列腺进行弹性成像[7],可使前列腺各部位较均匀受力,但受前列腺大小及病灶分布的影响,尤其是前列腺过大或病灶部位过深,此方法会对结果产生明显影响。因此前列腺弹性成像的加压方式有待于进一步研究探索。
综上所述,TUE及MRI检查对前列腺癌的诊断都起到非常重要的作用,二者优势不同。TUE的应用可以提高前列腺癌的诊断率,对于诊断早期前列腺癌具有较高的临床价值。二者联合应用可以提高对前列腺癌的检出率,在临床中有较高的应用价值。
