腹腔镜胆囊切除术治疗胆囊结石伴肝硬化的效果评价
2018-12-22董鹏
董鹏
[摘要] 目的 评价腹腔镜胆囊切除术治疗胆囊结石伴肝硬化的效果。方法 以2009年10月—2018年7月为病例选取时间,方便选取86例研究对象,按照入院登记先后顺序分为参照组46例、研究组36例,分别予以开腹胆囊切除术、腹腔镜胆囊切除术,对比效果。结果 研究组患者的手术时间(53.76±11.45)min、术中出血量(51.48±3.27)mL、住院时间(54.46±5.29)d各项水平均低于参照组(81.35±15.29)min、(72.54±3.39)mL、(70.92±5.31)d,(t=9.022、28.352、13.953,P<0.05)。ALT(8.43±1.33)U/L、AST(3.11±1.01)U/L、TBIL(1.52±0.57)μmol/L各项肝功能血生化指标变化值均明显低于参照组(12.95±1.27)U/L、(5.64±1.33)U/L、(3.07±0.65)μmol/L,(t=15.666、9.470、11.303,P<0.05),且研究组术后并发症发生率为2.78%(1/36),明显低于参照组的19.57%(9/46),差异有统计学意义(χ2=3.863,P=0.049)。结论 腹腔镜胆囊切除术治疗胆囊结石伴肝硬化能够优化手术指标,对肝功能的影响小,且能够降低并发症发生率,应用可行性强。
[关键词] 胆囊结石;肝硬化;腹腔镜
[中图分类号] R657 [文献标识码] A [文章编号] 1674-0742(2018)09(a)-0029-03
Evaluation of Laparoscopic Cholecystectomy for Gallstones with Cirrhosis
DONG Peng
General Surgery Department, Peixian County People's Hospital, Peixian, Jiangsu Province, 221600 China
[Abstract] Objective To evaluate the effect of laparoscopic cholecystectomy in the treatment of gallstones with cirrhosis. Methods From October 2009 to July 2018, the time of case convenient selection was included in 86 patients. According to the order of admission, 46 patients were divided into reference group and 36 patients in the study group. They were treated with open cholecystectomy and laparoscopic gallbladder resection, the effect was compared. Results In the study group, the operation time (53.76±11.45)min, intraoperative blood loss (51.48±3.27)mL, and hospitalization time (54.46±5.29)d were lower than the reference group (81.35±15.29)min, (72.54±3.39)mL, (70.92±5.31)d (t=9.022, 28.352, 13.953, P<0.05). The changes of blood biochemical indexes of liver function were significantly lower in ALT (8.43±1.33)U/L, AST (3.11±1.01)U/L, and TBIL (1.52±0.57)μmol/L than in the reference group (12.95±1.27)U/L, (5.64±1.33)U/L, and (3.07±0.65)μmol/L (t=15.666, 9.470 11.303, P<0.05), and the postoperative complication rate in the study group was 2.78% (1/36), which was significantly lower than that in the reference group (19.57%, 9/46). The difference was statistically significant (χ2=3.863, P=0.049). Conclusion Laparoscopic cholecystectomy for the treatment of gallbladder stones with cirrhosis can optimize the surgical parameters, have little effect on liver function, and can reduce the incidence of complications.
[Key words] Gallstones; Cirrhosis; Laparoscope
膽囊结石伴肝硬化治疗困难,由于患者有门静脉高压、凝血功能异常、肝储备能力差,因此在较长时间内,腹腔镜胆囊切除术(LC)都被视为胆囊结石伴肝硬化的禁忌证[1]。近年来,腹腔镜设备、操作技术不断更显,不少研究者认为LC可行,且优势明显[2]。该次研究以该院2009年10月—2018年7月收治的82患者例为研究对象,将LC与开腹手术(OC)进行对比,以明确LC的应用价值,以期能够为临床中术式的选择提供科学指导,现报道如下。
1 资料与方法
1.1 一般资料
86例研究对象,均为方便选取因胆囊结石伴肝硬化入该院接受治疗的患者。按照入院登记先后顺序分为参照组46例、研究组36例。参照组:男25例,女21例,平均年龄为(44.12±4.32)岁;术前肝功能Child分级:A级17例,B级19例,C级10例。研究组:男20例,女16例,平均年龄(44.57±4.20)岁;术前肝功能Child分级:A级15例,B级17例,C级4例。对照组、研究组在病例数、性别、年龄、Child分级数据方面,差异无统计学意义(P>0.05),可比。该研究符合医学伦理。
纳入标准[3]:①经体格检查、实验室检查、腹部超声检查确诊病情;②病历资料齐全;③对该研究知情,由本人/家属签署同意书,经过伦理委员会批准。
排除标准[4]:①有凝血功能障碍;②有绝对手术禁忌证;③有严重器质性疾病;④有精神疾病史或认知障碍。
1.2 方法
所有患者均为择期手术,术前以气管插管方式行全身麻醉。
1.2.1 参照组 OC治疗。在右上腹部直肌处做手术切口或于肋缘下斜处做手术切口,进入腹腔,于Calot处行解剖处理,分别对胆囊动脉、胆囊管行结扎处理,采用顺逆结合方式剥离胆囊,以间断方式缝合胆囊床,根据患者具体的手术情况留置引流管,撤出手术仪器,缝合手术切口,结束手术。
1.2.2 研究组 LC治疗。以四孔法实施手术,患者以左斜位、头高脚低位接受手术。建立气腹,CO2气腹压控制在10~12 mmHg之间,于Calot处行解剖处理,游离胆囊动脉、胆囊管,并使用肽夹夹闭,保持术野开阔,采用顺逆结合法行胆囊切除树立,并灼烧胆囊床,留置引流管。手术操作过程中要尽量避开肝门部、胆囊周围、肝十二指肠韧带的曲张静脉,若曲张静脉较大,则以钳夹电凝止血后再行手术治疗。手术后解除气腹,注意尽量降低肝脏缺血再灌注性损伤。撤出手术仪器,缝合手术切口,结束手术。
术后所有患者均予以持续3 d抗感染、补液、保肝治疗,出院后随访。
1.3 观察指标
对比两组患者手术各项指标及并发症发生率。并于术前1 d、术后1 d使用抗凝管,采集每位患者2 mL空腹静脉血,检测两组患者肝功能相关血生化指标,包括丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、总胆红素(TBIL)。计算手术前后两组患者各项肝功能生化指标的变化值,进行对比。
1.4 统计方法
以SPSS 21.0统计学软件行数据处理,并发症发生率以(%)表示,手术指标、肝功能相关血生化指标以(x±s)表示,对比进行χ2、t检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术指标
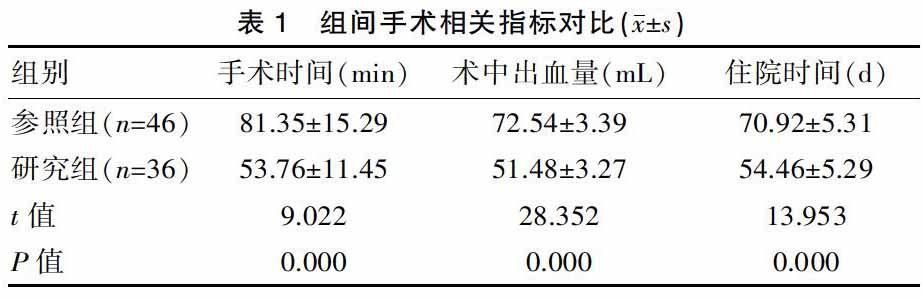
研究组患者的手术时间、术中出血量、住院时间各项水平均低于参照组,对比差异有统计学意义(P<0.05)。见表1。
2.2 肝功能血生化指标变化值
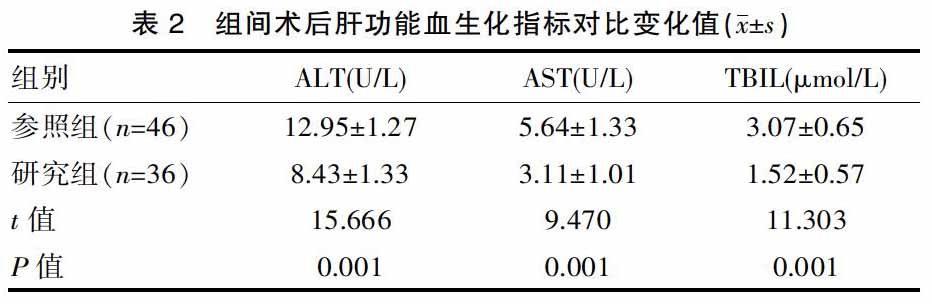
研究组患者ALT、AST、TBIL各项肝功能血生化指标变化值均明显低于参照组,对比差异有统计学意义,(P<0.05)。见表2。
2.3 并发症发生情况
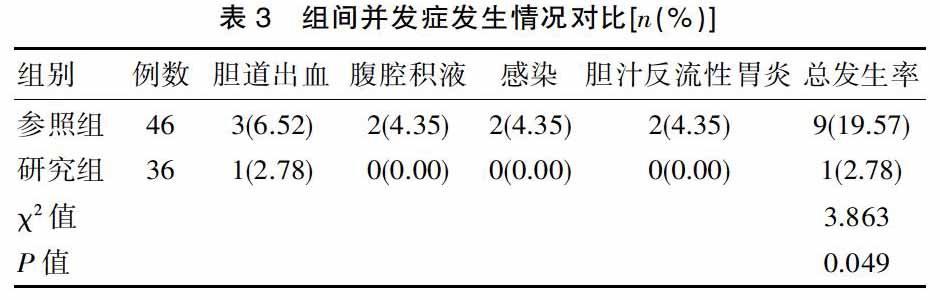
参照组术后并发症发生率19.57%(9/46),研究组患者术后并发症发生率为2.78%(1/36),研究组明显低于参照组,差异有统计学意义(P<0.05)。见表3。
3 讨论
近年来酗酒、乙型肝炎发生率升高,肝硬化发病率随之提升,肝硬化患者胆囊结束发病率比正常人高3~4倍[5]。因此肝硬化伴胆囊结石发生率明显升高。对于普通胆囊结石患者多以LC术式治疗,伴肝硬化者门静脉高压、凝血功能异常、肝储备能力差,腹腔镜耐受能力差,手术风险高,因此以往多认为不宜采用LC治疗[6]。LC的不断发展,禁忌证缩小,为其应用于胆囊结石伴肝硬化临床治疗中提供了可能[7]。
该次研究结果显示,LC治疗研究组患者各项手术指标明显优于OC治疗参照组,而并发症发生风险低。由此判断LC可用于伴肝硬化胆囊结石患者治療当中。近年来关于这一问题讨论诸多,国内外研究者都曾有过相关探讨[8-9]。国外研究者Offir等[10]在研究中证实LC应用于胆囊结石伴肝硬化患者中可行。在这一背景下,该研究以该院患者为例,设置参照组,研究组,分别予以OC治疗、LC治疗,对比不同术式的临床应用效果,研究结果显示OC治疗手术时间长(81.35±15.29)min、术中出血量(72.54±3.39)mL、住院时间(70.92±5.31)d,术后康复慢,增加了各种并发症的发生风险,并发症发生率高,19.57%(9/46)患者发生术后并发症;且术后患者的ALT(12.95±1.27)U/L、AST(5.64±1.33)U/L、TBIL(3.07±0.65)μmol/L各项肝功能生化指标变化值均较高,肝功能异常表现明显。而研究组患者手术时间短(53.76±11.45)min、术中出血量少(51.48±3.27)mL、住院时间短(54.46±5.29)d,手术创伤小,术后短时间内手术就能够康复,并发症发生率很低,2.78%(1/36)患者发生并发症;检测患者的肝功能生化指标发现患者ALT(8.43±1.33)U/L、AST(3.11±1.01)U/L、TBIL(1.52±0.57)μmol/L各项指标变化值较低,肝功能异常表现不明显,与参照组比较差异有统计学意义(P<0.05)。而崔砚峰等人[11]以胆囊结石合并肝硬化患者129例为研究对象,依据治疗方法将其分为两组,观察组采用腹腔镜胆囊切除术,而对照组予以传统开腹胆囊切除术,结果显示,治疗组的手术时间(56.4±12.5)min及术中出血量(82.0±10.4)mL均低于对照组(78.5±14.7)min、(114.2±15.3)mL、(P<0.05),而在该研究中,并未对住院时间进行分析。但在肝功能指标上,该研究对TBIL、ALT、ALP、TP、AST分析,结果显示,治疗组明显低于对照组,差异有统计学意义(P<0.05)。但指标上由于限制,并未对ALP、TP进行分析。但从整体来看该研究的结果与该次研究结果处于一致。
腹腔镜的发展优化使其在胆囊结石伴肝硬化临床治疗当中的应用成为可能,但是在临床应用中需科学应用,才能保证临床治疗效果。胆囊结石伴肝硬化手术复杂,在以LC治疗过程中肝脏变形、止血困难是治疗难点[12]。因此在临床当中必须优化术前准备,术中规范操作,术后加强干预以保证手术安全性。首先,术前应细致的对患者做身体检查,在此基础上对患者进行全面评估,根据患者的实际情况做好手术准备。其次,术中要优化操作,考虑到肝脏变形,以四孔法实施腹腔镜手术,并注意动作轻柔,手术避开曲张静脉,以钳夹电凝止血。再次,术后优化管理,加强监测、优化抗感染、呼吸道管理。按照以上操作基本能够保证手术安全性。该次研究组患者在手术操作过程中,完全按照上述操作进行,手术效果理想,证实了其可行性。
综上所述,予以胆囊结石伴肝硬化者腹腔镜胆囊切除术治疗,手术指标优化,并发症发生率降低,效果理想,推广应用价值高。
[参考文献]
[1] 张驰豪,桂亮,刘晔,等.腹腔镜胆囊切除术治疗胆囊结石伴肝硬化的临床分析[J].肝胆胰外科杂志,2016,28(6):454-459.
[2] Jabbari NA, Hassanpour M, Jangjoo A. Consequences of Lost Gallstones During Laparoscopic Cholecystectomy: A Review Article[J]. Surgical Laparoscopy Endoscopy & Percutaneous Techniques, 2016, 26(3):183.
[3] 桂亮,刘晔,秦骏,等.腹腔镜手术治疗胆囊结石伴肝硬化的疗效观察[J].中华腔镜外科杂志:电子版,2016,9(3):175-179.
[4] Kim BS,Joo SH, Cho S, et al. Who experiences endoscopic retrograde cholangiopancreatography after laparoscopic cholecystectomy for symptomatic gallstone disease[J]. Annals of Surgical Treatment & Research, 2016, 90(6):309-314.
[5] 吴鹤飞.腹腔镜胆囊切除术治疗肝硬化伴胆囊結石的疗效分析[J].中国医药指南,2017,15(7):151-152.
[6] Alfonso R,Marta P, Federica R, et al. Intra-Hepatic Spillage of Gallstones as a Late Complication of Laparoscopic Cholecystectomy: MR Imaging Findings[J]. Pol J Radiol, 2016,1(81):322-324.
[7] 徐建,杨刚,权刚,等.合并肝硬化老年胆囊结石患者行腹腔镜胆囊切除术的临床疗效分析[J].中华肝脏外科手术学电子杂志,2017,6(4):303-306.
[8] Marwah S,Shivran KD, Jangra MS, et al. Comparative evaluation of early laparoscopic cholecystectomy for mild gallstone pancreatitis vs acute cholecystitis[J]. Hellenic Journal of Surgery, 2017, 89(1):4-12.
[9] 黄堂和.腹腔镜胆囊切除术在合并肝硬化的胆囊结石治疗中的应用[J].中外医学研究,2016,14(6):129-130.
[10] Offir,Ben-Ishay,Marina,et al.Utility of routine blood tests after elective laparoscopic cholecystectomy for symptomatic gallstones[J].World Journal of Gastrointestinal Surgery, 2017,9(6):149-152.
[11] 崔砚峰,肖芳荷,杨元敏,等.腹腔镜胆囊切除术在合并肝硬化患者中的应用[J].中国实用医药,2016,11(19):123-125.
[12] 林云志,周亚龙,曾凯.肝硬化患者行腹腔镜下胆囊切除术的应用体会[J].解放军预防医学杂志,2016,34(1):127.
