胰岛素短期强化对新诊断2型糖尿病患者氧化应激状态干预*
2018-11-29李莎杨梅黄晓飞张彤彤陈利鸿严同蓝羚升钟晓卫成都市第三人民医院暨重庆医科大学附属成都第二临床学院内分泌代谢病科科研实验室四川6003
李莎,杨梅,黄晓飞,张彤彤,陈利鸿,严同,蓝羚升,钟晓卫(成都市第三人民医院暨重庆医科大学附属成都第二临床学院:.内分泌代谢病科;.科研实验室,四川6003)
近年来,研究发现,新诊断2型糖尿病患者存在氧化应激,可导致血管内皮损伤,且研究证实炎症因子和血管内氧化应激相关,白细胞介素⁃6(IL⁃6)作为炎症因子可能参与到糖尿病慢性并发症的发生、发展中[1]。本研究以新诊断2型糖尿病患者为研究对象,通过测定空腹血糖(FPG)、胰岛素抵抗指数(HOMA⁃IR)、IL⁃6等在胰岛素强化治疗前后的水平变化,为新诊断2型糖尿病患者早期胰岛素强化治疗提供理论依据。
表1 2组治疗前各指标比较(±s)
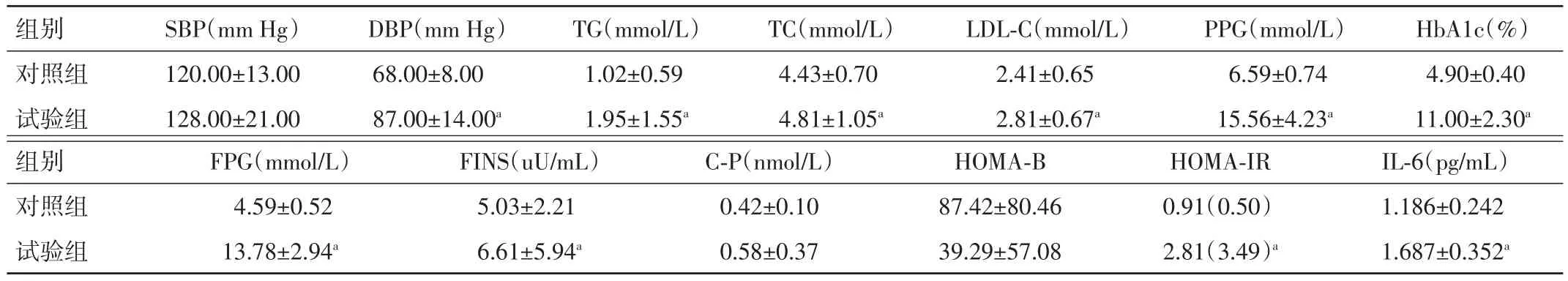
表1 2组治疗前各指标比较(±s)
注:与对照组比较,aP<0.05;1 mm Hg=0.133 kPa
组别对照组试验组SBP(mm Hg)120.00±13.00128.00±21.00 DBP(mm Hg)68.00±8.0087.00±14.00a TG(mmol/L)1.02±0.591.95±1.55a TC(mmol/L)4.43±0.704.81±1.05a LDL-C(mmol/L)2.41±0.652.81±0.67a PPG(mmol/L)6.59±0.7415.56±4.23a HbA1c(%)4.90±0.4011.00±2.30a组别对照组试验组IL-6(pg/mL)1.186±0.2421.687±0.352a FPG(mmol/L)4.59±0.5213.78±2.94a FINS(uU/mL)5.03±2.216.61±5.94a C-P(nmol/L)0.42±0.100.58±0.37 HOMA-B 87.42±80.4639.29±57.08 HOMA-IR 0.91(0.50)2.81(3.49)a
表2 试验组治疗前后各指标比较(±s)
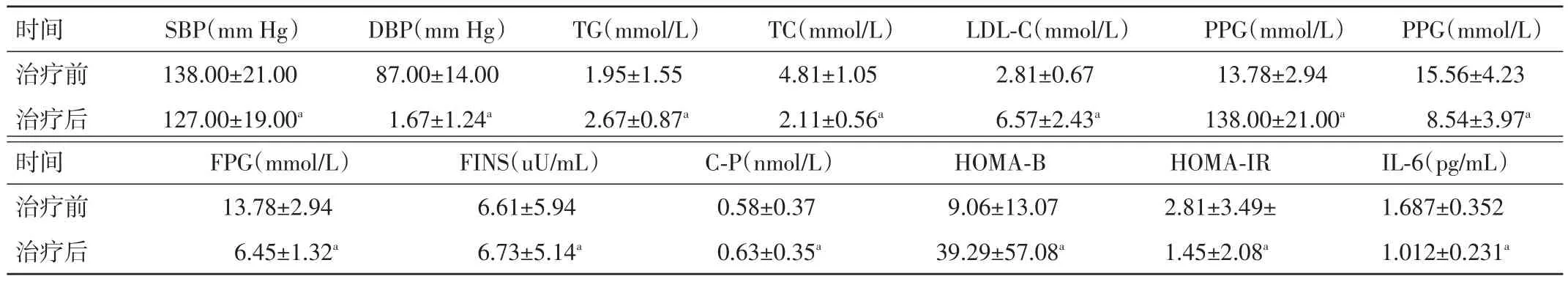
表2 试验组治疗前后各指标比较(±s)
注:与对照组比较,aP<0.05
时间治疗前治疗后SBP(mm Hg)138.00±21.00127.00±19.00a DBP(mm Hg)87.00±14.001.67±1.24a TG(mmol/L)1.95±1.552.67±0.87a TC(mmol/L)4.81±1.052.11±0.56a LDL-C(mmol/L)2.81±0.676.57±2.43a PPG(mmol/L)13.78±2.94138.00±21.00a PPG(mmol/L)15.56±4.238.54±3.97a时间治疗前治疗后IL-6(pg/mL)1.687±0.3521.012±0.231a FPG(mmol/L)13.78±2.946.45±1.32a FINS(uU/mL)6.61±5.946.73±5.14a C-P(nmol/L)0.58±0.370.63±0.35a HOMA-B 9.06±13.0739.29±57.08a HOMA-IR 2.81±3.49±1.45±2.08a
1 资料与方法
1.1 一般资料 选择2015年12月至2016年12月本院内分泌代谢病科住院新诊断2型糖尿病患者36例作为试验组,其中男20例,女16例,平均年龄(54.60±10.90)岁,体重指数(BMI)(24.80±4.10)kg/m2。同时选择体检健康者30例作为对照组,其中男14例,女16例,平均年龄(53.80±7.10)岁,BMI(23.30±2.40)kg/m2。纳入标准:(1)符合WHO的诊断标准;(2)控制饮食及运动,FPG≥9 mmol/L,餐后 2 h血糖(2hPG)≥15 mmol/L,糖化血红蛋白(HbA1c)≥8.5%。排除标准:(1)1型糖尿病、糖尿病酮症酸中毒、严重肝肾疾病、心脑血管急性并发症、恶性肿瘤等严重的全身性疾病;(2)近3个月使用抗氧化药物。2组年龄、性别、BMI比较,差异均无统计学意义(P>0.05)。
1.2 方法
1.2.1 治疗方法 所有患者给予重组人胰岛素多点皮下注射强化治疗方案,给予3餐前大剂量及睡前基础胰岛素注射。重组人胰岛素(Novo Nordisk公司,诺和灵R及诺和灵N)起始用量为每天0.5~0.8 U/kg,以每天用量的40%左右作为睡前基础量,60%作为三餐前大剂量,根据进餐情况分配到三餐前。采用罗氏乐康全血糖仪(罗氏公司)监测空腹、三餐后2h及睡前血糖,监测部分患者凌晨3:00血糖。根据患者血糖监测结果调整胰岛素剂量,若FPG增高则调节基础量,若餐后血糖高则调节三餐前大剂量,直至血糖水平达到预期目标(FPG<7.0 mmol/L 和 2hPG<10.0 mmol/L)。2周后复查原基线指标。
1.2.2 检测指标 (1)测定受试者收缩压(SBP)、舒张压(DBP)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL⁃C)、餐后血糖(PPG)、FPG、HbA1c、空腹C肽(C⁃P)、空腹胰岛素(FINS)、IL⁃6,采用放射免疫法测定C⁃P,采用酶联免疫吸附试验测定IL⁃6(试剂盒:博士德生物公司),选用稳态模式评估评估基础B细胞功能指数(HOMA⁃B)和 HOMA⁃IR,其中 HOMA⁃IR=FINS×FPG/22.5[2]。(2)对照组禁食12 h后于次日清晨行口服葡萄糖耐量试验,同时测定 FPG、2hPG、HbA1c、FINS、C⁃P及IL⁃6水平等。
1.3 统计学处理 采用SPSS17.0软件进行统计分析,计量资料以表示,组间比较采用t检验;计数资料以率或构成比表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结 果
2.1 2组治疗前各指标比较 试验组HOMA⁃B及SBP、C⁃P水平与对照组比较,差异均无统计学意义(P>0.05);而试验组 DBP、TG、TC、LDL⁃C、HbA1c、PPG、FPG、FINS、IL⁃6 水平及 HOMA⁃IR 高于对照组,差异均有统计学意义(P<0.05)。见表 1。
2.2 试验组治疗前后各指标比较 试验组治疗后,SBP、DBP均较治疗前下降,差异均有统计学意义(P<0.05);TG、TC、LDL⁃C、FPG、PPG、IL⁃6 水平及 HOME⁃IR、HOMA⁃B均较治疗前下降,差异均有统计学意义(P<0.05);FINS、C⁃P、LDL⁃C 水平均较治疗前升高,差异均有统计学意义(P<0.05)。见表 2。
3 讨 论
3.1 糖尿病患者存在氧化应激,IL⁃6反映机体氧化应激状态 已有较多研究证实,IL⁃6是炎症因子,又是反映机体氧化应激状态的重要指标,而糖尿病患者IL⁃6水平明显增高[3⁃4]。提示 IL⁃6 水平升高与高血糖有关,机体慢性炎症与2型糖尿病患者慢性并发症发生、发展密切相关,高糖毒性也是糖尿病血管并发症的独立危险因素。控制血糖作为预防和治疗糖尿病并发症的主要手段之一,这一点也得到既往研究的支持[5]。持续高血糖可能通过增加机体氧化应激,诱导体内IL⁃6水平增高[6]。高血糖诱导IL⁃6水平升高的机制目前尚不清楚,推测患者若长期处于高血糖状态,则将诱导机体发生氧化应激反应,最终导致大血管及微血管不可逆损伤,继而导致机体重要脏器损害。患者损伤出现后,在后期即使给予治疗干预,使血糖达到理想水平,在高血糖时已经出现的不可逆的靶器官损害依旧会遗留下来,这也可能是早期血糖未能得到有效控制,为后期患者慢性并发症发生、发展的原因之一。本研究结果显示,新诊断 2 型糖尿病患者治疗前 DBP、TG、TC、IL⁃6水平均高于对照组,差异均有统计学意义(P<0.05)。与JACOB等[7]报道结果基本一致。提示在新诊断2型糖尿病患者中存在代谢异常状态。
3.2 胰岛素强化治疗能够改善糖代谢紊乱,降低IL⁃6,减轻氧化应激 新诊断2型糖尿病患者早期胰岛素强化治疗的报道较多。有研究认为,胰岛素早期治疗可有效缓解病情[8⁃9]。本研究发现,经过胰岛素强化干预治疗2周,患者FPG及PPG、IL⁃6水平均较治疗前明显下降,HOMA⁃IR较治疗前改善,差异均有统计学意义(P<0.05)。提示胰岛素强化治疗能够有效控制血糖,而且能够提高新诊断2型糖尿病患者β细胞敏感性,改善胰岛素抵抗。本研究中,患者治疗后TG、TC水平及HOMA⁃IR均低于治疗前,差异均有统计学意义(P<0.05)。提示胰岛素强化治疗不仅控制患者血糖水平,也能够改善血脂异常情况。
迟志波等[8]研究发现,对新诊断2型糖尿病患者早期给予胰岛素皮下输注(CSII)治疗,能快速解除患者高血糖毒性,可使血糖迅速达到正常水平,从而改善胰岛素抵抗,或有利于胰岛B细胞功能改善,该持续效应可长达1年。在糖尿病早期,强化干预可能对缓解糖尿病患者大血管病变发生和发展、减少糖尿病慢性并发症有重要临床意义[10⁃11]。
3.3 胰岛素强化治疗能够模拟胰岛素生理波动,更好地控制血糖 胰岛素多点注射强化治疗能够模拟胰岛B细胞分泌模式,较为精确地调整基础量和餐前大剂量,控制血糖,改善高血糖毒性,满足外周组织对葡萄糖的转化及利用。短期胰岛素强化治疗能够更好地控制糖尿病患者血糖水平,促进糖尿病患者胰岛功能的恢复[12],这在本实验中得到充分的证实。有研究就短期胰岛素泵强化治疗新诊断2型糖尿病患者发现,CSII可诱导出现血糖控制良好而无须口服降糖药物的“蜜月期”,并获得长期缓解胰岛素分泌功能的改善效果[13]。本研究结果进一步显示,胰岛素早期干预强化能够改善HOMA⁃IR,可能对修复胰岛功能具有重要作用。
综上所述,IL⁃6水平在新诊断2型糖尿病患者中升高,经过胰岛素强化治疗后患者除血糖、血脂水平改善外,IL⁃6水平也有所下降。若亚临床炎症导致的氧化应激确实在新诊断2型糖尿病中存在,经过强化血糖控制可能有助于改善氧化应激。对新诊断2型糖尿病患者,早期积极使用胰岛素治疗,在恢复和保持胰岛B细胞功能方面有独特效果。但本研究样本量较小,观察时间较短,其确切作用机制尚待进一步的大样本及远期随访观察研究。
