高血压患者血清同型半胱氨酸水平与肌酐、尿酸、甲状旁腺激素的关系
2018-11-29周建妹邓冰莹吴月静朱利月吴万振刘新文
周建妹,陈 进,邓冰莹,吴月静,朱利月,吴万振,刘新文
高血压合并血浆同型半胱氨酸(homocysteine,Hcy)水平升高(≥10μmol/L)患者占我国高血压人群的75%[1]。高血压与高Hcy有明显的协同作用,高血压合并高Hcy可显著增加血管、肾脏等靶器官的损害。已有研究发现Hcy水平与原发性高血压患者肌酐(creatinine,Cr)、尿酸(uric acid,UA)等肾功能指标相关[2]。但对高血压患者血清Hcy与甲状旁腺激素(parathyroid hormone,PTH)相关性的研究鲜有报道。本文拟对高血压患者的Hcy、Cr、UA、PTH等指标进行分析。
1 资料与方法
1.1 一般资料:选取2017年1月至2017年9月于我院门诊收治并确诊为高血压的患者189例,根据Hcy水平将高血压患者分为Hcy正常高血压组(Hcy<10μmol/L)68例和 Hcy升高高血压组(Hcy≥10μmol/L)121例。所有患者均符合卫生部2010年《中国高血压防治指南》中的高血压诊断标准[3]。排除标准:继发性高血压如原发性醛固酮增多症、嗜铬细胞瘤、肾性高血压等高血压患者;合并糖尿病、冠状动脉粥样硬化性心脏病、外周血管病、心瓣膜病、风湿性心脏病、急性心力衰竭、先天性心脏病等;急、慢性肾功能不全、肾病综合征、泌尿系感染等疾病;进行过甲状腺手术的患者。
1.2 实验室检查:患者空腹至少8h后,抽取早晨空腹静脉血,设备用美国贝克曼奥林帕斯生化仪5400,检测空腹血糖(FPG)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL_C)、低密度脂蛋白胆固醇(LDL_C)、Cr、UA、Hcy等生化指标;采用贝克曼公司生产的DXI800化学发光分析仪及其配套试剂检测血清PTH。
1.3 统计学处理:应用SPSS 23.0版统计软件进行数据分析,计量资料以(±s)表示,组间比较采用t检验,相关性采用Pearson相关分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组基本临床资料及实验室指标比较:Hcy升高高血压组(121例)与Hcy正常高血压组(68例)两组患者在年龄、性别构成、HbA1c、谷丙转氨酶(GPT)、TG、TC、HDL_C、LDL_C、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素(TSH)等水平的差异均无统计学意义(均P>0.05);Hcy升高高血压组患者Hcy、Cr、UA、PTH明显高于Hcy正常高血压组患者,差异有统计学意义(P<0.05),见表1。
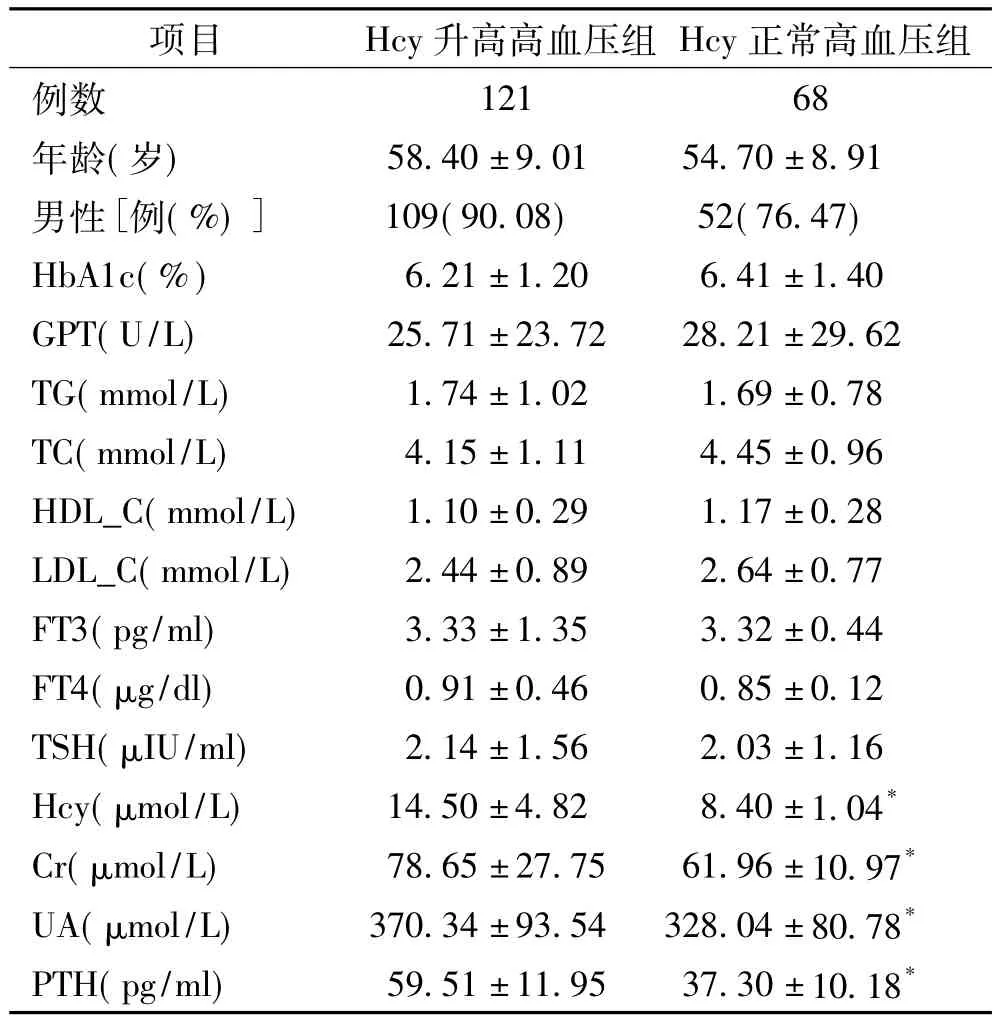
表1 两组患者基本临床资料及实验室指标比较
2.2 Hcy与Cr、UA、PTH之间相关性分析:对Hcy水平和Cr、UA水平进行了Pearson相关分析显示(r=0.09、P>0.05);提示Cr、UA与 Hcy水平之间无明显相关性,PTH与Hcy水平呈正相关、相关系数(r=0.46,P <0.05)。
3 讨论
高血压的发病率近年来仍逐渐升高,是目前诱发心血管疾病及肾脏疾病的重要原因,严重威胁人类健康。我国Hcy升高的高血压约占成年高血压患者的75%,这组人群可能是导致我国高血压并发症高发和持续发展的重要人群[1]。Sun等[4]研究发现,高同型半胱氨酸(HHcy)水平对动脉硬化性血管疾病的危险性呈线性增加。国外相关研究发现高血压人群中Hcy升高与冠心病等高血压并发症的发生风险呈明显的相关性[5]。伴有HHcy的高血压患者更易出现严重的心脑肾血管事件,与其相关的原因一直是国内外学者研究的热点。
大量的研究证明HHcy是动脉粥样硬化的独立危险因子[6]。Hcy导致动脉粥样硬化的主要机制可能有:Hcy通过生成过氧化氢及氧自由基,引起血管内皮功能紊乱及脂质过氧化,还可刺激血管平滑肌细胞增殖,从而导致动脉粥样硬化斑块的形成[7]。Hcy可能还通过上述机制影响肾脏血管内皮及肾小球基底膜细胞的功能,导致肾小球滤过率下降。另一方面,肾功能的损害也导致血浆同型半胱氨酸水平的升高,肾脏参与了血浆Hcy的滤过和代谢。高血压患者中高血压合并HHcy,两者共同损害肾小球毛细血管,较单纯高血压对肾脏的损害发生率高,本研究结果与之相符。
PTH是甲状旁腺主细胞分泌的多肽类激素,其主要功能是调节机体的钙磷平衡[8]。已有大量研究证实血PTH水平升高和高血压的发病及血压昼夜节律异常有关。Meteus_Hamdan等[9]在没有原发甲状旁腺疾病的老年重症住院患者中,发现高PTH水平可升高收缩压和舒张压,而此作用不依赖于25_(OH)_D3的水平。Luigi等[10]发现,在原发性甲状旁腺功能亢进患者高血压发病率81%,血压昼夜节律异常57%,而原发性高血压和健康受试者血压昼夜节律异常35%和15%。PTH影响血压的确切机制尚不明确,可能的机制包括以下几方面:(1)PTH对肾素分泌的直接效应,可能导致高血压的发病和血管对各种升压因子敏感性增加;PTH也可能直接刺激肾上腺醛固酮的合成。(2)原发性甲状旁腺功能亢进患者中去甲基肾上腺素水平升高,交感神经系统兴奋。(3)由PTH造成的血管内皮功能损伤导致的动脉僵硬度改变。(4)PTH还可影响心脏节律和心率变异性,进而影响血压和血压节律。
目前Hcy与PTH的相关性的研究较少,且研究主要集中在肾脏损害中。龙林会等[11]研究显示慢性肾功能衰竭患者中,血清PTH与Hcy相关。本研究结果发现,Hcy升高高血压组患者的血清PTH水平较单纯高血压组患者明显升高,差异有统计学意义(P<0.05)。对PTH作Pearson相关分析,血清Hcy水平与PTH呈正相关。本研究对象排除急慢性肾功能不全表现,即提示在未出现明显肾功能损害前,Hcy与PTH之间已经存在明显的相关性。在PTH的协同作用下,HHcy高血压患者可能更易出现肾脏、心脏等靶器官的早期损害。
总之,Hcy与PTH在高血压的病理变化中具有非常重要的作用,二者之间的交互作用及机理尚未完全明晰,在高血压的综合防治中应给予足够重视。同时有效降低血清Hcy和PTH水平可预防或延缓高血压的靶器官损害等,对高血压的长期防治具有重要意义。该研究的不足之处在于样本量少,有待于临床上大样本量研究进一步验证。
