胸腰椎骨质疏松骨折时间与PVP术后临床疗效相关性的研究
2018-11-28钟远鸣张翼升李智斐梁梓扬李嘉琅
钟远鸣,张翼升,李智斐△,梁梓扬,李嘉琅,陈 震
(1.广西中医药大学第一附属医院骨科,南宁 530023;2.广西中医药大学研究生院,南宁 530001)
随着社会的发展,老年化的到来,骨质疏松症(osteoporosis,OP)已成为人们密切关注的健康问题,严重地影响着老人们的生活质量[1],骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fractures,OVCF)是OP最常见的并发症,绝对长期卧床是传统保守治疗的重要手段。但是,卧床时间过长,加速了骨质疏松的程度,不仅影响治疗的效果,更是给椎体的再骨折提高了风险,并且严重影响着患者的生活质量。随着医疗水平的提高,微创技术的发展,经皮椎体成形术(percutaneous vertebroplasty,PVP)已成为治疗OVCF的有效微创技术,它具有可靠的止痛效果[2],良好的恢复椎体高度和纠正椎体的骨折畸形,提高脊柱的稳定性,疗效非常明显[3]。但是,PVP术后疗效不一,本课题组前期通过大量的临床研究表明,骨密度值和骨水泥弥散情况是影响PVP术后疗效和再骨折的重要因素[4-5],然而,骨折时间对PVP术后疗效的影响还存在很大争议,本研究通过临床观察发现胸腰椎骨质疏松骨折时间与PVP术后临床疗效具有负相关性,现报道如下。
1 资料与方法
1.1一般资料 选择2014年1月至2015年10月广西中医药大学第一附属医院就诊的胸腰椎单椎体OVCF并接受PVP手术的患者500例,其中胸椎214例,腰椎286例。纳入标准:(1)胸腰椎单椎体OVCF并且接受PVP手术治疗的患者;(2)术前、术后的影像学资料无丢失的患者;(3)随访时间大于或等于14个月。排除标准:(1)多节段胸腰椎OVCF且接受PVP手术治疗的患者;(2)胸腰椎结核、肿瘤接受PVP手术治疗的患者;(3)对骨水泥过敏的患者;(4)既往有生活自理障碍或要严重的心肺疾病等其他脏器损害不可耐受手术的患者。按病程将500例患者分为3组:急性组(<3周)257例,其中胸椎105例,腰椎152例;男92例,女165例;平均年龄(72.08±5.68)岁。亚急性组(3~6周)165例,其中胸椎73例,腰椎93例;男68例,女97例;平均年龄(71.33±7.39)岁。陈旧性组(>6周)78例,胸椎26例,腰椎52例;男27例,女52例,平均年龄(71.54±5.82)岁。3组患者性别、年龄等比较,差异无统计学意义(P>0.05)。
1.2方法
1.2.1手术方法 患者俯卧过伸位,C臂机透视定位并标记受累椎体椎弓根体表投影的位置,常规消毒铺巾,局部麻醉,在透视下将带芯穿刺针经双侧椎弓根穿刺至骨折椎体后1/3处,抽出针芯,置入导针,拔出穿刺针,沿导针按序置入空工作套管,将工作套管至骨折椎体距前缘1 cm处时将内芯拔出,保留工作套管,调试好适量骨水泥,并将骨水泥装入骨水泥助推器中,待骨水泥拉丝期时在透视下注入骨折椎体中,待骨水泥完全凝固后,拔出工作套管。
1.2.2观察指标 (1)统一记录患者的基本资料,即年龄、性别、骨密度;术中记录骨水泥注射量、骨水泥渗漏。(2)术前、术后3 d及末期随访采用视觉模拟评分(VAS)、日本骨科协会腰痛评分(JOA),以及压缩椎体高度比(压缩椎体前缘与椎体后缘高度之比,BH/AH,图1A)和Cobb角变化(受压椎体上缘和下缘做平行线的垂线所呈角的改变,CH与DH的垂线形成的夹角,图1B)。(3)骨水泥弥散情况,术后CT矢状位显示骨水泥弥散未达到骨折线所在区域,或骨水泥弥散已达到骨折线所在区域,但CT冠状面上示骨水泥弥散未达到骨折所在区域1/2表示骨水泥弥散不佳(图1C、D),若术后CT矢状位显示骨水泥弥散已达到骨折线所在区域,同时CT冠状面上显示骨水泥弥散已达到骨折所在区域1/2表示弥散度良好(图1E、F)。并记录末期随访椎体再次骨折情况。

A:伤椎高度比;B:箭头所指为局部Cobb角;C、D:骨水泥弥散不佳;E、F:骨水泥弥散良好

2 结 果
2.13组患者骨密度值及术中骨水泥注射量比较 3组患者均顺利完成手术治疗,其中有37例患者出现骨水泥的渗漏,但均无明显的症状、体征,对预后不产生影响,术后均无感染、肺栓塞、静脉血栓、褥疮的并发症。随访时间14~26个月,平均(21.54±3.64)个月。3组患者骨密度值、骨水泥注射量比较,差异无统计学意义(P>0.05),见表1。
2.23组患者VAS及JOA比较 术前3组患者术前VAS及JOA比较,差异无统计学意义(P>0.05)。与术前比较,3组患者VAS及JOA术后3 d、末期随访时均明显改善(P<0.05);且急性组患者术后3 d、末期随时VAS及JOA改善优于陈旧组(P<0.05),急性组与亚急性组比较差异无统计学意义(P>0.05),见表2。
2.33组患者伤椎椎体高度比及Cobb角比较 术前3组患者伤椎椎体高度比及Cobb角比较,差异无统计学意义(P>0.05)。与术前比较,3组患者伤椎椎体高度比及Cobb角均明显改善(P<0.05);术后3 d两指标3组患者间比较,差异无统计学意义(P>0.05);末期随访时,急性组与陈旧性组比较差异有统计学意义(P<0.05),急性组与亚急性组比较差异无统计学意义(P>0.05);陈旧性组Cobb角末期随访与术后3 d比较,差异有统计学意义(P<0.05),见表3。

表1 3组患者骨密度及术中骨水泥注射量比较

表2 3组患者VAS与JOA比较
a:P<0.05,与术前比较;b:P<0.05,与陈旧性组比较

表3 3组患者伤椎椎体高度比局部Cobb角比较
a:P<0.05,与术前比较;b:P<0.05,与陈旧性组比较;c:P<0.05,与同组术后3 d比较
2.43组患者骨水泥渗漏、弥散及再骨折发生比较 3组患者间骨水泥渗漏比较,差异无统计学意义(P>0.05);3组患者间骨水泥弥散情况比较,差异有统计学意义(P<0.05),亚急性组与急性组比较差异无统计学意义(P>0.05),陈旧性组与急性组比较差异有统计学意义(P<0.05);3组患者间再骨折发生比较差异有统计学意义(P<0.05),陈旧性组与急性组、亚急性组比较差异有统计意义(P<0.05),见表4。

表4 3组患者弥散度、骨水泥渗漏及再发骨折比较[n(%)]
a:P<0.05,与陈旧性组比较
2.5再发骨折相关临床特征分布 将是否再发骨折病例单独分析显示,两组患者间年龄、骨密度值和骨水泥弥散度比较,差异有统计学意义(P<0.05);性别、术中骨水泥注射量和骨水泥渗漏比较,差异无统计学意义(P>0.05),见表5。
2.6典型病例 OVCF患者行PVP治疗前后影像学检查,见图2。

表5 再发骨折病例单独分析
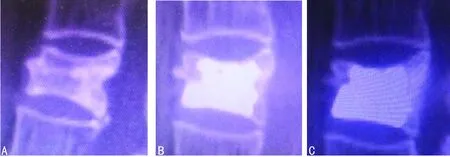
A:术前;B:术后3 d;C:末期随访
3 讨 论
近年来,OVCF已成为脊柱疾病中的常见病、多发病之一,成为降低老人生活质量的重要因素。在传统的开放手术中,常常选择前路或后路植骨内固定术,但是有学者研究表示,这种传统的开放手术会因骨质疏松的严重程度和较差的身体状况而受到限制[6]。随着微创技术的不断发展,PVP技术已成为治疗OVCF重要的微创方法和手段。临床上发现,患者就诊时间不一,术后临床疗效也不尽相同,目前对于手术时间的选择仍存在诸多争议。有研究表明,骨折后行PVP治疗的时间与术后疼痛、并发症无明确的关联性[7];然而,本研究发现,骨折时间与术后疼痛、骨水泥分布和再骨折均有相关性,与徐治平等[8]学者的研究结论还一致,此结论还有待研究和探讨。
包拥政等[9]学者应用KLAZEN等[10]的方法将36例患者分为急性、亚急性和陈旧性进行统计后发现,随骨折时间的延长骨水泥的弥散率逐渐降低,且两两比较差异均有统计学意义(P<0.05)。本研究通过500例患者的临床观察发现,陈旧性骨折PVP术后骨水泥弥散度不佳患者明显高于急性骨折(P<0.05),这可能与各个骨折时间段的椎体内特征和骨水泥的特性有关。骨折急性期时,骨折断端或骨折腔出血和水肿,此阶段无机化组织和肉芽组织的形成,骨水泥能够得到良好的弥散。亚急性期时,血肿开始机化,出现肉芽组织,少量钙盐沉积,此时骨水泥充盈遇到较大的阻力。陈旧性时期,大量钙盐的沉积,肉芽组织的生长,甚至少量断端骨小梁连接,此时骨水泥的充盈受到严重阻碍,因此出现骨水泥弥散不佳和团状骨水泥的情况。同时,椎体内压力的改变也是重要的因素,随着骨折时间的延长,机体会趋向于保持在最稳定状态,而这种最稳定状态下,伤椎内压力也最高,对于骨水泥的流动具有一定的阻碍。在骨水泥特性方面,N′DIAYE等[11]通过实验得出骨水泥是一种吸水性物质,并且吸水后体积会产生一定的膨胀,更好地充盈骨折区域,而骨折急性期由于骨折断端的水肿和血肿,所含水量明显要高于陈旧性时期,有助于骨水泥的弥散。同时骨水泥为黏性物质,其流动性质有一定的整体性和连带性,当一侧受阻力较大时,势必会影响整个骨水泥的弥散情况。
本研究结果表明,陈旧性组再发骨折所占比例要比急性组和亚急性组高(P<0.05),表明随着骨折时间的延长,椎体再发骨折的发生率不断提高,且椎体再发骨折与骨折时间具有相关性,本研究将49例再骨折患者单独分析时发现,年龄和骨密度值是椎体再发骨折的重要因素,与LIN等[12]研究结果相似。同时,本研究还发现,骨水泥弥散情况与再发骨折明显相关(P<0.05)。由于骨水泥弥散不佳,椎体的稳定性得不到良好的恢复,应力作用不平衡。KWONG等[13]通过实验得出,骨水泥在聚合的时候会产生收缩,对PVP 术后产生不良的影响,骨水泥的收缩,使骨与骨水泥假体之间产生裂缝,这种无菌性裂缝松动对伤椎术后的稳定性有一定的影响。KINZL等[14]通过微有限元模型研究发现,骨水泥收缩产生的裂缝对椎体的应力作用改变,裂缝区应力减小,而其他部位则应力增大,从而影响术后伤椎整体的刚性。因此,本研究认为,这种不平衡的应力作用是术后疼痛和再骨折一个重要因素。而MOVRIN等[15]学者则认为即使不行PVP治疗,由于骨质疏松的发展,邻近节段骨折一样会发生,但这种观点未得到强有力的证实,还需后续进一步临床观察。
一直以来,OVCF的致痛机制饱受争议,有学者认为,其致痛机制主要是椎体内骨小梁微骨折刺激神经末梢和椎体失稳后导致的胸腰背部筋膜损伤[16]。本研究认为,其疼痛机制与椎体内水肿与局部炎症密切相关,通过观察,骨折急性期疼痛更加明显,且MRI成像显示出明显的水肿信号。本研究通过对500例患者的观察发现,PVP术后患者止痛效果不一,虽然PVP术后止痛机制尚不明确,目前普遍认为其致痛机制可分为3点[17]:(1)骨水泥对椎体的内固定、椎体的重建和应力学的恢复;(2)骨水泥聚合时产生的热量对疼痛感应器的破坏;(3)骨水泥毒性作用导致神经末梢坏死。本研究发现,OVCF的时间与PVP术后疼痛及功能存在差异,这可能是骨水泥弥散情况、椎体恢复高度、胸腰背部筋脉损伤的程度等多种因素综合产生的结果。
本研究500例患者中,有37例患者术中出现骨水泥渗漏,3组患者间比较,差异无统计学意义(P>0.05),表明骨水泥渗漏与骨折时间无明显的相关性。本研究骨水泥渗漏率低于HULME等[18]所得出的9%。其中周围渗漏33例,椎管内渗漏4例,术中立即停止注射,术后未发现明显症状和体征。本研究认为,降低骨水泥的渗漏率须遵守以下原则:(1)准确把握穿刺位置,如椎体后缘破裂者穿刺针应该尽量靠前,下终板破裂者穿刺针应该靠上,反之亦然;(2)严格把握骨水泥注射时机,应在骨水泥“拉丝期”晚期进行注射,此时骨水泥流动性较低,黏性较高,不易渗漏;(3)严格控制骨水泥注射量,不要一味地追求恢复椎体的高度,过量注射骨水泥导致骨水泥渗漏,应在保证骨水泥不渗漏的情况下,尽量恢复椎体的高度,达到最佳的骨水泥弥散。
综上所述,OVCF的骨折时间与PVP术后疗效密切相关,良好的骨水泥弥散是术后疗效的关键,OVCF患者应尽早行PVP手术治疗,选择合理的手术方式,严格把握骨水泥的弥散,从而提高疗效。
