不同浓度PEAC对第一产程分娩爆发痛的镇痛作用
2018-11-28李刚,马涛,贺晶
李 刚,马 涛,贺 晶
药物分娩镇痛包括局部阻滞及全身镇痛两种,全身镇痛要达到满意的镇痛效果,需使用大量阿片类镇痛药物,会引起产妇恶心、呕吐及嗜睡,对胎儿产生呼吸抑制[1]。硬膜外麻醉是最常使用的一种方式,罗哌卡因是最常使用的硬膜外分娩镇痛药物,其心脏、中枢神经系统毒性较低,脂溶性较低,半衰期较短,对子宫胎盘血流无明显影响,不影响新生儿呼吸,常用于第一产程分娩镇痛[2]。舒芬太尼为阿片类药物,具有半衰期短、维持时间久、镇痛作用强、安全性高等特点。产妇分娩时,第一产程疼痛时间长,且随着产程进展,胎头持续下降,子宫收缩不断增强,原有低浓度的镇痛药物输注不能有效抑制宫缩痛,使得产妇出现爆发痛(VAS≥4分)[3]。有研究发现,第一产程出现爆发痛的发生率约为90%,以往使用的舒芬太尼+低浓度罗哌卡因不能有效抑制爆发痛,显著降低了镇痛效果[4]。临床推荐硬膜外镇痛的舒芬太尼剂量为0.4 μg/ml[5],但罗哌卡因的剂量尚无统一认识。本研究探讨了不同剂量罗哌卡因联合舒芬太尼硬膜外给药(PEAC)对第一产程中分娩爆发痛的镇痛作用,以为临床合理用药提供参考。
1 资料与方法
1.1 病例资料 选择2015年1月~2017年12月医院收治的75例产妇行硬膜外镇痛分娩,且第一产程中出现爆发痛(VAS≥4分)的初产妇,均为头位妊娠、足月单胎、宫颈扩张1~3 cm,ASA分级为Ⅰ~Ⅱ级。排除精神疾病、近期使用镇痛药物、有椎管内麻醉禁忌证,妊娠期合并症、怀疑头盆不称者。根据入院顺序编号,采用随机数字法分为A、B、C 3组各25例。所有患者对本研究知情同意,并签署同意书,且得到医院伦理委员会批准。3组年龄、体重、身高、孕周、给予分娩镇痛时的宫口开大小比较均无显著差异(P> 0.05)。
1.2 镇痛方法 所有产妇入室后,持续输注复方乳酸钠注射液,在宫口开至1~3 cm时,取L3-4或L2-3间隙行硬膜外穿刺,在硬膜外置管3~4 cm,给予3 ml 1.5%利多卡因,10 ml负荷剂量的0.125%罗哌卡因+0.4 μg/ml舒芬太尼。用酒精涂擦法测试产妇的温觉消失平面,待产妇温觉平面至T10,VAS<分后,连接镇痛泵及硬膜外导管,镇痛泵内装有A、B、C 3种不同浓度罗哌卡因复合0.4 μg/ml舒芬太尼的药液 100 ml,A组罗哌卡因浓度为 0.075%,B组为0.1%,C组为0.125%。设置背景剂量为8 ml/h,当产妇出现爆发痛时,给予硬膜外追加剂量5 ml;如追加药物20 min后,产妇的疼痛VAS评分仍≥4分,继续追加相同剂量。所有产妇宫口开全(第一产程结束)时停药,胎儿娩出后继续给药,直至裂伤或会阴侧切缝合完毕。
1.3 观察指标 (1)分别在硬膜外镇痛前(T0)、给予试验药液后 30 min(T1)、1 h(T2)、2 h(T3)、3 h(T4)、4 h(T5)、5 h(T6)、分娩时(T7)、分娩后 1 h(T8),对产妇疼痛程度进行VAS评分;(2)对产妇爆发痛时、追加药物20 min后疼痛程度进行VAS评分,记录爆发痛时药物追加次数、产程时间及镇痛时间;(3)统计产妇镇痛期间 (自实施硬膜外分娩镇痛开始至第一产程结束停药)低血压、恶心、呕吐等不良反应;(4)统计3组新生儿出生体重以及出生后1和5 min的Apgar评分。
1.4 统计学方法 应用SPSS19.0统计软件分析数据,计数资料以例和百分率表示,采用χ2检验;计量资料以±s表示,组间比较采用方差分析,P<0.05为差异有统计学意义。
2 结果
2.1 3组各时间点的VAS评分比较 与T0点对比,3组 T1~T8点时的 VAS评分均显著下降(P<0.05);T1~T4及 T8点时,3 组的 VAS 评分无显著差异(P> 0.05);T5~T7时,B、C 组的 VAS 评分均明显低于A组(P<0.05)。见表1。

表13 组各时间点的VAS评分比较(n=25)
2.2 3组分娩指标比较 3组爆发痛时VAS评分、第一、二、三产程时间、分娩镇痛时间比较无显著差异(P>0.05);A组追加次数、追加药物后20 min时VAS评分明显高于B、C组(P<0.05)。见表2。
2.3 3组不良反应及新生儿出生体重和Apgar评分比较 3组新生儿出生体重及出生1、5 min的Apgara评分无显著差异(P>0.05),C组不良反应发生率明显高于 A、B组(P<0.05)。

表23 组分娩指标比较(n=25)
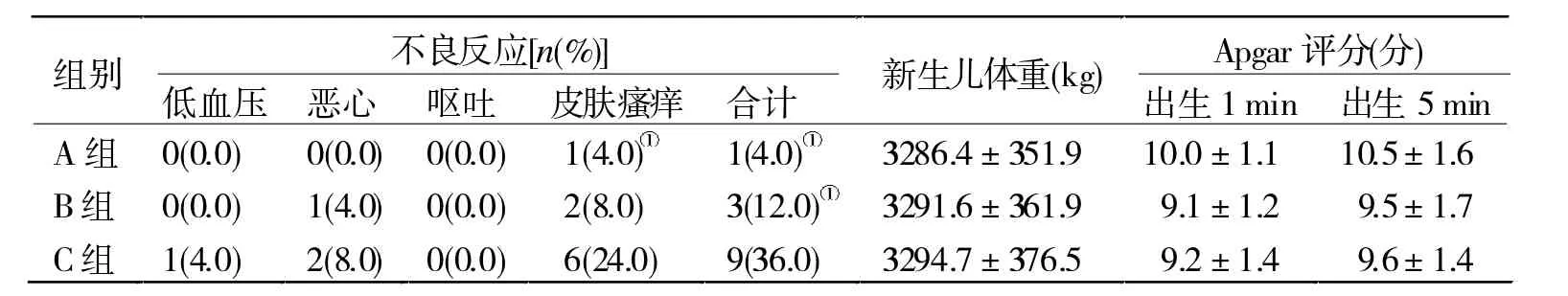
表33 组不良反应及新生儿体重和Apgar评分比较(n=25)
3 讨论
硬膜外分娩镇痛中,穿刺成功后,初始镇痛效果较好,随着宫缩增强、胎头下降、宫口扩张及待产时间延长,分娩过程中会出现爆发痛,需要给予镇痛药物来抑制爆发痛,减轻产妇疼痛,防止胎儿缺氧等情况发生[6]。临床中关于舒芬太尼复合罗哌卡因用于分娩镇痛研究较多,但对罗哌卡因用药浓度研究较少[7]。有研究表明,椎管内舒芬太尼用量控制在0.5 μg/ml以内时,对产妇及新生儿无影响[8]。国内有研究发现,硬膜外分娩镇痛时,罗哌卡因的安全应用浓度在0.075%~0.2%[9],因此,笔者选择了0.075%~0.125%罗哌卡因联合0.4 μg/ml舒芬太尼用于抑制第一产程分娩爆发痛,分析不同剂量罗哌卡因对第一产程中分娩爆发痛的镇痛作用。
本研究结果 (表1)表明,与T0点对比,3组T1~T8点时的 VAS 评分均显著下降;T1~T4及 T8点时,3 组的 VAS 评分无显著差异;T5~T7时,B、C 组的VAS评分均明显低于A组。表明0.075%罗哌卡因在镇痛后4 h、5 h及分娩时无法达到满意的镇痛效果,在镇痛后5 h及分娩时VAS仅降至4分,为中等疼痛,而0.1%及0.125%的罗哌卡因在第一产程中镇痛效果满意,VAS评分低,属于轻度疼痛,与罗哌卡因用量增加,提高了镇痛作用有关。
本研究结果(表2)表明,3组爆发痛时VAS评分、第一、二、三产程时间、分娩镇痛时间无显著差异;A组追加次数、追加药物后20 min时VAS评分明显高于B、C组。表明0.1%及0.125%罗哌卡因抑制爆发痛的效果较0.075%罗哌卡因好。
本研究结果显示,3组的新生儿体重、Apgar评分无显著差异,C组不良反应总发生率明显高于A、B组(表3)。表明3种剂量的罗哌卡因对新生儿安全,而随着罗哌卡因浓度的增加,0.125%罗哌卡因会增加产妇不良反应发生率。
综上所述,PEAC能抑制产妇第一产程的爆发痛且安全有效,其中0.1%的罗哌卡因联合舒芬太尼的效果优于0.075%和0.125%,不仅镇痛效果好,且不良反应少。
