羧甲司坦片对BA患儿症状和气道功能及痰液性质的影响
2018-11-28张玲丽
张玲丽
支气管哮喘(BA)系慢性气道炎症性疾病,流行病学调查结果显示,儿童为高发人群。该病常伴有明显气道反应性增高,阻塞气流,继而出现咳嗽、喘息、气促、胸闷等临床症状[1-2]。据统计,我国5%患儿因BA急性发作导致骤然窒息猝死,死亡率居全球首位,其中痰液堵塞气道最为常见,不仅是加重患儿咳嗽症状、影响气道功能的重要原因,也是BA窒息猝死的独立危险因素[3-4]。因此,在BA的临床治疗上,除常规抗感染、糖皮质激素(GC)、扩张支气管等治疗外,改善痰液成分,避免痰液堵塞气道尤为重要。羧甲司坦片作临床常用粘痰调节剂,其作用机制已相对明确,但对于BA患儿症状、气道功能及痰液性质的研究报道较少。鉴于此,本课题进行了下述研究,以供临床用药参考。
1 资料与方法
1.1 病例资料 选择2017年1月~2018年1月收治的90例BA患儿为研究对象。纳入标准:(1)年龄<14岁;(2)符合《儿童BA诊断与防治指南(2016年版)》诊断标准[5];(3)患儿家属知情,自愿签署同意书。排除标准:(1)心肝肾功能障碍;(2)先天畸形及恶性肿瘤;(3)合并其他呼吸道疾病及感染性疾病;(4)入组前1个月内曾接受其他治疗;(5)治疗依从性较差。在患儿入组时,采用抽签法随机分为α组与β组,各45例。α组中,男20例,女25例;年龄3~12(6.58±2.41)岁;病程 1~4(2.09±1.02)年。β 组中,男 22 例,女 23 例;年龄 2~13(6.71±2.70)岁;病程 1~4(2.13±1.08)年。 两组性别、年龄、病程等比较无统计学差异(P>0.05),具有可比性,本研究得到医院伦理委员会批准。
1.2 治疗方法 β组参照《儿童BA诊断与防治指南(2016 年版)》[5],给予抗感染、糖皮质激素(GC),支气管扩张剂等常规治疗。α组在常规治疗的基础上,口服羧甲司坦片(长春天诚药业有限公司,国药准字 H22023371,0.25 g/片),2 片/次,3 次/d。 两组均持续治疗3个月。
1.3 检测指标 分别在治疗前及治疗后,检测患者下列指标:(1)使用Autospiropal型肺功能仪(日本MINATO公司)检测肺功能指标[一秒用力呼吸容积(FEV1)、 一秒用力呼吸容积/用力肺活量(FEV1/FVC)、PEF]及气道功能指标[PFV、呼出 75%潮气量时的呼气流速/潮气呼气峰流速(25/PF)、潮气量(VT)及潮气呼气中期流速/潮气吸气中期流速(ME/MI)]。(2)采用酶联免疫吸附试验法(ELISA)测定血清IL-6、IL-10 及肿瘤坏死因子 -α(TNF-α)水平。 (3)收集患者治疗前后24 h痰液,天平称重;称重后使用滤纸吸干痰液中的水分,再测重量,二者之比即为干/湿重比值;使用椎板式黏度剂测定痰液黏度(高切变率100S-1),连续检测3次,取平均值;使用ELISA法检测痰液中中性粒细胞弹性蛋白酶(NE)及气道黏液中黏蛋白(MUC5AC)含量,试剂盒购于上海麦莎生物科技公司。
1.4 临床疗效评价标准 临床控制:哮喘症状消失,最大呼气流量(PEF)增加>35%;显效:哮喘症状显著减轻,24%<PEF增加≤35%;有效:哮喘症状减轻,14%<PEF增加≤24%;无效:哮喘症状未得到减轻或症状加重,PEF增加≤14%。总有效=临床控制+显效+好转。
1.5 统计学方法 应用SPSS19.0统计软件分析,计数资料以例和百分率表示,行χ2检验;计量资料以±s表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效比较 α组治疗总有效率显著高于β 组(P< 0.05,表 1)。

表1 两组临床疗效比较(例)
2.2 肺功能指标比较 治疗前,两组肺功能指标比较无显著差异(P>0.05);治疗后,两组肺功能指标均显著改善,且α组改善幅度大于β组(P<0.05,表 2)。

表2 两组治疗前后肺功能指标比较(n=45)
2.3 气道功能指标比较 治疗前,两组气道功能指标比较无显著差异(P>0.05);治疗后,两组气道功能指标均显著改善,且α组改善幅度大于β组(P< 0.05,表 3)。

表3 两组治疗前后气道功能比较(n=45)
2.4 气道炎性因子水平比较 治疗前,两组气道炎性因子水平无显著差异(P>0.05);治疗后,两组IL-6和TNF-α水平均降低,而IL-10水平均升高,且α组变化幅度大于β组(P<0.05,表4)。
2.5 痰液相关指标比较 治疗前,两组痰液相关指标比较无显著差异(P>0.05);治疗后α组痰液相关指标均显著改善,且α组改善幅度高于β组(P< 0.05,表 5)。
3 讨论
儿童BA发病原因及机制较复杂,尚不完全明确,多认为与环境、遗传和免疫功能等相关[6],且其病情易反复,可导致肺功能进行性减退及呼吸功能降低,威胁患儿生长发育,加重家庭及社会负担,现已经成为WHO重点防治的疾病之一[7]。研究发现,由于儿童气道管径细小狭窄,弹性组织较少,呼吸阻力显著大于成人。患儿呼吸道感染,痰液增多、黏稠及咳痰不畅,极易造成支气管黏膜充血、水肿、炎性细胞浸润,增加气道反应性及分泌物,阻塞气道,甚至因突然窒息死亡[8]。临床治疗以抗感染、抗炎、支气管扩张等为主,同时应配合适当祛痰、吸痰、稀释痰液、降低痰液黏稠度,减轻气道损伤,以维持呼吸道通畅。
周阿旺等[9]指出,BA病情与气道炎症密切相关。IL-6属细胞炎症因子,可促进免疫反应细胞增值分化,抑制细胞凋亡,加重炎症反应。TNF-α同属细胞炎症因子,可加速炎症细胞聚集,加重气道炎症。IL-10属抗炎性细胞因子,可调节细胞生长分化,参与炎性反应和免疫反应。正常人呼吸道上皮细胞上覆盖一层由黏蛋白(MUC)及水、电解质组成的黏液,可黏附气道粉尘、病原体微生物等异物,并利用纤毛摆动作用清除,保护呼吸道生理功能。张沄等[10]研究指出,过度分泌的大量黏液滞留积累于气道内,可加重气道狭窄,阻碍气流通畅,并导致气道内病原菌微生物滋生,加重气道炎症及哮喘症状。MUC5AC是反映气道黏液分泌强度的重要黏蛋白。本研究结果显示,α组不仅治疗总有效率显著高于β组,而且治疗后肺功能、气道功能指标改善情况亦显著优于β组,提示联合羧甲司坦片治疗可显著缓解患儿咳嗽症状,改善肺功能及气道功能,疗效确切。同时,α组治疗后IL-6、TNF-α水平显著低于β组,IL-10水平显著高于β组,提示联合羧甲司坦片治疗还可显著改善气道炎性反应;α组治疗后痰量、干/湿重比值、黏度、NE、MUC5AC指标均显著低于β组,提示联合羧甲司坦片可显著改善患儿痰液性状,促进病情好转。究其原因,羧甲司坦片具有祛痰止咳之效,主要在细胞水平作用于支气管腺体分泌,利用羧甲基药物结构与黏蛋白二硫键互换作用,增加低黏度唾液黏蛋白分泌,同时抑制高黏度岩藻黏蛋白分泌,从而起到降低痰液黏滞度,使其易于咳出。同时,羧甲司坦片还具有价格低廉、药物副作用小,可长期服用的优势,或可作为基层医院首选药物。

表4 两组治疗前后气道炎性因子水平比较(n=45,pg/mI)
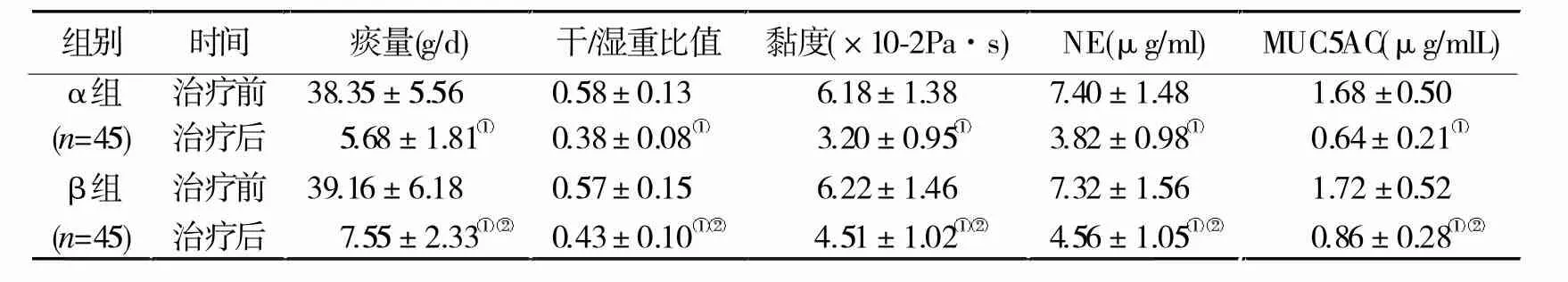
表5 痰液相关指标比较(n=45)
综上所述,羧甲司坦片治疗BA患儿,可显著缓解咳嗽症状,改善肺功能及气道功能,抑制气道炎性反应,降低痰液黏度,值得临床推广。
