不同手术时机对胸腰段椎体骨折疗效的影响
2018-11-07李玉伟王海蛟崔巍周鹏李程效伟
李玉伟,王海蛟,崔巍,周鹏,李程,效伟
[漯河医学高等专科学校第一附属医院(漯河市中心医院),河南 漯河 462000]
随着交通工具的增多,各种外伤导致的脊柱骨折日益增多。脊柱的胸腰段(T11~L2)处于相对固定的后凸与活动的前凸转换区域,此处最易发生椎体骨折造成脊髓神经损伤[1-2]。对伴不完全性脊髓损伤的胸腰椎骨折患者进行手术矫形、减压手术治疗是公认的最佳治疗方法,但对胸腰段椎体骨折伴不完全性脊髓损伤何时采用手术治疗,具体时限仍有争议[2-3]。为探讨不同时机对胸腰段椎体骨折伴不完全性脊髓损伤患者疗效的影响,回顾性分析5年来该院手术治疗的创伤性胸腰段椎体骨折伴脊髓不完全损伤患者的资料。本研究的目的:①探讨不同手术时机对胸腰段椎体骨折伴不完全性脊髓损伤疗效的影响;②探讨不同手术时机对胸腰段椎体骨折矫形效果的影响;③总结保留后方韧带复合体治疗胸腰椎骨折的手术经验及远期疗效。
1 资料与方法
1.1 一般资料
选取2010年1月-2015年1月该院收治的79例患者。按手术距离受伤的时间将其分为两组:伤后72 h内手术者为A组:≥72 h手术者为B组。A组40例。男性22例,女性18例;年龄21~62岁,平均(41.2±13.8)岁;其中T113例,T1210例,L115 例,L212例,均为单节段的新鲜骨折;致伤原因:高处坠落伤19例,车祸伤12例,重物砸伤9例;椎体高度压缩平均为(42.3±10.7)%。B组39例。男性21例,女性18例;年龄20~69岁,平均(43.8±14.5)岁;其中T112例,T129例,L116例,L212例,均为单节段的新鲜骨折;致伤原因:高处坠落伤24例,车祸伤9例,重物砸伤6例;椎体高度压缩平均为(40.3±11.8)%。纳入标准:①胸11-腰2椎体骨折,且为单节段椎体骨折;②AO分型为A3型,椎体后壁骨折片向后突入椎管,椎管侵占≥40%;③合并脊髓神经损伤,且为不完全性脊髓损伤,美国脊髓损伤协会(American spinal injury association, ASIA)[3]分级为B~D级;④椎体前缘高度丢失≥40%;⑤由同一手术组医生完成手术治疗;⑥有完整的病历、术前和术后X射线片资料;⑦患者对治疗知情同意,且能够随访到1年以上。排除标准:①合并完全性脊髓损伤;②合并脊柱后方韧带复合体(posterior ligamentous complex, PLC)损伤断裂;③合并其他部位的损伤;④既往存在神经系统疾病;⑤存在脊椎感染、肿瘤及代谢性骨病等骨质损害的疾病;⑥失去随访。两组性别、年龄、骨折节段、感觉评分及运动评分比较,差异无统计学意义(P>0.05)。具有可比性。见表1。

表1 两组一般资料比较
1.2 手术方法
两组均由同一组手术医生完成。全身麻醉、腹部悬空的俯卧位,脊柱骨折的部位放置在可折叠手术床的折叠线处。后正中入路,剥离椎旁肌,显露出伤椎上下椎体的上关节突下缘,采用关节突结合横突定位法置入椎弓根螺钉,折叠手术床使脊柱处于过伸状态,在过伸体位下安装连接杆复位,利用扇形原理恢复伤椎椎体的高度、使骨折块复位,透视确认恢复椎体高度后,行术中透视及3D扫描检查,了解伤椎椎体后缘骨折块复位情况,如骨折块已经复位,无需行椎管减压。A组25例、B组6例通过复位,术中透视及3D扫描检查论证骨折块基本复位(侵占椎管≤10%),未再行椎管内减压。如术中CT显示仍存在骨折块占据椎管压迫硬脊膜(A组15例、B组33例),根据术中透视及3D扫描检查信息,对突入椎管内骨折块的位置和大小定位,据此于相应椎板、椎间黄韧带的位置行单侧椎板开窗减压。冲洗伤口,放置负压引流,关闭切口。术后12~18个月取出内固定。见图1、2。

图1 A组,女,51岁。腰2椎体骨折并脊髓不完全损伤,伤后13 h行腰椎后路椎弓根内固定术
1.3 评价指标
1.3.1 临床疗效评价标准 采用ASIA评分标准[3]对神经功能进行评定,比较两组手术前后的运动功能评分及感觉功能评分。
1.3.2 复位效果评价标准 伤椎前缘高度压缩比[4]:在脊柱标准侧位片上测量术前、末次随访时的伤椎前缘高度,拟定伤椎正常前缘高度为上下椎体前缘高度之和除以2,将伤椎前缘高度测量值除以拟定的正常高度值后乘以100%,得出伤椎前缘高度压缩比。伤椎局部Cobb角[5]:利用Cobb法测量相邻椎体间的成角,即分别于伤椎上位椎体的上终板和伤椎下位椎下终板画切线,切线垂线的交角为伤椎局部Cobb角。
1.4 统计学方法
数据分析采用SPSS 16.0统计软件,计量资料以均数±标准差(±s)表示,比较采用t检验,计数资料以构成比(%)表示,比较采用χ2检验,等级资料以频数表示,比较行秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组术前与术后ASIA分级比较

图2 B组,男性,50岁。腰2椎体骨折并脊髓不完全损伤,伤后9 d行腰1~2左侧椎板开窗减压、椎弓根内固定术
入选的所有患者均获得随访,时间24~47个月,平均(31.3±9.8)个月。两组均无术后感染、继发性脊髓神经损伤、内固定松动的发生。A组15例进行椎管内减压(37.5%),B组33例进行椎管内减压(84.6%),两组比较,差异有统计学意义(P<0.05);两组术前ASIA分级比较差异无统计学意义(P>0.05);两组术后ASIA分级比较,差异有统计学意义(P<0.05)。见表 2。
2.2 两组感觉和运动评分比较
两组术前感觉和运动评分比较差异无统计学意义(P>0.05)。两组术后均有不同程度的恢复,两组术后比较,差异有统计学意义(P<0.05);A组感觉和运动评分高于B组。两组伤椎前缘高度压缩比,两组术前比较,差异无统计学意义(P>0.05)。术后A组由术前的(42.3±10.7)%增加到(96.9±3.8)%,其中26例达到100%的恢复,B组由术前的(40.3±11.8)%增加到(81.6±7.6)%,两组术后比较,差异有统计学意义(P<0.05),A组椎体高度的恢复高于B组。伤椎Cobb角两组术前比较,差异无统计学意义(P>0.05);两组术后比较,差异有统计学意义(P<0.05)。A组矫形效果优于B组。见表3、4。

表2 两组术前及术后ASIA分级比较 例
表3 两组感觉和运动评分的比较 (±s)
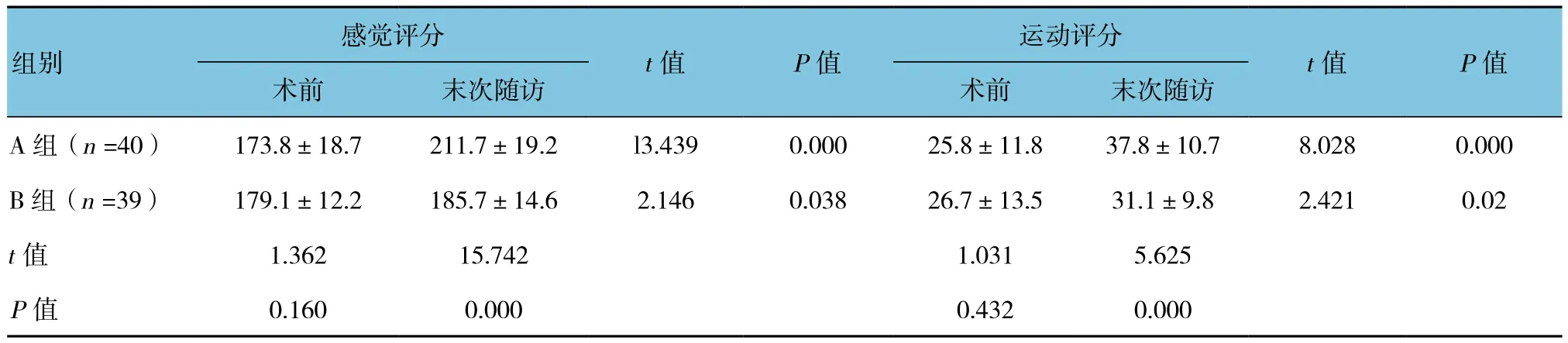
表3 两组感觉和运动评分的比较 (±s)
感觉评分运动评分t值 P值术前 末次随访 术前 末次随访A组(n =40) 173.8±18.7 211.7±19.2 l3.439 0.000 25.8±11.8 37.8±10.7 8.028 0.000 B 组(n =39) 179.1±12.2 185.7±14.6 2.146 0.038 26.7±13.5 31.1±9.8 2.421 0.02 t值 1.362 15.742 1.031 5.625 P值 0.160 0.000 0.432 0.000组别t值 P值
表4 两组伤椎前缘高度压缩比、伤椎局部Cobb角的比较 (±s)

表4 两组伤椎前缘高度压缩比、伤椎局部Cobb角的比较 (±s)
伤椎高度压缩比/%伤椎Cobb角(°)t值 P值术前 末次随访 术前 末次随访A 组(n =40) 42.3±10.7 96.9±3.8 64.137 0.000 -11.8±1.8 12.9±3.6 54.763 0.000 B 组(n =39) 40.3±11.8 81.6±7.6 29.791 0.000 -10.3±2.6 6.9±3.3 44.739 0.000 t值 1.362 19.528 0.748 11.024 P值 0.16 0.000 0.457 0.000组别t值 P值
3 讨论
3.1 伤后3 d内进行复位减压,利于神经功能的恢复
对存在脊髓压迫的胸腰椎骨折患者行减压,有减少硬膜内压力及增加脊髓血供的潜力,减少脊髓缺血、防止脊髓的继发性损伤。胸腰椎的椎体发生骨折时,出现椎体压缩、移位或脊柱后凸畸形等,脊髓受到牵张、剪切、甚至横断,随之出现脊髓水肿、缺血及自由基氧化细胞导致细胞损伤等继发性损伤。脊髓水肿发生后在24 h较明显,72 h达到高峰,1周内胶质纤维形成[3]。所以理论上讲手术应在伤后早期(24 h内)进行手术减压,但由于24 h内一般很难到达设有脊柱科的专科医院,本组只有9例于受伤后24 h内手术,本组部分患者来院时间已经超过3 d,甚至有伤后1周才转入该院。本组伤后3 d内手术减压与3 d后手术减压比较,3 d内手术可获得更好地神经功能恢复效果。
影响椎体骨折并脊髓不完全损伤临床疗效的因素是多方面,手术时机只是众多因素之一[4]。但本课题的两组为同一手术组人员完成,排除技术因素和不同处理方法的因素。只是手术时机不同,证明不同手术时机对术后疗效有不同的影响。伤后多长时间内手术疗效最佳,可以划分为多个点进行对比(比如伤后24 h、24~72 h、3~5 d、5~7 d及7~14 d等),但本课题的病例数较少,不能完成多点的对比,只采用3 d这个点是本课题的缺陷,需要多中心、大样本的、多点的对比研究。
3.2 伤后3 d内进行复位,能更好地使压缩椎体复位,改善胸腰椎曲度
胸腰段椎体骨折后产生椎体高度的丢失及后凸畸形,从而使脊柱失去平衡易加速其退变,椎体高度及后凸畸形恢复越好,远期腰背痛发生率越低[6]。内固定复位的原理是:通过使局部的骨折椎体撑开、脊柱前曲,使前纵韧带、后纵韧带以及筋膜软组织拉紧、产生张力,从而使骨折椎体前缘高度恢复、进入椎管内的骨折块复位,但是对于翻转的骨折块(已经脱离后纵韧带)无效[4]。DENDRINOS等[7]认为,Cobb角改善5度以上也有利于神经恢复。CROCE等[8]认为,伤后3 d内手术复位效果较好。SJOSTROM等[9]认为,伤后48 h内间接复位减压改善椎管矢状径效果较好。作者通过对比两组的伤椎椎体高度压缩比及局部Cobb角发现,对伴有不完全脊髓损伤患者,伤后A组(3 d内手术患者)伤椎椎体高度压缩比及局部Cobb角优于B组(3 d后手术患者),分析原因可能是早期损伤的组织尚未机化粘连,骨折块松动,容易通过后伸、撑开使后纵韧带产生张力而复位。伤后3 d内手术,通过过伸体位及钉棒复位可使进入椎管的骨折块容易复位,从而避免打开椎管减压,所以建议尽早手术复位可以使手术方式简单化。Cobb角主要反映伤后脊柱后凸畸形程度,其改善有利于胸腰椎的解剖结构和矢状面力学平衡的恢复,同时防止晚期后凸畸形加重或进而引起的神经损伤。
3.3 根据术中矫形后的效果,决定是否行椎板小开窗减压,尽最大可能少破坏脊柱后方韧带复合体,维持脊柱的稳定性
WATSON-JONES[10]首先注意到后方韧带复合体的概念以及其对维持脊柱稳定的重要性,DENIS[11]提出脊柱三柱理论并被广泛接受,后柱结构包括椎板、棘突等附件,特别强调PLC的重要性,VACCARO等[12]根据损伤的力学特点、PLC的完整性以及神经功能的状态指导治疗方案的选择。因此,由棘上韧带、棘突间韧带、棘突及椎板等结构形成的PLC,对维护脊柱的稳定性起着非常重要的作用。对PLC并未受到损伤的胸腰椎骨折患者,为避免因为减压的需要而人为破坏PLC,本组通过折叠手术床产生极度的脊柱过伸体位以及钉棒撑开复位进行骨折块的复位,主要是利用后纵韧带张力进行突入椎管骨折块的间接复位。复位后,本组通过术中透视、术中3D扫描,了解椎体高度恢复后椎管内骨折块的复位情况,根据骨折块复位情况再决定是否行小开窗减压,尽最大可能的维持脊柱后方的稳定性,保留后方韧带复合体。本组只对通过过伸体位复位及钉棒撑开复位后椎管内骨折块仍未复位的患者,行椎板开窗减压。A组有25例经过体位过伸、钉棒复位即可使骨折块复位,而B组只有6例复位。分析间接复位失败的原因有伤后时间过长血肿纤维化粘连、骨折块翻转及骨折块脱离后纵韧带等原因,导致突入椎管的骨折块复位不完全或不充分[13]。根据术中透视、术中3D扫描信息,对突入椎管内骨折块的位置和大小进行精确定位,据此在椎板、椎间黄韧带的位置开骨窗,而不破坏PLC结构,术后远期随访显示,椎体骨折愈合良好,椎体高度无明显丢失,说明保留PLC结构的重要性。
综上所述,对创伤性胸腰段椎体骨折伴不完全性脊髓损伤的患者,伤后72 h内进行手术治疗可取得较好的临床疗效和矫形效果;72 h内手术利于骨折块复位可使部分患者避免椎管内减压。
