小儿结核性脑膜炎及病毒性脑膜炎脑脊液细胞学变化对比
2018-11-07陈玫杨赛冯枚
陈玫, 杨赛, 冯枚
脑膜炎是常见的中枢神经系统感染性疾病,病情复杂、症状严重,具有较高的致死率与致残率,临床上比较常见的为结核性脑膜炎与病毒性脑膜炎[1]。结核性脑膜炎是结核性疾病中最严重的病型,多见于5岁以下的儿童,是由结核菌侵犯脑膜、脑实质导致的炎症反应[2]。病毒性脑膜炎是由多种病毒引起的颅内急性炎症,病原体种类繁多,诊断困难,常误诊成结核性脑膜炎,严重危及患儿的生命安全。因此,提高小儿结核性脑膜炎与病毒性脑膜炎的鉴别诊断的正确率对临床治疗具有重要意义。脑脊液细胞学检查是鉴别诊断病毒性脑膜炎与结核性脑膜炎的有效方法,本文拟对上述两种不同类型脑膜炎患儿的脑脊液细胞学比重进行对比分析,以期为临床诊断治疗提供重要的理论参考依据,现报道如下。
1 资料与方法
1.1 临床资料 选取2015年12月至2016年12月湖南省儿童医院收治的结核性脑膜炎和病毒性脑膜炎各20例,分别为结核组和病毒组。结核组中男8例,女12例;年龄6个月至7岁,平均年龄(3.78±0.52)岁。病毒组中男6例,女14例;年龄5个月至7岁,平均年龄(3.56±0.44)岁。两组患儿在性别、年龄方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照《儿科学》第8版中小儿结核性脑膜炎或病毒性脑膜炎的诊断标准[3]。
1.3 纳入标准 (1)符合小儿结核性脑膜炎或病毒性脑膜炎的诊断标准;(2)年龄5个月至7岁;(3)患儿家属知情同意。
1.4 排除标准 合并严重心脑血管及肝肾障碍者、认知功能障碍者、血液性疾病及过敏性疾病者。
1.5 检测方法 两组患儿入院3 d内均接受腰穿采集脑脊液3 mL,将0.5 mL脑脊液加入FMU-5微型脑脊液细胞玻片离心沉淀器中,在800 r/min下离心5 min,使脑脊液细胞收集于玻片上,迈-格-姬染色细胞玻片8 min,干燥后在显微镜下观察计数,并于治疗后2周第二次行脑脊液细胞学检查。诊断结核性脑膜炎的患儿于治疗后4周再行脑脊液细胞学检查。
1.6 观察指标 (1)分析两组患儿脑脊液小淋巴细胞、淋巴样细胞、转化淋巴细胞、激活单核细胞、嗜中性粒细胞的百分比情况。(2)检测两组患儿的血清白蛋白(CALB)、脑脊液白蛋白(SALB)及脑脊液白蛋白指数(CALB指数),CALB采用溴甲酚绿法(日本强生250型全自动生化分析仪),SALB采用免疫比浊法,CALB指数=(CALB/SALB×10-3)。(3)评估两组患儿的血脑屏障损伤程度:脑脊液白蛋白指数分为正常(CALB指数<9)、轻度损伤(CALB指数9~10)、中度损伤(CALB指数11~30)、重度损伤(CALB指数>30)[4]。

2 结果
2.1 两组患儿脑脊液内细胞类型比较 见表1。

表1 两组患儿脑脊液内细胞类型比较
注:与结核组比较,at=6.472,5.265,3.350,4.116,10.566,P<0.05。
表1结果表明,与病毒组患儿相比,结核组患儿脑脊液中淋巴类细胞较少,激活单核细胞和嗜中性粒细胞较多,差异有统计学意义(P<0.05);两组患儿脑脊液中浆细胞和单核细胞数量比较,差异无统计学意义(P>0.05)。
2.2 两组患儿血清白蛋白、脑脊液白蛋白及脑脊液白蛋白指数比较 见表2。
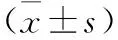
表2 两组患儿血清白蛋白、脑脊液白蛋白及脑脊液白蛋白指数比较
注:与结核组比较,at=4.208,5.196,P<0.05。
表2结果表明,结核组患儿的SALB,CALB指数显著高于病毒组,差异有统计学意义(P<0.05);两组患儿的CALB比较差异无统计学意义(P>0.05)。
2.3 两组患儿血脑屏障损伤程度比较 见表3。
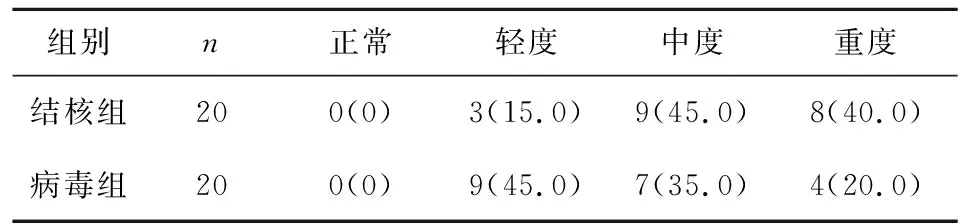
表3 两组患儿血脑屏障损伤程度比较[n(%)]
注:两组比较,Z=8.129,P<0.05。
表3结果表明,结核组患儿的血脑屏障损伤程度明显重于病毒组,差异有统计学意义(P<0.05)。
2.4 两组治疗前后脑脊液各细胞比重比较 见表4。

表4 两组患儿治疗前后脑脊液各细胞比重比较
注:与治疗前比较,at=6.435~19.372,P<0.05。
表4结果表明,两组患儿经治疗后脑脊液中小淋巴细胞、淋巴样细胞、转化淋巴细胞、激活单核细胞的数目比重较治疗前显著升高,嗜中性粒细胞较治疗前显著降低,差异有统计学意义(P<0.05);治疗后两组患儿各种细胞数目比重比较差异无统计学意义(P>0.05)。
2.5 治疗8周后两组患儿细胞学及组织病理学检查结果 两组患儿经过治疗后脑脊液细胞图片检查时可见仍呈现出混合细胞学反应,但中性粒细胞比例略有减少。
3 讨论
结核病变波及脑膜主要通过血行-脑脊液途径。结核性脑膜炎的发生与机体的高度过敏性有关[6]。此外,结核性脑膜炎亦可因脑实质或脑膜干酪灶破溃而引起。偶见脊椎、颅骨或中耳与乳突的结核灶直接蔓延侵犯脑膜。结核杆菌是一种需氧菌,菌壁富含多种脂质。结核菌多经呼吸道进入肺部,先形成小区域的感染,由于该菌不分泌酶或毒素而不引起免疫或炎性反应,宿主也无任何症状[7]。数周后杆菌侵入淋巴系统进入局部淋巴结,因菌血症经血行播散进入脑膜和脑实质包括室管膜下等部位,并在此复制。当引起宿主免疫反应,则使T淋巴细胞致敏,激活巨噬细胞并移至感染灶。巨噬细胞可吞没杆菌并融合一起形成多核巨细胞,此时大多数杆菌经此免疫反应而被杀灭,少量仍可留在巨噬细胞内[8]。这种肉芽肿性病灶被不完全的囊壁样组织包绕,其体积微小可在脑膜或脑实质内静止存在多年或终生。当宿主免疫功能降低,病灶内的结核菌激活而破入蛛网膜下腔,随脑脊液播散,历时数天至数周即可引起结核性脑膜炎。炎性反应可迅速增加,但其程度和菌壁的抗原物质引起的超敏反应有一定的关系。炎性过程产生的大量渗出物多沉积在脑底池,随时间的进展可引起蛛网膜炎,此时成纤维细胞进入渗出物,脑膜渐渐增殖变厚,当影响脑膜对脑脊液的吸收可引起交通性脑积水,若因粘连而阻塞第四脑室正中孔及侧孔可引起梗阻性脑积水[9]。
临床表现上,脑部肿胀,软脑膜呈弥漫性混浊,灰黄色浆液纤维素性渗出物遍布其下,以脑底部桥池、视交叉池及额叶底部最为显著。炎性渗出物侵入脑神经鞘可包绕并挤压神经纤维。镜下可见软脑膜弥漫性炎细胞浸润,以单核、淋巴细胞为主,并有少量巨噬细胞及浆细胞[10]。软脑膜可查见散在的粟粒状结核结节,多由数个多核巨细胞、大量单核细胞及成纤维细胞组成,并有少量浆细胞,后者多见于较晚期。此外,结节内常有干酪样坏死物质[11]。大脑实质水肿,有时可见结核瘤,但其成因尚未明确。室管膜及脉络丛均可显示炎性反应或结核结节。软脑膜血管及脑实质内的小动脉常有血管炎性改变,炎性过程由外膜开始,破坏弹力纤维并引起血管内膜炎,进一步引起血管闭塞、脑梗死或出血[12]。小儿结核性脑膜炎的临床症状不明显,且病原学检查相对滞后,导致诊断时困难较大,造成临床诊断中出现较高的误诊率,且延误了患儿的最佳治疗时机,导致病残率及病死率较高[13]。因此,提高早期小儿结核性脑膜炎的诊断鉴别水平是临床诊治中的关键。脑脊液细胞学检查是在腰椎穿刺获得标本后在显微镜下观察细胞的方法,是目前小儿结核性脑膜炎临床诊断中简单、实用的一个诊断方法,可以用于判断病情转归[14]。
本文中,结核组患儿脑脊液小淋巴细胞、淋巴样细胞显著低于病毒组,转化淋巴细胞、激活单核细胞、嗜中性粒细胞显著高于病毒组;结核组患儿的脑脊液白蛋白水平、脑脊液白蛋白指数显著高于病毒组;结核组患儿的血脑屏障损伤程度显著重于病毒组;结核性脑膜炎患者的嗜中性粒细胞、脑脊液白蛋白水平、脑脊液白蛋白指数及血脑屏障损伤程度反应更明显,与Lteif等[15]研究结果一致。因此,对小儿结核性脑膜炎及病毒性脑膜炎进行脑脊液细胞学检查,对其鉴别诊断具有重要意义。这是由于患儿中枢中枢神经系统被感染时,其血脑屏障遭到破坏,导致脑脊液白蛋白水平增多,血脑屏障重度损伤,因此临床上可通过检查脑脊液免疫学指标鉴别结核性脑膜炎与病毒性脑膜炎。
综上所述,脑脊液细胞学检查技术可为鉴别诊断小儿结核性脑膜炎及病毒性脑膜炎提供参考依据,对临床治疗具有重要意义。
