自动角度测量仪应用于全髋关节置换术对患者远期效果及预后的影响
2018-11-01,,,
,,,
(安徽医科大学附属巢湖医院骨科,安徽 合肥 238000)
随着医学技术的快速发展,全髋关节置换术已成为治疗骨关节炎、股骨头坏死、类风湿性关节炎等疾病的重要方法,通过治疗可有效缓解关节的疼痛感,纠正已发生畸形的关节,同时改善并恢复患病关节的运动功能[1]。目前,全髋关节置换术大多采用微创的治疗方式,具有创伤小、康复快等优势,但术后存在一定并发症,其中置换后人工髋关节脱位是最常见且最为严重的并发症,对患者预后的恢复造成严重的影响[2-3]。对此,为了降低术后并发症发生率,寻求一种简便、准确的测量仪用于术前前倾角的测量,可有效的降低人工髋关节脱位及其他并发症的发生率。本研究分析自动角度测量仪应用于全髋关节置换术中前倾角的测量对患者远期效果及预后的影响,现报告如下。
1 资料与方法
1.1 临床资料
选取我院2012年6月至2017年1月收治的120例髋关节置换术患者为研究对象,将其按照随机数表法分为2组。观察组60例,男38例,女22例;年龄30~86岁,平均(56.43±3.76)岁;体质量52~76 kg,平均(60.22±2.97)kg。对照组60例,男35例,女25例;年龄32~85岁,平均(57.03±3.11)岁;体质量52~78 kg,平均(61.08±2.14)kg。2组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会批准。
纳入标准:①均经临床确诊需进行髋关节置换术;②自愿参与本次研究;③患者及家属签署知情同意书;④临床资料完整者。排除标准:①非自愿参与本次研究;②合并其他关节疾病;③无法耐受此次手术治疗。
1.2 方法
2组患者均采用常规手术治疗,对照组给予CT测量前倾角;观察组患者则采用自动角度测量仪,于全髋关节置换术中明确髋臼前倾角的定位精度。术中待髋关节完全暴露后,于股骨小转子上方0.5~1.0 cm处做截骨处理,髋臼处理完毕后,当前倾角为15°、外展角为45°时将髋臼假体安装进入,明确臼杯在范围较窄的安全区内,随后扩髓将人工股骨头假体安置入内。注意术前、术中及术后髋臼的前倾角斜度的差异需小于5%。
1.2.1 CT测量 术前患者取平卧位,双下肢内旋15°~20°,平扫范围为骨盆上缘至股骨中上段,获得断层及三维图像,选择冠状面、矢状面图层,应用系统测量工具对患者的前倾角进行测量,保证髋臼假体的准确置入。
1.2.2 自动角度测量仪 参考沈永辉等[4]研究中自动角度测量仪的设计原理,其设计原理源于手机定位装置,包括相互插接的固定板与测量板,固定板中间设计有升降杆,升降杆上有2个对应的卡槽,分别与测量杆连接,转动角度为0°~90°,固定板与测量板连接处设有刻度表,以测量角度(图1)。

a:相互插接的测量板;b:固定板;c:弧形测量板;d:升降杆;e:卡槽;f:测量杆;g:刻度标;h:卡齿
图1自动角度测量仪模型图
1.3 观察指标
观察指标有:①髋关节功能恢复情况及疼痛程度。分别于术前、术后1周及术后24个月对2组患者髋关节恢复情况及疼痛程度评价,采用Harris髋关节评分表对髋关节功能进行评价,评分表满分100分,分数越高,表明患者髋关节功能恢复越好,反之,恢复越差[5]。②生活质量评分。分别于手术前及术后24个月采用SF-36健康状况评分表评估2组患者的生活质量状况,包括PF(生理功能)、MH(情感健康)RE(情感职能)、BP(躯体疼痛)、SF(社会功能)、VT(活力)、RP(生理职能)、GH(总体健康)共8个方面,每个方面总分100分,得分越高,表明患者生活质量越好,反之,生活质量越差[6]。③并发症发生率。对比2组患者并发症发生情况,包括假体远端骨折、假体脱位、下肢深静脉栓塞等[7-8]。
1.4 统计学分析
2 结果
2.1 髋关节功能
2组患者术后髋关节功能恢复状况评分明显升高,且观察组上升幅度更高,差异均有统计学意义(P<0.05),见表1。

表1 2组患者治疗前后髋关节功能评分对比分)
*:与本组术前相比,P<0.05;#:与本组术后1周相比,P<0.05
2.2 生活质量评分
2组患者术后生活质量评分较术前均明显升高,且观察组上升幅度更大,差异有统计学意义(P<0.05),见表2。
2.3 并发症发生率
对照组患者并发症发生率为25.00%,显著高于观察组的6.67%,差异有统计学意义(P<0.05),见表3。
2.4 典型病例
患者,男,46岁,因左侧股骨颈骨折行闭合复位多钉内固定术,术后1.5年复查X射线片结果提示股骨头坏死,髋部退变。患者主诉左髋部疼痛,跛行(图2a、b)。术中利用自动角度测量仪指导髋臼前倾角的定位并完成左侧人工全髋关节置换术,术后正侧位片结果,髋臼假体位置佳(图2c、d)。
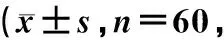
表2 2组患者手术前后生活质量评分比较分)
*:与术前相比,P<0.05

表3 2组患者并发症发生率比较[例(%),n=60]

a:术前正位片;b:术前侧位片;c:闭合复位多钉内固定术后正位片;d:闭合复位多钉内固定术后侧位片
图2典型病例患者手术前后X射线片对比
3 讨论
大量数据表明,约50%的患者因髋臼及股骨假体安装位置欠佳、髋关节周围软组织松弛等因素导致全髋关节置换术预后恢复较差[9-10]。不仅影响术后患者关节的稳定性,还对骨盆内骨质的溶解及假体松动等造成影响,现已成为影响全髋关节置换术远期及预后效果的主要因素[11]。患者在进行全髋关节置换术时髋臼假体的位置由髋臼假体的方位及髋臼假体旋转中心位置所确定,而髋臼假体的方位则是由前倾角与外展角确定,其中,前倾角是决定患者术后髋关节屈伸程度的重要因素[12-14]。若前倾角过大,会减小髋关节活动范围,增加发生碰撞的概率;若前倾角过小,当髋关节后伸、外展、外旋时,髋关节后外侧的覆盖减少,会增加发生假体脱位的概率[15-16]。由此可见,适当的髋臼前倾角,可预防髋关节脱位、撞击征的发生,以维持良好的关节稳定性及活动度。
现阶段,临床上大多采用实物测量、CT三维影像测量或X射线二维影像测量等方法,在临床实践中发现都具有较大的局限性,或在实际操作中缺乏准确性,结果存在一定的误差,影响最终的测量结果[17-18]。因此,寻求一种测量简单,且测量数据准确的机械装置显得尤为重要。自动角度测量仪具有操作简单,数据测量准确,不增加任何医疗费用等优势,其设计包括相互插接的固定板及测量板,在固定板的两侧设有相对应的弧形测量板,中间有升降杆制成,且升降杆上存在两个对应的卡槽,在卡槽内连接两个转动的测量杆,其转动角度为0°~90°。此外,在固定板前端有测量角度的刻度标尺,有助于术中对前倾角的测量,提高测量准确度及定位精确度[19-20]。
本研究分析自动角度测量仪应用于全髋关节置换术中前倾角的测量对患者远期效果及预后的影响,结果显示,术后对照组患者髋关节功能恢复状况评分明显低于观察组,表明与CT测量前倾角相比,采用自动角度测量仪于术中测量前倾角数据更加准确,定位精确,对促进髋关节功能恢复更有利;对比手术前后患者生活质量评分,术后对照组患者生活质量评分明显低于观察组,表明采用自动角度测量仪测量前倾角的患者远期恢复效果较好,生活质量得到显著提高;对比2组患者并发症发生率,对照组患者并发症发生率为13.33%,显著高于观察组1.67%,提示CT测量存在一定的局限性,其测量准确度及精度低于自动角度测量仪,造成患者术后并发症发生率较高,影响预后的恢复。
综上所述,将自动角度测量仪应用于全髋关节置换术中前倾角的测量,有助于提高前倾角测量的准确度,减少并发症,提高生活质量,促进预后恢复,在临床应用中值得推广。