室间隔缺损和法乐四联症患儿心脏手术中区域脑氧饱和度对比研究
2018-10-31韩丁刘亚光欧阳川汪晓南潘守东罗毅李稼
韩丁,刘亚光,欧阳川,汪晓南,潘守东,罗毅,李稼
随着先天性心脏病(先心病)患儿围术期死亡率降低,临床关注点逐渐转移到改善患儿预后和降低并发症,特别是神经系统损伤。使用近红外光谱法等可以监测区域脑组织氧饱和度(rScO2),对发现和预防脑损伤有临床价值[1-3]。紫绀型与非紫绀先心病患儿相比,血流动力学和氧动力学有各自特点,rScO2在两者中的基础水平、临床意义可能不同[4]。本研究通过使用Fore-Sight近红外光谱仪(CASMED,Branford,CT,USA)[5]比较室间隔缺损(VSD)和法乐四联症(TOF)患儿双心室矫治术前、后rScO2的变化,分析改良超滤前、后rScO2和血流动力学的变化及其相互关系。
1 资料与方法
一般资料:本项目为前瞻性研究,经北京安贞医院伦理委员会批准,批件编号为[2017012X]。从2017-02至2017-07选择北京安贞医院3~36个月龄择期行VSD和TOF根治的患儿60例。其中VSD组28例,年龄(1.5±0.8)岁,体重(10.3±2.7)kg;TOF组32例,年龄(1.2±0.9)岁,体重(9.5±2.2)kg。排除标准包括近期肺炎、心力衰竭[左心室射血分数(LVEF)<50%]、主动脉狭窄、严重肺动脉高压[平均肺动脉压力>50 mmHg (1mmHg=0.133kPa)]、粗大体肺侧支、肺动脉闭锁。
术中管理:入室全麻气管插管后,持续使用Fore-Sight近红外光谱仪实时、连续监测右侧额部rScO2。所有患儿均行桡动脉穿刺置管,以常规监测有创桡动脉压和使用MostCare (Vygon,Vytech,Padova,Italy) 监测心率、收缩压、舒张压、每搏量指数、心指数、体循环阻力指数、动脉压力升支最大斜率(dp/dt max)。麻醉维持采用哌库溴铵0.08~0.16 mg /(kg·h),咪达唑仑 0.2~0.4 mg /(kg·h)及舒芬太尼 2~4 μg/(kg·h)。机械通气条件为潮气量10 ml/kg,吸入氧浓度 50%,吸入与呼出时间比1:1.5,呼吸频率在16~25次/min。体外循环应用Jostra人工心肺机,膜式氧合器。预充液包括平衡盐溶液、库存悬浮红细胞、白蛋白等。尽快建立体外循环避免长时间血压低下,当鼻咽温降至32℃时,阻断升主动脉,体外循环中维持血细胞比容在 0.24~0.30,平均动脉压在 30~50 mmHg。复温后 VSD 组常规使用多巴胺 2~5 μg/(kg·min),TOF组多巴胺 2~5μg /(kg·min)加肾上腺素 0.02~0.05 μg/(kg·min)。脱离体外循环后均行改良超滤,体内血液从体外循环管道动脉端抽出,流经超滤器滤出液体后从腔静脉回输入患儿体内。流速控制在10~15 ml/(kg·min),容量不足时由储血罐内剩余血补充,直至红细胞比容达0.30~0.35或剩余机血用完。改良超滤后行动脉血气分析,血红蛋白浓度低于90 g/L的患儿给予红细胞输注。术毕,患儿带气管插管回重症监护病房(ICU)。
观察指标:分别在麻醉诱导后(t0)、切开心包(t1)、体外循环全流量后 5 min(t2)、脱机前 5 min(t3)、脱机时(t4)、改良超滤结束(t5)、术毕(t6)记录各时点 rScO2,以及 t0、t1、t4、t5、t6各时点脉搏氧饱和度(SpO2)、心率、收缩压、舒张压、每搏量指数、心指数、体循环阻力指数、dp/dt max。记录体外循环时间、升主动脉阻断时间。
统计学方法:采用SPSS 19.0统计软件处理,计量资料采用均数±标准差()表示,组间比较采用独立样本t检验,计数资料比较采用卡方检验,同一组内不同时点参数比较采用配对样本t检验,参数之间相关性采用Pearson相关分析。以P<0.05认为有统计学意义。
2 结果
两组患儿一般临床资料比较(表1):两组患儿一般临床资料比较差异无统计学意义(P>0.05)。
表1 两组患儿一般临床资料比较()

表1 两组患儿一般临床资料比较()
注 :VSD:室间隔缺损;TOF: 法乐四联症
项目 VSD组 (n=28) TOF组 (n=32)年龄 (岁) 1.5±0.8 1.2±0.9体重 (kg) 10.3±2.7 9.5±2.2身高 (cm) 81.6±9.1 74.9±9.4男/女 (例 ) 13/15 18/14
两组患儿rScO2及血流动力学各时点变化(表2):TOF组较 VSD 体外循环时间 [(103±26)min vs (50±13)min]和升主动脉阻断时间[(66±18 )min vs ( 27±9)min]较长,差异均有统计学意义(P均<0.01)。两组患儿t4时的rScO2与t0比较均显著降低(均P<0.05),并均在t4处于最低点,其中TOF组内 t4与 t3比显著降低(P<0.05)。TOF 组 t0~t2时点rScO2显著低于VSD组患儿(均P<0.05),在t0和t1时点SpO2显著低于VSD患儿(均P<0.01)。与t0相比,TOF组内rScO2及SpO2在t5和t6显著增加(均P<0.05)。两组患儿在t5较t4时的每搏量指数、心指数、dp/dt max、rScO2均显著增加(均P<0.001),其中TOF组的rScO2增加比率显著大于VSD组[(8.5±5.3)% vs (5.3±4.5)%,P<0.05]。
表2 两组患儿rScO2和血流动力学各时点变化()
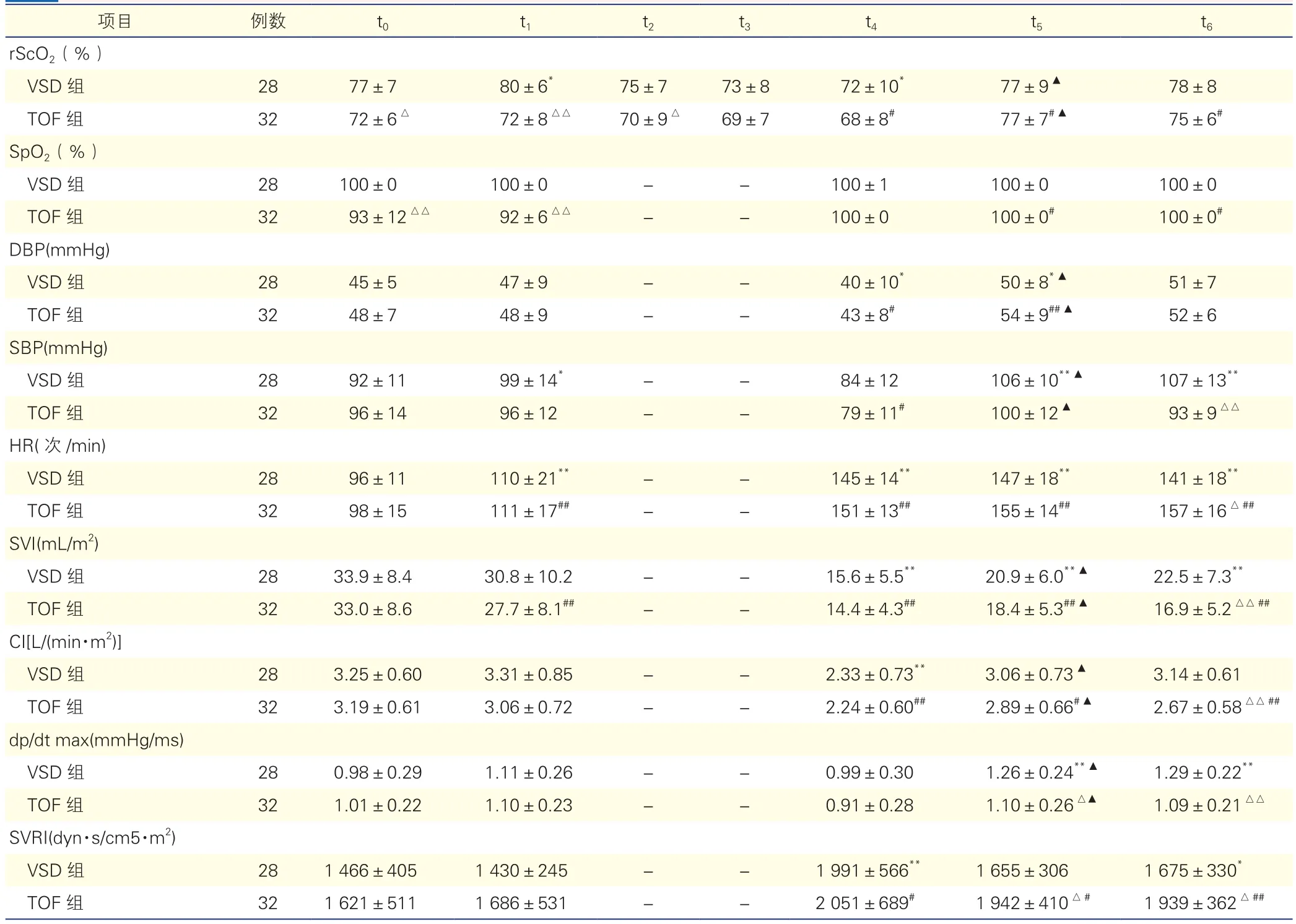
表2 两组患儿rScO2和血流动力学各时点变化()
注:VSD:室间隔缺损;TOF:法乐氏四联症;rScO2:区域脑组织氧饱和度;SpO2:脉搏氧饱和度;DBP:舒张压;SBP:收缩压;HR:心率;SVI:每搏量指数;CI:心指数;dp/dt max:动脉压力波形升支最大斜率;SVRI:体循环阻力指数;t0:麻醉诱导后;t1:切开心包;t2:体外循环全流量后5 min;t3:脱机前5 min;t4:脱机时;t5:改良超滤结束;t6:术毕;-: t2、t3为体外循环转机期间,在这两个时点没有血流动力学数据。VSD组内与t0时比较*P<0.05 **P<0.01;与VSD组比较△P<0.05△△P<0.01;与t4 时比较▲P<0.05; 与同组t0时比较#P<0.05 ##P<0.01。1 mmHg=0.133 kPa
项目 例数 t0 t1 t2 t3 t4 t5 t6 rScO2(%)VSD组 28 77±7 80±6* 75±7 73±8 72±10* 77±9▲ 78±8 TOF组 32 72±6△ 72±8△△ 70±9△ 69±7 68±8# 77±7#▲ 75±6#SpO2(%)VSD 组 28 100±0 100±0 - - 100±1 100±0 100±0 TOF组 32 93±12△△ 92±6△△ - - 100±0 100±0# 100±0#DBP(mmHg)VSD组 28 45±5 47±9 - - 40±10* 50±8*▲ 51±7 TOF组 32 48±7 48±9 - - 43±8# 54±9##▲ 52±6 SBP(mmHg)VSD组 28 92±11 99±14* - - 84±12 106±10**▲ 107±13**TOF组 32 96±14 96±12 - - 79±11# 100±12▲ 93±9△△HR(次/min)VSD 组 28 96±11 110±21** - - 145±14** 147±18** 141±18**TOF组 32 98±15 111±17## - - 151±13## 155±14## 157±16△##SVI(mL/m2)VSD组 28 33.9±8.4 30.8±10.2 - - 15.6±5.5** 20.9±6.0**▲ 22.5±7.3**TOF组 32 33.0±8.6 27.7±8.1## - - 14.4±4.3## 18.4±5.3##▲ 16.9±5.2△△##CI[L/(min·m2)]VSD组 28 3.25±0.60 3.31±0.85 - - 2.33±0.73** 3.06±0.73▲ 3.14±0.61 TOF组 32 3.19±0.61 3.06±0.72 - - 2.24±0.60## 2.89±0.66#▲ 2.67±0.58△△##dp/dt max(mmHg/ms)VSD组 28 0.98±0.29 1.11±0.26 - - 0.99±0.30 1.26±0.24**▲ 1.29±0.22**TOF组 32 1.01±0.22 1.10±0.23 - - 0.91±0.28 1.10±0.26△▲ 1.09±0.21△△SVRI(dyn·s/cm5·m2)VSD 组 28 1 466±405 1 430±245 - - 1 991±566** 1 655±306 1 675±330*TOF组 32 1 621±511 1 686±531 - - 2 051±689# 1 942±410△# 1 939±362△##
Pearson相关分析(表3):先心病患儿年龄和体重均与 rScO2在 t0、t1、t3、t4、t4、t5、t6均显著正相关(P均<0.01);心指数增加和rScO2增加成正相关(r=0.41,P<0.05),且两者增加量均与年龄呈显著负相关(r=-0.30;r=-0.34,均P<0.05)。TOF 组内:t0和t1时点rScO2和SpO2呈显著正相关(r=0.35,P<0.05及r=0.64,P<0.01)。

表3 60例患儿年龄和体重在各时间点与rScO2的Pearson相关性分析结果
3 讨论
先心病患儿心脏术后神经系统并发症发生率为2%~25%[6],它可以发生在术前、术中和术后各时段,原因包括遗传缺陷、脑缺血-缺氧、栓塞等。儿童脑缺氧不易监测,脑电图、颈静脉血氧饱和度、核磁共振成像等因不具有特异性、操作不易实施、增加危险等原因在危重症患儿围术期中应用受到限制。Fore-sight等近红外光谱仪可以无创地监测rScO2,因操作简便、数值客观、可以连续监测,被越来越多地应用于临床伴有缺血、缺氧脑损伤的儿童和成人之中,特别是心脏手术中及术后重症监护[7,8]。不同近红外光谱仪器所测rScO2绝对数值并不具有可比性,目前临床中尚无公认的金标准仪器,但是这些仪器可以反应rScO2的变化[9,10]。
临床研究认为rScO2绝对值低于40%,或下降大于基础水平20%时可能提示伴有缺氧-缺血性脑损伤[11]。本研究发现TOF患儿矫治前与VSD患儿相比,血流动力学包括心指数、动脉血压、体循环阻力指数、dp/dt max等无明显差别,因心内存在右向左分流,SpO2和rScO2基础值偏低,其脑组织可能处于缺氧状态,并且rScO2与SpO2具有一定相关性,提示紫绀程度越重的患儿其脑缺氧程度越重。TOF患儿矫治后与VSD患儿相比,血流动力学呈现低排高阻倾向,但伴随低氧血症纠正rScO2显著改善,且rScO2与VSD患儿无统计学差异。虽然rScO2术前持续偏低是否对脑神经损伤有影响尚无法得知,在考虑TOF患儿手术时机的选择时,rScO2应当作为衡量因素之一。另外本研究发现在3~36个月龄患儿中年龄是影响rScO2的重要因素之一,Kurth等[12]研究了91例7岁以下先心病患儿也发现了两者具有相关性(r=0.42,P<0.0001)。其原因尚不明确,可能包括年龄较小患儿病情较重,婴幼儿新陈代谢速率快、脑氧摄取率较高等。
很多研究表明体外循环中易发生神经损伤[13,14],而实时、连续监测rScO2是加强患儿脑保护的重要措施。本研究中所有患儿截止出院时未发现明显脑神经损伤症状及体征。本研究中体外循环开始后,两组患儿rScO2均降低,这与动脉灌注压下降、血液稀释红细胞比容降低有关。这两方面造成体外循环刚建立在没有低温保护时rScO2数值可能会更低。外科医生应尽快建立全流量体外循环以增加脑氧供,同时实施降温以降低脑氧耗。从逐渐减少辅助流量至脱离体外循环时,rScO2进一步降低,这与Hu 等[15]的研究结果一致,脱机时易发生rScO2降低。值得注意的是,已有研究[16]表明体外循环期间多种因素都可以对rScO2产生影响,本研究中体外循环医师通过增加红细胞比容、适当提升灌注压、降低改良超滤流速等措施维持脑氧供以降低脑损伤发生风险,使用Fore-sight近红外光谱仪实施监测提供rScO2变化信息。本研究发现改良超滤后rScO2显著改善,尤其TOF患儿增加更明显,且与心指数增加呈显著正相关,提示了心输出量是影响脑氧饱和度的重要因素之一。脱离体外循环即刻自主循环恢复但尚不稳定,心排血量低下导致氧输送量不足会对rScO2产生影响。提示在临床中脱机后体外循环医师应与麻醉医师沟通协作,通过扩容、调整正性肌力药物等措施积极改善血流动力学来增加脑供血供氧,本研究中使心指数维持在2.5 L/( min·m2)以上。本研究发现年龄越小的患儿改良超滤后rScO2改善越显著,这与改良超滤改善血流动力学作用在年龄越小的患儿越明显是相符的[17],提示改良超滤对脑氧改善在小患儿中作用更大。改良超滤提高rScO2其它机制可能包括红细胞比容升高、减轻细胞水肿,减少炎性介质等。本研究中虽然TOF组患儿体外循环及主动脉阻断时间显著长于VSD组患儿,但两组患儿rScO2在体外循环之后并不存在显著差异,说明rScO2与体外循环持续时间关系较弱,与Toet等[18]的研究结果一致。
本研究存在不足之处。首先,本研究样本量较小,需扩大样本进一步验证研究结果,对术中脑氧数值异常的个案进行分组分析。其次,我们只监测右侧额部rScO2,而没有采用多个探头监测多个脑组织区域,这主要是因术中护理要求较高难以实现和设备条件的限制。
综上所述,先心病患儿在体外循环下行心脏矫治术中rScO2的基础水平和术中不同时点变化与年龄、具体病种及其伴有的血流动力学特点有关。与VSD患儿比较,TOF患儿在双心室矫治术前脑氧供低下,经矫治术其脑氧合明显改善;改良超滤使两组患儿血流动力学状况和rScO2得到改善,而且年龄越小受益越大,其中TOF患儿改善更明显。脱离体外循环前后易发生脑氧降低,临床应加强机体氧供-需平衡的维护。
