Good综合征2例
2018-10-18陈相黄晓颖王良兴李玉苹陈彦凡
陈相,黄晓颖,王良兴,李玉苹,陈彦凡
(温州医科大学附属第一医院 呼吸与危重症医学科,浙江 温州 325015)
Good综合征(Good’s syndrome,GS)是一种胸腺瘤相关免疫缺陷综合征,表现为胸腺瘤合并外周血B细胞、T细胞缺陷及低丙种球蛋白血症,易反复继发细菌、真菌或病毒的感染。笔者在此报道2例GS患者并文献复习。
病例1
患者,男,43岁,因“咳嗽、咳痰4个月,胸闷半月”入院,偶发热、畏寒,体温最高达39.0 ℃,当地医院多次诊治无好转。入院查体:体温39.0 ℃、脉搏113次/min、呼吸20次/min、血压89/47 mmHg(1 mmHg=0.133 kPa),既往体健,否认家族疾病史。一般情况可,颈部浅表淋巴结未触及。口唇和指端无发绀,颈静脉无怒张。两肺呼吸运动正常,呼吸音清晰,未闻及干湿性啰音。心脏及腹部无明显阳性体征,双下肢无浮肿。辅助检查:血常规:WBC 13.81×109/L,LYM 4.07×109/L,LYN% 0.295,GRA%0.562,RBC 4.50×1012/L,Hb 138 g/L,PLT 185×109/L;淋巴亚群报告:淋巴绝对值4 070/μL,T细胞绝对值3 801/μL,占93.4%(正常范围60%~79%);CD4+T细胞绝对值712/μL,占17.5%(正常范围34%~52%);CD8+T细胞绝对值2 662/μL,占65.4%(正常范围21%~39%);CD4+/CD8+0.27,B细胞绝对值126/μL,占3.1%(正常范围5%~18%);NK细胞绝对值73/μL,占1.8%(正常范围7%~40%)。血CRP 79.40 mg/L;血IgG 1.75 g/L(7.51~15.6 g/L),IgA<0.07 g/L(0.82~4.53 g/L),IgM 0.16 g/L(0.46~3.04 g/L),轻链KAP 0.93 g/L(6.29~13.5 g/L),轻链LAM 0.80 g/L(0.00~8.00 g/L);肝肾功能、甲状腺功能及自身免疫指标未见异常。胸部CT示:前纵隔占位,胸腺瘤首先考虑,两肺散在炎症伴轻度支气管扩张改变,见图1。入院后经抗感染治疗,患者咳嗽好转,痰液减少,期间行CT定位下肿块穿刺,病理示胸腺瘤(A型),见图2。于2016年7月8日行电视胸腔镜下胸腺瘤切除术,术中探查见胸腺巨大肿物,大小7 cm×12 cm,与周围境界清楚,切除完整,结合免疫组织化学病理诊断纵隔胸腺瘤A型。术后第2天患者出现发热,体温最高达42.0 ℃,继而出现腹泻,解水样便4~6次/d,予抗感染及补充丙种球蛋白后症状好转。术后随访至今,患者多次继发肺部感染,予抗感染治疗后好转,曾用丙种球蛋白静脉滴注治疗5 g 1次,监测免疫球蛋白变化,见表1。
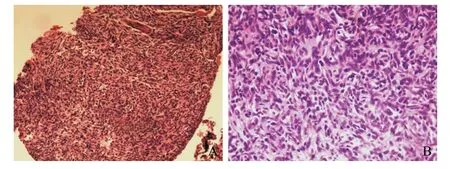
图2 病例1肺穿刺病理(HE,A:×100;B:×200)
病例2
患者,男,54岁,因“反复咳嗽、咳痰4年”入院,多次在当地医院诊断为肺部感染,治疗后好转,但病情反复。3年前曾查胸部增强CT示:前纵隔占位,右上纵隔来源肿瘤首先考虑,见图3A-B。于当地医院行胸腔镜下纵隔肿瘤切除术,术后病理提示胸腺瘤AB型。既往体弱,否认家族疾病史。2017年9月因“发热伴呼吸费力20余天”入院,体温最高达39.4 ℃。入院查体:体温37.4 ℃、脉搏102次/min、呼吸42次/min、血压101/67 mmHg。呼吸急促,口唇和指端发绀,颈静脉无怒张。两肺呼吸运动增强,两侧听诊呼吸音粗,右侧呼吸音偏低,未闻及干湿性啰音。心脏及腹部无明显阳性体征,双下肢无浮肿。辅助检查:血气分析pH 7.481,PO258.9 mmHg,PCO237.8 mmHg;血常规:WBC 4.31×109/L,LYM 1.12×109/L,LYN% 0.260,GRA% 0.631,RBC 4.78×1012/L,HB 121 g/L,PLT 447×109/L;淋巴亚群报告:淋巴绝对值1 120/μL,T细胞绝对值1 043/μL,占93.1%,CD4+T细胞绝对值276/μL,占24.6%,CD8+T细胞绝对值711/μL,占63.5%,CD4+/CD8+0.39,B细胞绝对值6/μL,占0.5%,NK细胞绝对值56/μL,占5.0%;血CRP 46.70 mg/L;血IgG 1.59 g/L,IgA<0.26 g/L,IgM<0.17 g/L,轻链KAP 0.29 g/L,轻链LAM 0.25 g/L;肝肾功能、甲状腺功能及自身免疫指标未见异常。胸部CT提示两肺肺气肿伴散在局部实变,见图3C-D。
患者入院后,先后予舒普深针、美罗培南针抗感染治疗后体温仍高,多次痰培养示白色念珠菌、曲霉菌属各1次,G试验明显增高,予卡泊芬净+伏立康唑针静脉滴注后,患者咳嗽好转,痰液减少,体温正常,呼吸费力缓解。并予丙种球蛋白静脉滴注10 g/d,共6 d改善低免疫球蛋白血症。出院2个月后因再次感染入院,查胸部CT提示两肺气肿,两肺多发感染伴实变,右侧胸腔积液伴右肺膨胀不全,见图3E-F。复查免疫球蛋白系列示:血IgG 1.96 g/L,IgA<0.26 g/L,IgM<0.19 g/L,轻链KAP 0.84 g/L,轻链LAM 0.21 g/L,见表2。淋巴细胞亚群:淋巴绝对值600/μL,T细胞绝对值477/μL,比例79.5%,CD4+T细胞绝对值82/μL,比例13.7%,CD8+T细胞绝对值366/μL,比例61.0%,CD4+/CD8+0.22,B细胞绝对值12/μL,比例2.0%,NK细胞绝对值105/μL,比例17.5%。随访至今,患者多次出现咳嗽咳脓痰,偶有痰中带血,每次予抗感染治疗后缓解,但未行丙种球蛋白支持治疗。
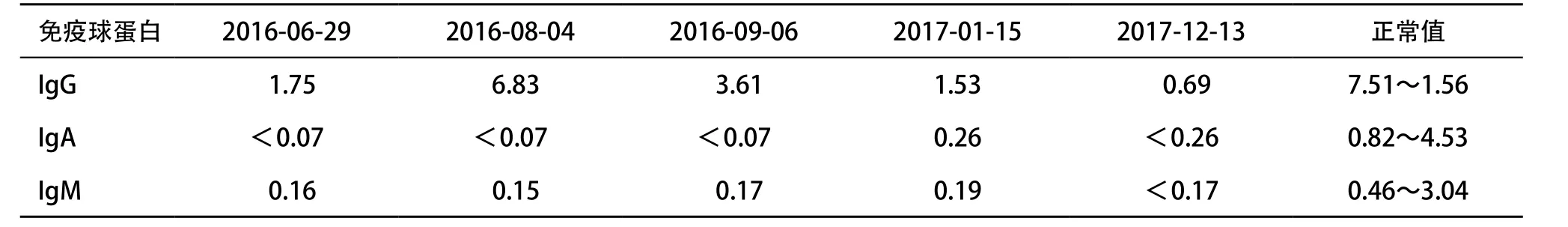
表1 病例1不同时间免疫球蛋白浓度(g/L)

图3 病例2胸部CT

表2 病例2不同时间免疫球蛋白浓度(g/L)
讨论:
GS属于原发性免疫缺陷病的特殊类型,好发于40~60岁成年人,无明显性别差异,在胸腺瘤患者中的发病率约为6%~11%。临床多表现为反复单一或多个器官的感染,其中以肺部感染、严重腹泻、鼻窦炎等较为多见[1]。其诊断标准包括[2]:胸腺瘤合并包括低丙种球蛋白血症(IgG、IgA、IgM均降低)、外周血B淋巴细胞减少或缺如、CD4+T淋巴细胞减少、CD4+T/CD8+T比例倒置等在内的B、T淋巴细胞联合免疫缺陷。本组2例患者均有胸腺瘤病史,手术病理证实且多次检测提示低丙种球蛋白血症、B细胞减少和T细胞减少(CD4+T细胞减少明显),符合GS的诊断。
GS具有不同的临床表现。胸腺瘤局部压迫易引起咳嗽、胸痛、吞咽困难、呼吸困难、声音嘶哑等表现。王艳侠等[3]总结了10例GS,发现主要表现为发热、咳嗽、腹泻,其他合并神经系统受累、多关节肿痛、肌痛、肌无力等伴随症状。COLIN等[4]发现GS患者肺部CT可出现小叶中心结节样阴影(如树芽征)和支气管壁增厚等表现。OGOSHI等[5]报道了GS患者肺部类似弥漫性泛细支气管炎样改变,认为可能与淋巴细胞过度反应及免疫缺陷引起的反复感染相关,随着病情进展,逐渐表现为支气管扩张、肺炎等。本组2例患者主要表现为发热、咳嗽等肺部感染的表现,病例1同时合并腹泻,2例患者随访至今均反复出现肺部感染,病原体包括细菌、真菌等,胸部CT示支气管扩张或肺炎样改变。
KELESIDIS等[1]报道,42%患者以胸腺瘤为首发表现,37.9%患者胸腺瘤与低丙种球蛋白血症同时诊断。病例1发现纵隔占位且合并极低免疫球蛋白血症,病例2发现前纵隔占位时未查免疫相关指标。故对于临床诊断胸腺瘤或免疫缺陷病的患者,应进一步行免疫学或影像学检查以明确是否为GS。
GS患者的胸腺瘤病理多为良性,手术治疗可以缓解胸腺瘤压迫引起的局部症状,也能防止其局部浸润生长及远处转移。有研究[3]认为切除胸腺瘤不能纠正低丙种球蛋白血症而提高免疫功能。目前认为免疫球蛋白替代疗法(intravenous immunoglobulin,IVIG)是治疗GS的最有效方法,可改善B细胞缺乏引起的体液免疫缺陷,但对细胞免疫低下的患者疗效欠佳。有研究予10例患者不同程度的IVIG治疗,患者临床症状均有所改善,其中4例患者定期静脉应用丙种球蛋白,其感染概率明显下降[3]。另有学者认为IVIG能降低GS患者37.5%的感染风险,血浆IgG浓度维持在6.0 g/L是较为理想的水平[1,6]。本组2例患者胸腺切除后随访至今,免疫球蛋白仍持续偏低。病例1出院后曾行1次丙种球蛋白支持治疗。
GS患者5年生存率约为70%,10年生存率仅为33%。大多患者死于继发多脏器感染。早期诊断及长期补充丙种球蛋白可能是改善其预后的有效手段[2,7]。
