不同麻醉方式对结直肠癌根治术患者麻醉恢复质量和疾病预后的影响
2018-10-17石奎
石 奎
结直肠癌是临床上常见的消化道疾病之一,据相关资料显示,2013年全世界结直肠癌患者高达140万人,位居乳腺癌和肺癌之后,在肿瘤疾病中排位第3[1]。目前结直肠癌根治术是结直肠癌患者手术治疗的主要术式,而为了提高手术治疗的成功率,保证患者获得良好的麻醉效果是其首要环节。全身麻醉虽然具有良好的麻醉效果,并且在临床上得到广泛应用,但其手术麻醉恢复效果欠佳,并且全身麻醉使用的麻醉药物较多,术后的药物不良反应发生率较高,其患者术后的疾病预后较差[2-4]。硬膜外阻滞麻醉,其机制[5-7]是对手术部位的交感神经冲动传导进行阻断,阻断疼痛的传入途径,改善了术后的疼痛感,还可以抑制应激反应的传导信号,但单独使用硬膜外阻滞麻醉,还不足以达到手术的麻醉要求。硬膜外阻滞复合全身麻醉结合了上述两种麻醉的优点,同时互补了上述两种麻醉方式的不足之处,但关于两者联合使用进行麻醉的研究不多。因此本研究探讨不同麻醉方式对结直肠癌根治术患者麻醉恢复质量和疾病预后的影响。
1 资料与方法
1.1 一般资料
选取2015年1月至2017年1月间我院收治的120例行结直肠癌根治术患者作为研究对象。纳入标准:①患者均行结直肠癌根治术治疗;②体力状况(performance status,PS)评分0~2分,预计生存期>3个月。排除标准:①合并慢性感染性疾病、心肺功能障碍、恶性肿瘤者或者其他重大疾病患者;②合并心理疾病、精神疾病患者。本研究采用回顾性分析的方法,把入选病例分为观察组和对照组,每组60例。观察组男性31例,女性29例,年龄40~86岁,平均(58.3±2.9)岁;体力状况评分:0~1分28例,2分32例。对照组男性30例,女性30例,年龄41~84岁,平均(56.9±3.1)岁;体力状况评分:0~1分29例,2分31例。2组患者的一般资料性别、年龄、体力状况比较无明显差异(P>0.05),资料具有可比性。本研究获得医院伦理委员会批准,所有患者自愿签署知情同意书。
1.2 麻醉方式[8]
观察组采用全身麻醉+硬膜外麻醉方式,具体如下:在T12-L1行硬膜外穿刺,进行置管,注入2%的4 mL利多卡因溶液,确定在硬膜外腔后行全麻诱导,静脉依次注入0.03~0.05 mg/kg咪达唑仑,0.2~0.3 μg/kg舒芬太尼,0.6~1.2 mg/kg罗库溴胺,0.2~0.3 mg/kg依托咪酯乳剂后行气管插管。对照组仅采用全麻方式,全麻方式与观察组相同。
1.3 观察指标
(1)比较2组患者麻醉时间、手术时间和苏醒时间[9];(2)比较2组患者术后苏醒期5 min(T1)、10 min(T2)、20 min(T3)及30 min(T4)的躁动评分和疼痛评分[10]。采用Sikich制定的小儿苏醒期烦躁量表(PAED)评价躁动程度,PAED评价标准:患儿服从指令并可交流;患儿行为具有目的性;患儿关注周围环境;患儿不安静;患儿哭闹无法安慰。PAED分值为0~3分,评分越高,代表患儿越躁动。比较2组患者苏醒期疼痛评分[苏醒期5 min(T1)、10 min(T2)、20 min(T3)及30 min(T4) 时期],疼痛评分是采用行为学评分法:哭泣、呼吸、循环、表情、睡眠评分(CRIES评分)评价疼痛程度,由一名麻醉医师于术后2 h时进行评分,评分标准:0分为不痛,1~3分轻度疼痛,4~6分中度疼痛,7~10分重度疼痛。(3)比较2组患者的肿瘤无进展生存期(progression free survival,PFS)、总生存期(overall survival,OS)和患者生活质量评分(quality of life,QOL)[11]。(4)比较2组患者不良反应发生情况,包括呛咳、恶心、呕吐、寒战、心动过速等[12]。
1.4 统计学方法
实验数据应用SPSS 17.0软件进行统计分析。采用t检验分析2组间计量资料的比较。采用卡方检验分析2组间计数资料的比较。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者麻醉时间、手术时间和苏醒室停留时间比较
观察组患者苏醒室停留时间较对照组减少,差异有统计学意义(P<0.05)。2组麻醉时间、手术时间和苏醒时间比较,差异无统计学意义(P>0.05),见表1。

表1 2组患者麻醉时间、手术时间和苏醒室停留时间比较
2.2 2组患者苏醒期躁动PAED评分和疼痛CRIES评分比较
2组患者苏醒期T1时期躁动PAED评分和疼痛CRIES评分差异无统计学意义(P>0.05);苏醒期T2、T3和T4时期,观察组患者躁动PAED评分和疼痛CRIES评分与对照组同时期比较均降低,差异有统计学意义(P<0.05)。见表2。
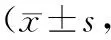
表2 2组患者苏醒期躁动评分和疼痛VAS评分比较分)
2.3 2组患者PFS、OS和QOL分析
观察组患者的PFS、OS较对照组长,组间差异有统计学意义(P<0.05)。观察组患者的QOL评分(84.51±1.34)较对照组(63.51±1.62)高,组间差异有统计学意义(P<0.05)。见表3。

表3 2组患者PFS、OS和QOL分析
2.4 2组患者治疗后的不良反应情况比较
主要不良反应包括呛咳、恶心、呕吐、寒战、心动过速等,观察组上述不良反应总发生率(10.00%)低于对照组(36.67%),组间差异有统计学意义(χ2=5.963,P=0.030)。见表4。
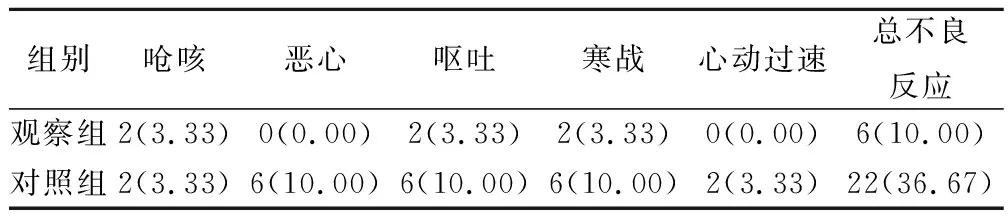
表4 2组患者治疗后的不良反应情况比较(例,%)
3 讨论
结直肠癌根治术是目前临床治疗结直肠癌主要术式,具有显著效果,对提高患者生活质量,延长患者生存时间有显著意义。 临床在实施结直肠癌根治术时,其手术效果与麻醉方法、操作水平等因素密切相关。 为了提高患者的手术效果,使患者得到更好的治疗,首要是选择合理的麻醉方法。 结直肠癌患者多伴营养不良、脏器功能减退、水电解质紊乱等症状,术中操作会促使机体发生强烈应激反应,加重机体功能损害。 因此,这对患者麻醉方式提出了更高的要求。全身麻醉是利用药物使患者的中枢神经系统产生抑制达到意识消失、遗忘、镇静、镇痛、反射抑制、肌肉松弛[13-14]。硬膜外阻滞麻醉具有改善术后的疼痛感,改善不良应激反应的优势,但单独使用硬膜外阻滞麻醉,还不足以达到手术的麻醉要求[15]。因此本研究将探讨硬膜外阻滞麻醉联合全身麻醉对结直肠癌根治术患者麻醉恢复质量和疾病预后的影响。
本文研究表明,观察组患者苏醒室停留时间较对照组降低。苏醒期T2、T3和T4时期,观察组患者躁动PAED评分和疼痛CRIES评分与对照组同时期比较均降低,结果提示,提示采用全身麻醉+硬膜外麻醉方式行结直肠癌根治术比单纯采用全身麻醉时更能改善麻醉恢复质量。观察组患者的PFS、OS以及QOL评分较对照组升高,提示采用全身麻醉+硬膜外麻醉方式行结直肠癌根治术比单纯采用全身麻醉时更能改善患者疾病的预后。本研究结果发现,观察组总不良反应发生率低于对照组,提示采用全身麻醉+硬膜外麻醉方式行结直肠癌根治术比单纯采用全身麻醉时更能降低患者的不良反应发生率。
综上所述,全身麻醉联合硬膜外麻醉方式下行结直肠癌根治术,可改善患者麻醉恢复质量、延长患者生存时间,降低不良反应,但其确切疗效及安全性问题还需要更多大样本的临床研究、前瞻性研究来验证,值得进一步临床研究探讨。
