C-反应蛋白对低位直肠癌保肛术后吻合口瘘的预测诊断价值
2018-10-13,,,,,,
, , ,,,,
(蚌埠医学院第一附属医院胃肠外科,安徽 蚌埠 233004)
直肠癌患者中以低位直肠癌最为常见[1]。随着吻合器械的革新及腹腔镜技术的普及,越来越多的低位直肠癌患者获得了一期保肛手术治疗。这种手术方式显著提高了患者保留生理排便功能的概率,但却增加了术后发生吻合口瘘的风险[2]。由于术后吻合口瘘患者肠液易进入腹腔导致腹膜炎、感染性休克及脓毒症等严重后果,因此对于低位直肠癌术中严密缝合及术后及时发现至关重要[3-4]。手术过程中采用管状吻合器机械性地把两端游离肠管对接缝合,术后短期内仅有少量肠液通过,短期不能及时发现肠液外漏等吻合口瘘的征象,因此不能仅通过术中预留的盆腔引流管性状的变化来监视吻合口愈合情况[5]。既往临床通过影像学检查或盆腔引流管观察发现吻合口瘘发生高峰时间在术后7~10 d,但此时吻合口缺损直径已发展至一定程度,如不能在早期及时观察和预测吻合口瘘的发生,易延误患者治疗。有研究发现,在吻合口出现缺损后会有少量肠液外溢至腹腔内引起全身急性炎症反应,C-反应蛋白(C-reactive protein,CRP)是一种急性期反应蛋白,在创伤、感染等非特异性炎性过程中可表达升高[6-7]。为探索可用于早期预测诊断低位直肠癌术后吻合口瘘的实用指标,本文分析CRP等炎性指标对患者术后吻合口瘘发生的预测诊断价值,以期为临床诊疗提供参考。
1 资料与方法
1.1 临床资料
纳入2014年1月至2017年1月在我院胃肠外科行经腹直肠癌切除术(Dixon手术)的患者临床资料。纳入标准[8-9]:①术前检查确诊为直肠癌患者;②术前检查肿瘤下缘距肛缘距离小于7 cm;③手术方式为经腹直肠癌切除术(Dixon手术);④采用吻合器吻合;⑤术前麻醉ASA分级小于等于2级;⑥术后病理示上、下切缘阴性;⑦近期无创伤、心梗等影响CRP水平的疾病因素。排除标准[8-9]:①急诊手术者;②直肠癌复发再次手术者;③术前行新辅助放化疗者;④术中失血量大于100 mL或手术时间大于4 h;⑤术前白细胞计数(WBC)大于10×109/L和(或)中性粒细胞百分比(NEU)大于70%。根据是否发生吻合口瘘分为观察组26例,对照组292例。2组患者临床资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
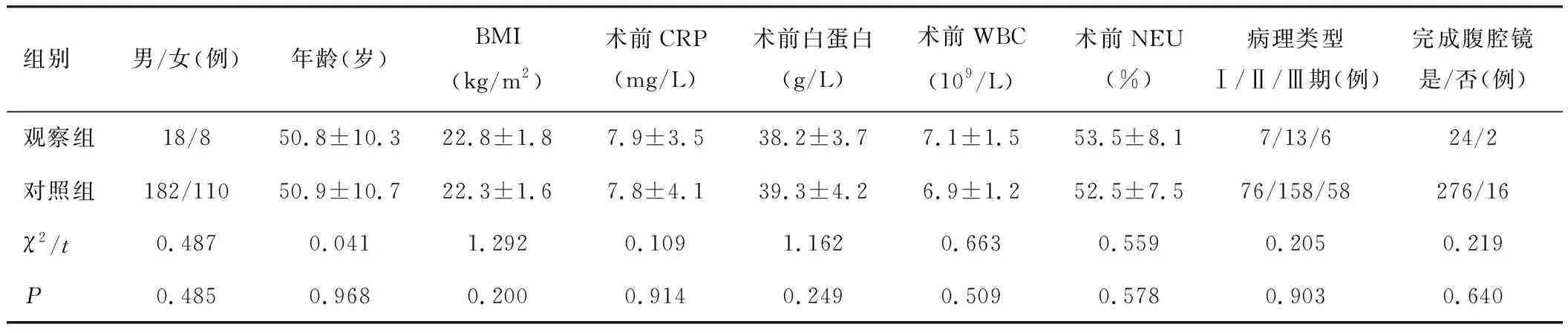
表1 2组患者临床资料比较
1.2 吻合口瘘诊断标准
符合下列任意一条即可诊断为吻合口瘘[10-12]:①盆腔引流管引流出粪样物质;②消化道造影发现造影剂从瘘口外溢;③经CT等影像学检查提示吻合口周围积气、积液及肠壁连续性中断;④再次手术证实吻合口裂开。
1.3 观察指标
分析比较2组患者术前和术后3 d的CRP、WBC、NEU水平,进一步采用受试者工作曲线分析其对吻合口瘘的预测诊断价值。
1.4 统计学方法
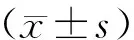
2 结果
2.1 CRP、WBC、NEU水平的比较
2组患者术后3 d的CRP水平均显著高于本组术前CRP水平,差异均具有极显著统计学意义(P<0.01)。2组患者术前CRP水平比较,差异无统计学意义(P>0.05);观察组患者术后3 d的CRP水平显著高于对照组患者,差异均具有极显著统计学意义(P<0.01),见表2。

表2 2组患者手术前后CRP水平的改变(mg/L)
2组患者术后3 d的WBC水平均显著高于本组患者术前WBC水平,差异具有极显著统计学意义(P<0.01);观察组患者术前WBC水平与对照组患者比较,差异无统计学意义(P>0.05);观察组患者术后3 d的WBC水平显著高于对照组患者,差异均具有极显著统计学意义(P<0.01),见表3。
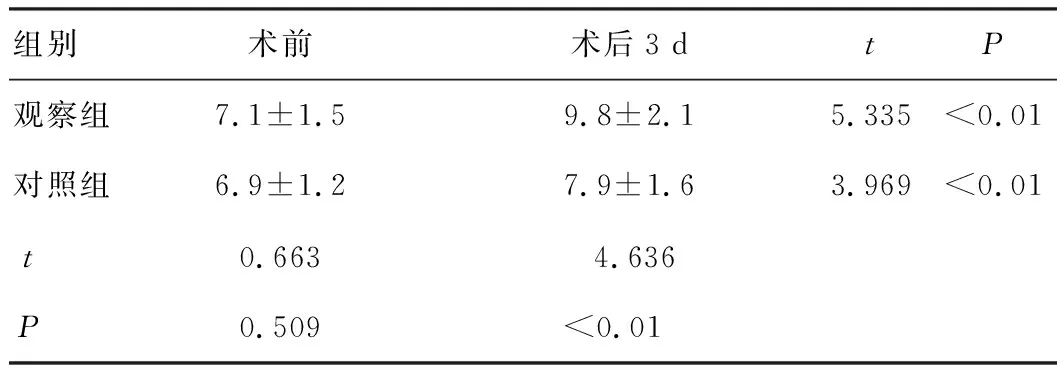
表3 2组患者手术前后WBC水平的改变(×109/L)
2组患者术后3 d的NEU水平均显著高于本组患者术前NEU水平,差异具有显著统计学意义(P<0.01);2组患者术前NEU水平比较,差异无统计学意义(P>0.05);观察组患者术后3 d的NEU水平显著高于对照组患者,差异均具有极显著性统计学意义(P<0.01),见表4。
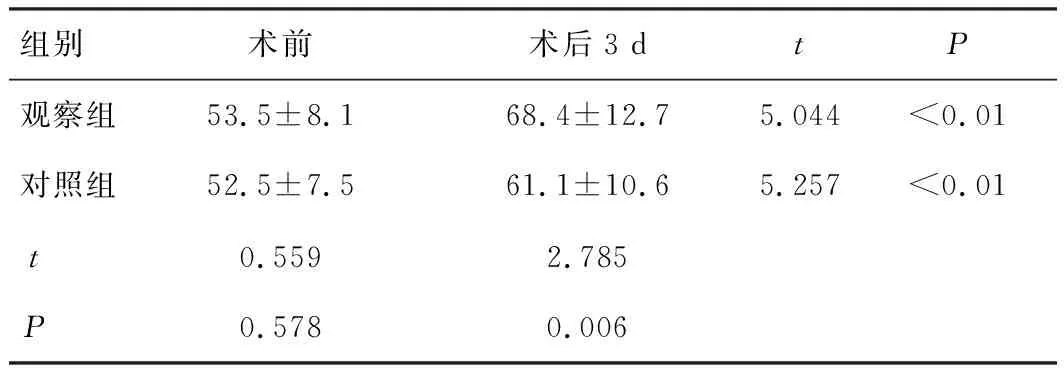
表4 2组患者手术前后NEU水平的改变(%)
2.2 术后CRP、WBC、NEU水平对吻合口瘘的预测诊断价值
如表5及图1,ROC曲线分析显示,以70.41 mg/L为截点值,术后3 d的CPR水平诊断吻合口瘘发生的敏感性为92.06%,特异性为84.62%,曲线下面积为0.93,优于术后3 d的WBC、NEU的诊断价值。
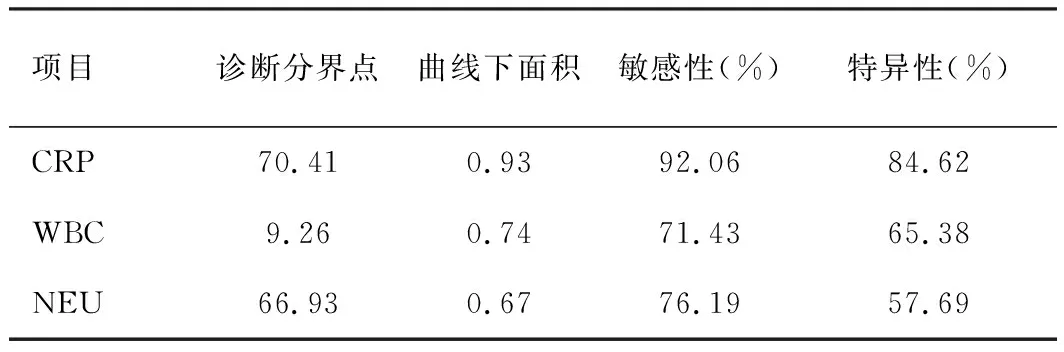
表5 术后3 d CRP、WBC、NEU水平对吻合口瘘的预测诊断价值分析
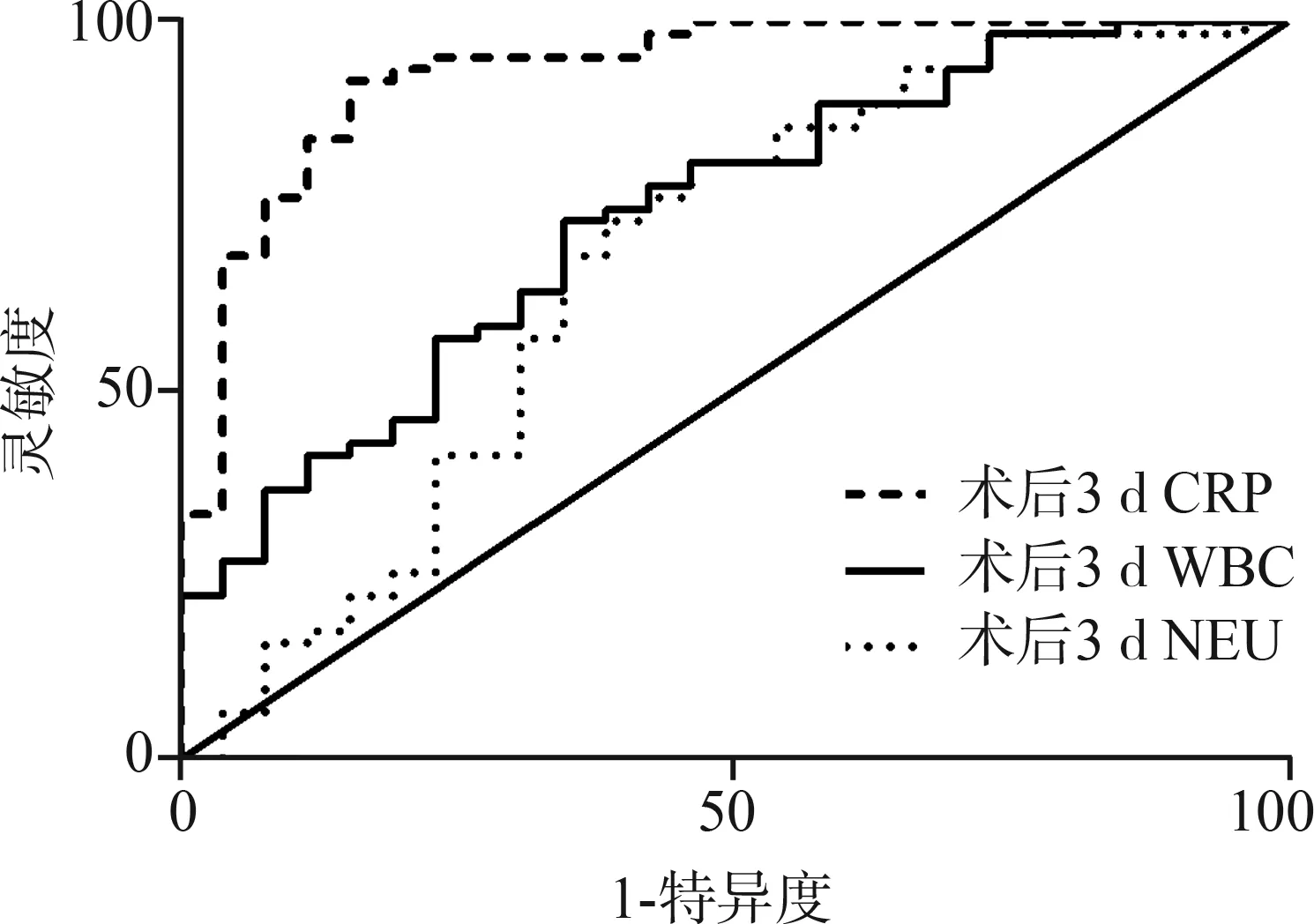
图1 术后CRP、WBC、NEU对吻合口瘘的预测诊断价值分析的ROC分析
3 讨论
我国直肠癌患者的平均患病年龄早于西方国家,且以中低位直肠癌患者较为常见。既往研究认为肿瘤部位距离肛门口小于5 cm的患者手术治疗常难以保留肛门,随着现代医学及器械的发展,这一瓶颈距离已经得到突破[13]。在手术标准切除低位直肠肿瘤前提下,目前手术总体保肛率较以往有较大提升,术中安全细致标准的操作是预防术后发生吻合口瘘的第一道关卡[14-15]。对于术中恢复肠管连续性但术后发生吻合口瘘的这部分患者,及早发现并给予及时准确的干预治疗显得尤为重要。既往根据患者盆腔引流液性状或全身炎症反应综合征诊断吻合口瘘已为时过晚,此时吻合口周围肠管已坏死、穿孔,临床治疗效果差甚至导致患者吻合口瘘性死亡[16]。因此,在患者出现临床症状前诊断吻合口瘘,将对提高术后并发症治愈率及减少住院时间意义重大,这亦符合现代加速康复外科理论[17]。目前,国内外对术后发生吻合口瘘的早期诊断研究较局限,本研究结合最新理论并分析该类患者早期血液学指标的变化,以期为预测早期吻合口瘘提供新思路。
我们的研究发现观察组和对照组术后3 d的CRP、WBC、NEU均高于术前水平,其可能的原因为CRP、WBC和NEU是机体非特异性炎症反应的指标,机体在手术应激或早期吻合口的微循环障碍的刺激下发生炎症级联反应。进一步分析得出观察组术后3 d的CRP、WBC、NEU均高于对照组,差异具有统计学意义,结果提示上述炎症指标水平在吻合口瘘患者外周血中均有升高。由于低位直肠癌常因肿瘤位于腹膜反折线以下、位置深入盆腔、周围解剖结构复杂、血管神经丰富,使得手术难度大、术中软组织损伤重,常导致术后局部组织水肿影响吻合口周围微循环供血[18-19],而术后早期吻合口局部情况的差异,可能是导致发生吻合口瘘的潜在原因,此时上述炎症指标的升高可能是后续发生的吻合口瘘的有效指标。此外由于恶性肿瘤的消耗作用、机体营养水平差及患者常合并有糖尿病、高血压等基础性疾病,更增加了吻合口瘘的发生风险[20-21]。多数患者在术后3 d行血常规和生化常规等检查,用以观察患者术后炎症反应、营养代谢、电解质等综合情况,术后3 d炎症指标的检测临床应用范围广、稳定性高,且又能反映吻合口的愈合状况。我们的研究亦观察到吻合口瘘患者术后3 d的炎症指标高于无吻合口瘘的患者,与上述结论较为符合,值得进一步研究。
本研究进一步采用ROC曲线分析指标的预测效能,结果发现:以70.41 mg/L为截点值,术后3 d CRP水平对诊断吻合口瘘发生的敏感性及特异性均超过80%,优于术后3 d WBC、NEU的诊断价值,提示CRP对预测低位直肠癌保肛术后吻合口瘘的发生具有良好的应用价值。上述研究结果提示在低位直肠癌术后早期,若临床检查发现患者CRP值升至或高于上述水平,提示该患者后续发生吻合口瘘的机会大为增加,此时给予及时正确的治疗以纠正或阻断吻合口瘘的进展,以提高临床治愈率、改善患者预后,这一结果与既往研究结果一致[22-23]。我们的研究显示,CRP在低位直肠癌保肛手术中预测吻合口瘘的应用价值较高,有望为早期发现吻合口瘘提供线索,且CRP的检测简便、廉价,临床普适性较高。但本研究为单中心研究,样本量有限,所得结果尚需多中心、大样本研究加以验证;且本研究为回顾性分析,时间节点选取相对单一,下一步还需全面分析可能对术后吻合口瘘具有预测诊断价值的所有指标及时间点。
综上,低位直肠癌保肛患者术后3 d CRP水平对吻合口瘘的发生有一定的预测诊断价值,具有一定临床实践参考价值。
