微切口白内障超声乳化联合双焦点散光人工晶体植入术有效性临床观察
2018-09-29邹浩东刘小虎乐山市中医医院眼科四川614000
邹浩东,曹 斌,刘小虎,李 娟(乐山市中医医院眼科,四川614000)
白内障为全球致盲第一的眼病,我国患病率达46.8%[1-2]。白内障超声乳化联合人工晶体植入术是目前治疗白内障最有效的方法。传统单焦点人工晶体可为患者提供良好的视觉功能,改善远视力[3]。然而,植入单焦点人工晶体患者最终需要佩戴眼镜来补偿近视力的缺失[4],且单焦点人工晶体不能矫正患者散光对视觉质量的影响。功能性近视力的丧失会给患者生活质量带来一系列影响[5],且屈光散光的控制对术后视觉质量也有直接影响,通过微小切口白内障手术植入双焦点人工晶体在光学性能方面显示出良好效果[6]。双焦点人工晶体的入射光线分为2种透镜能量:一种用于远视力,另一种用于近视力[7]。FERRER-BLASCO等[8]研究表明,高达22.0%的患者术前存在1.50 D以上的角膜散光,在角膜存在0.75 D以上的散光时就会影响视觉质量,故矫正散光对提高术后视觉质量非常必要。据报道,双焦点人工晶体可为患者提供满意的近视和远视功能[9],而多焦点散光人工晶体不仅能提高良好的远、近视力,且可矫正散光对视觉质量的干扰。本研究对本院收治的行白内障联合双焦点散光人工晶体植入术患者的临床资料进行了观察分析,现报道如下。
1 资料与方法
1.1 资料
1.1.1 一般资料 选取2014—2016年本院收治的行白内障联合人工晶体植入术患者25例(30眼),分为A 组[12例(15眼)]和 B组[13例(15眼)]。患者年龄60~71岁,平均(64.34±5.46)岁。A 组患者中男 7例(9眼),女 5例(6眼);B组患者中男8例(10眼),女5例(5眼)。
1.1.2 纳入标准 (1)术前晶体硬度按晶状体混浊分类法Ⅱ分为Ⅱ~Ⅳ级;(2)眼轴长度为 21~25 mm;(3)术前角膜散光大于1.00 D。
1.1.3 排除标准 (1)有角膜、晶体及内眼手术史;(2)合并翼状胬肉、角膜白斑、角膜斑翳、晶体脱位、青光眼、葡萄膜炎、视网膜脱离、视神经病变等疾病;(3)角膜散光大于3.00 D,不规则角膜散光。
1.2 方法
1.2.1 术前检查 所有患者术前均进行以下检查:眼科常规检查、血糖、血压、肝肾功能、血常规、裂隙灯、眼压、电脑验光、眼B超、黄斑相干断层成像、视盘相干断层成像、角膜内皮细胞计数、泪道冲洗、视野、视觉诱发电位、视网膜电流图、角膜曲率、A超、人工晶体生物测量仪(Carl Zeiss Meditec AG)测量晶体度数等。计算所需植入人工晶体度数及散光轴位。仔细检查术眼眼底,排除明显眼底病变影响术后效果者。因切口为1.8 mm,其所产生的手术源性散光极小,均为-0.15 D,故不予考虑。
1.2.2 手术方法 2组患者术前均签署手术知情同意书。A组植入双焦点散光人工晶体(蔡司人工晶体,Zeiss,GER,型号:5),B 组植入单焦点人工晶体。球镜度数范围为(+17.00)~(+24.00)D,柱镜度数范围为(-1.00)~(-0.30)D,A 常数为 118.9。同一主刀医生在显微镜下行标准白内障超声乳化吸除联合人工晶体囊袋内植入术。具体步骤:(1)术前患者取坐位在裂隙灯下定位,双眼平视前方,以记号笔在角膜缘 0°、90°、180°处做标记。(2)术前术眼散瞳,角膜表面麻醉,常规消毒、铺巾,贴透明贴膜,开睑器开睑,(右眼)于颞侧角膜缘11:00点位处做1.8 mm透明角膜切口,(左眼)于鼻侧角膜缘1:00点位处做1.8 mm透明角膜切口,前房注入粘弹剂,截囊针截囊,连续环形撕囊5.5 mm,前囊完全居中,水分离后常规超声乳化,注吸皮质,囊袋内填充粘弹剂,A组植入蔡司双焦点散光人工晶体,B组植入单焦点人工晶体清除前后房囊袋内粘弹剂后顺时针旋转至预定轴位,水密切口。(3)术毕给予妥布霉素地塞米松眼膏、小牛血去蛋白提取物眼用凝胶、重组牛碱性成纤维细胞生长因子眼用凝胶涂术眼,纱布眼罩包术眼。
1.2.3 术后处理及观察 2组患者术后均给予妥布霉素地塞米松滴眼液、双氯芬酸钠滴眼液,每天4次;随访观察8个月,分别记录2组患者术后1、6个月未矫正远视力(UDVA)、矫正远视力(CDVA)、裸眼近视力(UNVA)、角膜散光、角膜曲率、晶体位置及轴位等,询问患者术后是否感觉眩光或晕眩,是否对近距离阅读和远视力及日常生活感到满意;术后1、6个月分别用CSV-1000E测量CDVA下的对比敏感度(CS):在暗室中模拟患者单眼在眩光和无眩光2种状态下对4种空间频率(3、6、12、18 cpd)的 CS;6 个月后统计患者脱镜率。
1.3 统计学处理 应用SPSS19.0统计软件进行数据分析,计量资料以表示,采用重复测量的方差分析(方差齐)、LSD-t检验(方差不齐)、独立样本t检验、配对t检验等。P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者术前,术后1、6个月视力情况比较 2组患者术后1个月UDVA均大于或等于0.8,术后UDVA、UNVA均明显优于术前;2组患者术后6个月CDVA均大于或等于1.0,2组患者CDVA比较,差异无统计学意义(P>0.05);A 组患者术后 1、6个月 UNVA 明显优于B组,差异均有统计学意义(P<0.05)。见表1。
2.2 2组患者术后1、6个月晶体偏斜度比较 2组患者术后1、6个月人工晶体偏移随术后随访时间轻度增加,但增加幅度不大,且术后6个月无一例患者晶体偏斜度超过4°。见表2。
表1 2组患者术前,术后1、6个月视力情况比较(±s)
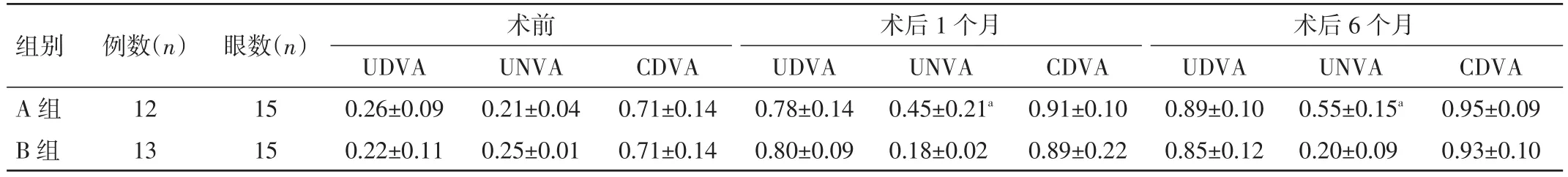
表1 2组患者术前,术后1、6个月视力情况比较(±s)
注:与B组同时间点比较,aP<0.05
组别A组B组术前术后1个月术后6个月CDVA 0.95±0.09 0.93±0.10例数(n)12 13眼数(n)15 15 UDVA 0.26±0.09 0.22±0.11 UNVA 0.21±0.04 0.25±0.01 CDVA 0.71±0.14 0.71±0.14 UDVA 0.78±0.14 0.80±0.09 UNVA 0.45±0.21a 0.18±0.02 CDVA 0.91±0.10 0.89±0.22 UDVA 0.89±0.10 0.85±0.12 UNVA 0.55±0.15a 0.20±0.09
表2 2组患者术后1、6个月晶体偏斜度比较(±s,°)

表2 2组患者术后1、6个月晶体偏斜度比较(±s,°)
注:-表示无此项
A组B组15 15 12 13 FP 1.45±0.25 1.50±0.11 4.342 0.061- ---1.24±0.73 1.33±0.65 4.688 0.058
表3 2组患者术前,术后1、6个月散光情况比较(±s,D)

表3 2组患者术前,术后1、6个月散光情况比较(±s,D)
注:-表示无此项
组别A组B组例数(n)12 13眼数(n)15 15角膜散光总散光术后6个月0.49±0.11 1.25±0.11 1.570 0.000术前1.55±0.23 1.22±0.21 0.630 0.350术后1个月0.48±0.25 1.18±0.25 1.220 0.010术后1个月0.51±0.31 1.22±0.18 1.110 0.040术后6个月0.46±0.05 1.05±0.19 0.580 0.030术前1.75±0.35 1.45±0.29 0.860 0.870 t P----
2.3 2组患者术前,术后1、6个月散光情况比较 2组患者术前角膜及总散光情况比较,差异均无统计学意义(P>0.05);2组患者术后1、6个月角膜及总散光情况比较,差异均有统计学意义(P<0.05)。见表3。
2.4 2组患者术后脱镜率及并发症发生情况比较 2组患者均对手术结果满意,满意率为100.0%;术后6个月远视脱镜率也为100.0%(30/30)。A组患者阅读能力、远视力、所有距离进行日常活动、使用计算机方面均感到满意,B组患者近视力稍感吃力。2组患者在手术中均未出现后囊膜破裂、人工晶体不能植入/植入后明显移位等;且术后随访观察期间无一例术眼出现角膜内皮失代偿、晶体脱位、眼压增高等并发症。未发生人工晶体旋转过大影响术后视觉质量等情况。
2.5 2组患者术前,术后1、6个月无眩光和眩光条件下不同空间频率CS比较 2组患者术后1、6个月在无眩光和眩光条件下各空间频率CS均明显提高,差异均有统计学意义(P<0.05)。A 组患者在低中频区(3、6、12 cpd)术后CS有所提高,但2组患者在低中频区(3、6、12 cpd)术后 CS 比较,差异均无统计学意义(P>0.05);A组患者在高频区(18 cpd)术后CS明显高于B组,差异均有统计学意义(P<0.05)。见表 4。
3 讨 论
白内障复明手术已进展为一种屈光手术。既往研究发现,超乳吸出白内障联合植入双焦点人工晶体能提供优良舒适的术后远、近视力[10],可满足患者较高的视觉要求。由于植入单焦点人工晶体术后视近时需戴眼镜来补充[11],故双焦点人工晶体越来越被患者认可,且植入双焦点人工晶体的远、近视力均能达到很高的水平。尽管现在人工晶体计算方面取得了长足进展,但双焦点人工晶体植入术后可能存在残余术后散光。同时,由于双焦点人工晶体可将入眼光线分成两部分,致使术后患者对残余散光更为敏感。
当下矫正散光的方法有戴镜、术中松解角膜、准分子及飞秒激光矫正等,但这些方法大部分可能发生散光回退,甚至散光增加等不良情况[12]。双焦点散光人工晶体能将光能分配到不同焦点,远焦点光下降使散光对患者造成的模糊图像影响变小,且能术中矫正散光,故选择具有矫正散光功能的人工晶体具有一定优势。
据文献报道,约10.0%白内障患者角膜散光超过2.00 D,1.00~2.00 D者占20.0%,而70.0%低于1.00 D[8],术前角膜散光1.00 D以下对患者视觉图像影响较小[13],只要术前角膜散光超过1.00 D均应予以矫正。植入双焦点散光人工晶体是一种术后效果预测性佳、可复制性、安全且有效的矫正散光的方法。
表4 2组患者术前,术后1、6个月无眩光和眩光条件下不同空间频率CS比较(±s)

表4 2组患者术前,术后1、6个月无眩光和眩光条件下不同空间频率CS比较(±s)
组别A组[n=12(15眼)]无眩光空间频率(cpd)术前 术后1个月 术后6个月F P 3 6 1 2 18眩光空间频率(cpd)1.31±0.22 1.26±0.17 0.45±0.26 0.33±0.23 1.99±0.31 1.76±0.18 1.44±0.25 0.98±0.32 2.56±0.31 2.29±0.22 2.11±0.28 1.77±0.23 37.267 60.289 65.892 178.272 0.000 0.000 0.000 0.000 3 6 1 2 18 B组[n=13(15眼)]无眩光空间频率(cpd)0.20±0.02 0.33±0.08 0.31±0.11 0.09±0.13 1.41±0.24 1.35±0.20 1.28±0.25 0.94±0.09 1.98±0.31 1.89±0.19 1.82±0.28 1.47±0.28 48.987 57.380 87.278 128.370 0.000 0.000 0.000 0.000 3 6 1 2 18眩光空间频率(cpd)1.33±0.25 1.28±020 0.38±0.36 0.29±0.21 1.25±0.25 1.17±0.11 1.04±0.05 0.54±0.22 1.86±0.21 1.79±0.18 1.68±0.18 1.29±0.13 23.267 32.290 40.820 109.220 0.000 0.000 0.000 0.000 3 6 1 2 18 0.25±0.11 0.31±0.18 0.34±0.01 0.39±0.22 0.84±0.21 0.66±0.22 0.68±0.10 0.65±0.02 1.44±0.21 1.38±0.16 1.35±0.08 1.03±0.05 34.987 39.376 53.250 89.220 0.000 0.000 0.000 0.000
本研究选用的蔡司双焦点散光人工晶体为独特的双面环形圆纹曲面设计,使预装式双曲面人工晶体在具有更高的成像质量同时,也使柱镜屈光范围达到12.00 D,光学部功能不依赖瞳孔大小而发挥作用,具备更强的拟调节力;平滑微相位技术减少了眩光和散射光线,提高了成像质量;光线不对称分布于远焦点(65.0%)和近焦点(35.0%),进而改善CS;优化的非球面可用于矫正角膜球差,改善视觉质量尤其是调高CS,更接近生理性人工晶体,能更好地改善术后视力;其具有独有的双面散光矫正设计,具有更优的视觉体验,能在不改变角膜形态且具有一体多用的情况下矫正术眼散光,避免术后散光的困扰;术中不必区分正反面,植入安放更简便。微小切口超声乳化植入双焦点散光人工晶体具有微创、微痛、时间短等优点,且对角膜损伤小,在手术同时矫正术前散光,不需再次手术治疗,是一种较安全、不良反应少、效果明确的矫正散光方法。
眼球散光以角膜散光为主,本研究采用的型号为SN1S1418660102的蔡司双焦点散光人工晶体,矫正角膜散光,成功完成15只术眼的手术。从表1可见,2组患者在术后均有较好的裸眼远视力,但A组患者中,不但近视力较好且术后散光也基本矫正,随着随访时间延长呈良性增长趋势。2组患者术后1个月UDVA基本接近最佳,随着术后恢复及患者适应时间延长其还可进一步提高,推测与视觉环境的适应能力及术后角膜水肿等有关。
FERREIRA等[14]发现,双焦点散光人工晶体植入术后不仅具有良好的远视力,也具有较好的近视力,但其未明确指出术后视力递增的原因且未参考术前散光大于1.00 D者对视觉的影响。因为术前检查及术中操作等原因,术后不可避免地残留不同程度散光,术后角膜残留散光仍会影响患者术后视力,而决定残留散光最关键的因素是术前散光大小及手术切口导致的散光。
本研究采用的手术切口为1.8 mm大小,术源性散光大概为-0.15 D,对术后散光影响极小。本研究结果显示,A组患者术后1、6个月散光较术前明显改善,但B组患者仍残留散光变化不大,说明双焦点散光人工晶体能有效矫正术前散光,但必须考虑术后恢复时间及患者适应度的影响。推测本研究的术后效果具有一定可预测性,可满足具有更高视觉感受患者的需求。
LAW等[15]进行的前瞻性研究表明,术后就诊患者的等效球镜范围为(-0.50)~(+0.75)D。MOJZIS 等[16]研究也得到相似的结果,86.67%患者植入三焦点人工晶体术后等效球镜在±0.50 D内。本研究在患者满意度方面,大部分患者在术后初期观察到眩光现象,术后3个月所有患者的眩光现象明显减少。LAW等[15]研究也证实了随着时间的推移患者光晕感知减弱。同时,由于双焦点人工晶体在远、近距离均提供了功能性视力的能力,可以克服光学质量的相对限制,故患者满意度较高。
本研究结果显示,A组患者CS较B组明显增加,尤其以高频率最显著,可能与矫正散光及近视力调高有关。视觉的形成与一系列神经通道有关,且每条通道只对特定方向及特定范围内的空间频率敏感。而普通视力检查只能反映一个通道的敏感性,但CS是与视觉相关神经通道的整体反应,故本研究测试了患者CS以求提供更多证据。有研究表明,随着散光增加,CS降低,且受影响的空间频率由高频向中低频转变[17],这也印证了本研究矫正散光对CS调高明显的结果。
此外,蔡司双焦点散光人工晶体矫正散光的效果还与其是否能长期保持稳定居于囊袋内密切相关,其稳定性受人工晶体移位、囊袋大小及收缩压力、瞳孔收缩、粘弹剂残留、眼轴、人工晶体光学面材质及襻的设计等多种因素影响[18]。1°的晶体轴位偏离就会丧失3.3%的散光矫正功效,通常在白内障术后1 h即有晶体旋转、漂移,且与晶体柱镜度数呈正比,与晶体设计及囊袋大小等因素相关密切。
当偏离度超过30°则散光晶体的作用就被完全抵消[19],甚至会加重散光,严重影响术后疗效及视觉质量。本研究采用的蔡司双焦点散光人工晶体,具有明显的轴向标识,准确、便利;四襻设计使其居中稳定更佳,并可双向调整轴向,可调节性较好,4点固定的原理确保了人工晶体术后优良的稳定性和居中性,晶体良好稳定性保证了术后晶体旋转小,矫正散光效果稳定,为术后高视觉质量的稳定提供了一定条件。
本研究结果显示,A组患者术后1、6个月均表现出良好的稳定性,人工晶体旋转度小,同时,无一例患者晶体旋转度数超过4°。证实了该晶体稳定性良好的优点,为散光白内障患者提供了良好的术后散光矫正效果。
蔡司双焦点散光人工晶体能在白内障和屈光晶体交换术后提供有效的远、近视力,矫正术前散光对视力的影响,具有高水平的视觉质量和患者满意度及无光学干扰现象。且该晶体在术后的旋转稳定性、术后效果的可预测性方面均具有一定优势,使合并散光的白内障患者术后脱镜率大大提高,本研究结果与国内巨朝娟等[20]研究结果相近。
据文献报道,其他双焦点散光人工晶体AT LISA环形曲面的909M也可获得卓越的远、近视力和极高的CS[21-22]。故作者认为,人工晶体的选择应参考患者的职业和日常活动。要取得良好临床疗效和患者高满意度,需要注意患者的选择、术前生物学测量、术中操作及术后管理等细节。蔡司双焦点散光人工晶体为术前合并散光的白内障患者提供了一种新的解决方案,可以预见该晶体在今后的白内障手术中也将运用得更加广泛。
