B超引导内镜在妊娠合并重症胰腺炎中的价值
2018-09-20费卯云
王 耀,费卯云
(湖州市第一人民医院肝胆外科,浙江 湖州 313000)
急性胰腺炎(acute pancreatitis,AP)是由于多种致病因素所导致的胰酶的异常激活,从而使胰腺组织自我消化,进而引起一系列临床表现的常见急腹症[1]。按照严重程度,急性胰腺炎分为轻症急性胰腺炎和重症急性胰腺炎[2]。有研究表明,妇女在妊娠期间,发生AP的概率约为3/10 000[3]。重症胰腺炎为急性胰腺炎的危重阶段,妊娠期合并重症胰腺炎相对罕见,其典型的特点是发病急、临床表现不典型、病情进展迅猛、并发症比较多、病死率较高,如果不能够针对疾病及时作出科学的、合理的临床治疗,其后果不堪设想,严重的可能会导致孕妇和胎儿双亡[4-5]。在孕妇的整个孕程中均有可能发生急性重症胰腺炎,不过以妊娠中晚期比较常见[6]。妊娠期的AP患者典型临床类型为水肿型,其出血坏死型的患者为少数,其疾病的原因大都为胆石症和高脂血症[7]。现在将2015年至2017年在湖州市第一人民医院住院治疗的妊娠合并急性重症胰腺炎的患者进行研究,对于妊娠期的重症胰腺炎病人在早期(72h内)行B超引导下的减压引流术,尽量避免在常规内镜下行逆行胰胆管造影术对孕妇和胎儿所造成的危害,评估其临床效果。
1资料与方法
1.1研究对象
选取2015年1月至2017年12月在湖州市第一人民医院肝胆外科的住院患者,纳入标准为:①年龄满18周岁;②诊断为急性重症胰腺炎,诊断均符合2012年中华医学会消化病学分会胰腺病学组制订《中国急性胰腺炎诊治指南》 的标准;③患者处于妊娠期;④未合并其他疾病;⑤同意本研究,并且签署知情同意书。排除标准为:①年龄尚不满18周岁;②合并严重的疾病;③神志不清,而且临床依从性差;④患者本人或者家属不同意本研究的内容。
根据上述纳入以及排除的标准,有60例患者被纳入本研究中,随机将受试者分为综合治疗组和对照组。综合治疗组有30例患者,平均年龄为(27.1±3.8)岁,孕周为(32.2±5.1)周,胆源性的胰腺炎有18例,占60.00%,非胆源性胰腺炎有12例,占40.00%;对照组的患者有30例,平均年龄为(26.8±3.1)岁,孕周为(33.5±4.7)周,胆源性的胰腺炎有19例,占63.33%,非胆源性胰腺炎有11例,占36.67%。
1.2方法
1.2.1对照组患者治疗方法
针对对照组的患者,以多学科共同的会诊治疗为主导,多学科会诊包括产科、肝胆外科、营养科等相关科室,给予患者常规的营养支持、给予抗生素、适当时机的产科终止妊娠、外科胰腺休息治疗(禁食、抑制胰腺外分泌以及抑酸),在患者终止妊娠后,进行常规的内窥镜逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP),及时的清楚脓肿和坏死的组织。对于高脂血症的患者,需进行血浆置换,对于呼吸衰竭的患者行呼吸机和连续肾脏替代治疗(continuous renal replacement therapy,CRRT)治疗等。
1.2.2综合治疗组患者治疗方法
对于综合治疗组的患者,多学科共同的会诊治疗为基础,多学科会诊包括产科、肝胆外科、营养科等相关科室,在入院行外科综合治疗的同时,在入院早期的72h内行鼻胆管引流术(endoscopic nasobiliary drainage,ENBD)和十二指肠乳头括约肌切开术(endoscopic sphincterotomy,EST)。其手术的治疗方法为:在导丝的引导之下,对患者行选择性的胆管插管。在B超下可发现胆管内两条平行的光带,拔出导丝,用导管回抽胆汁;判断进入左、右肝管及胆管的位置,用带有金属环的扩张管,在B超下寻找金属环进行位置的判定与距离的测量。在B超的引导下,用导丝行ENBD引流术以及EST术。
1.2.3评估指标
对于综合治疗组和对照组患者,评价两组病人治疗前和治疗7天后的总胆红素、谷草转氨酶的差异,观察并且记录两组患者腹痛的缓解时间、肠功能的恢复时间、住院天数、妊娠终止率和并发症的差异。对于常规的肠功能恢复指标是:腹胀腹痛能够明显的缓解,有排气排便,3~5次/天,可以开通患者的肠内营养时间。
1.3统计学方法
本研究中的所有数据全部采用统计学软件SPSS 19.0进行分析,计量资料使用均数±标准差,组间差异运用t检验。计数的资料使用例数(百分比)表示,组间比较均采用χ2检验,P<0.05被视为差异具有统计学的意义。
2结果
2.1手术操作的安全性及插管的成功率
对于入组的患者,经内镜检查,可以发现肠腔黏膜内有明显的充血水肿、乳头水肿,而且开头比较小。在综合治疗组有30例患者,有28例插管成功, 2名患者插管未成功,故而放弃了内镜下的治疗,其插管的成功率为93.33%(28/30)。给患者行EST之后,发现压力比较高的胆汁溢出来,有15例患者有黑色浓稠的胆汁,没有发生与操作相关的并发症,没有出现由于内镜治疗而导致的胎儿死亡、急性胰腺炎及流产的病例。
2.2总胆红素和谷丙转氨酶的评估
两组患者治疗前总胆红素、谷丙转氨酶比较均无显著性差异(均P>0.05),两组患者治疗后总胆红素、谷丙转氨酶均较治疗前显著下降(均P<0.05),但综合治疗组总胆红素、谷丙转氨酶均显著低于对照组(均P<0.05),见表1。
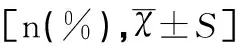
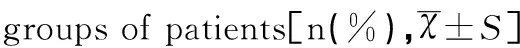

项目综合治疗组(n=30)对照组(n=30)tP总胆红素(mmol/L) 治疗前94.52±40.2190.14±30.520.410.68 治疗7天后43.58±58.4766.85±31.452.710.01t2.352.01P0.020.03谷丙转氨酶(U/L) 治疗前284.56±115.68278.69±93.150.190.85 治疗7天后127.98±41.54175.47±31.414.350.00t4.313.24P0.010.04
2.3腹痛缓解时间、肠功能恢复时间的比较
综合治疗组患者腹痛缓解时间、肠功能恢复时间均显著短于对照组(均P<0.05),见表2。

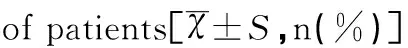

组别例数(n)腹痛的缓解时间(天)肠功能的恢复时间(天)治疗组304.89±3.0512.41±2.15对照组306.13±2.4315.18±3.02t2.713.80P0.010.00
2.4住院天数、妊娠终止率和并发症的评估
综合治疗组30天内并发症发生率、7天内终止妊娠率均显著低于对照组(均P<0.05),其住院天数显著短于对照组(P<0.05),见表3。

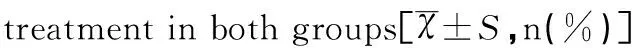
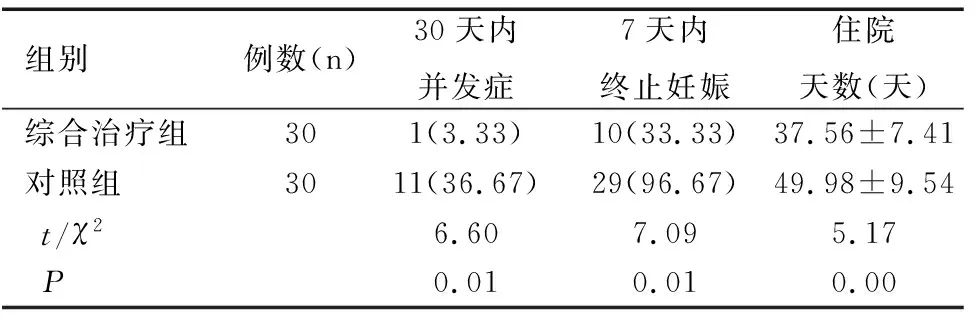
组别例数(n)30天内并发症7天内终止妊娠住院天数(天)综合治疗组301(3.33)10(33.33)37.56±7.41对照组3011(36.67)29(96.67)49.98±9.54t/χ26.607.095.17P 0.010.010.00
3讨论
3.1多学科协作在本治疗中的作用
重症胰腺炎病情凶险,病人往往面临两大致命考验:全身炎症反应综合征和多器官功能衰竭[8]。近年来,构建以外科重症监护室(SICU)为治疗基地的多学科协作体系,确保重要脏器功能的重症胰腺炎治疗理念,逐渐成为外科医生的共识[9]。基于妊娠期特殊情况,加之本操作的复杂性,要完成对妊娠重症胰腺炎女性“鼻导管引流术(ENBD)”和“十二指肠乳头括约肌切开术(EST)”,更需要多学科的相互协作。重症胰腺炎是急性胰腺炎的危重阶段,加之患者处于妊娠状态,因此多学科会诊、多学科配合至关重要。在本治疗中,产科医生的作用至关重要,需全程检测孕妇生命体征及胎儿在宫内情况变化,如患者合并高血压等心血管疾病,还需心内科医生全程监护心率、血压变化,及时处理突发情况。此操作是在B超引导下内镜治疗,因此需彩超室医师和消化科医师相互配合,术后还需请营养科会诊,指导液体及营养支持治疗。因此本治疗的成功是建立在多学科高度协作基础之上的。
3.2 B超引导内镜的安全性及插管成功率较高
由于妊娠合并急性重症胰腺炎的发病率比较低,但是由于此类患者受到生理状态改变及胎儿等因素的影响,其起病急、临床症状比较重、死亡率比较高,药物的保守治疗临床起效比较慢,尚不能够针对病因进行临床治疗,而手术治疗的创伤比较大,而且风险较高,疗效尚不确定,所以在妊娠合并急性重症胰腺炎的患者疾病的早期行内镜介入治疗就显得很有必要[10-11]。在疾病早期行内镜介入治疗的方法,其不仅仅创伤比较小、风险比较低,而且还能够解除患者胰胆管开口的梗阻,从而降低胰胆管的内部压力,在临床上具有良好的治疗效果。本研究显示,在B超引导的内镜下,行ENBD和EST手术的插管成功率比较高,能够达到90.91%,能够显著的提高手术的成功率。
3.3 B超引导内镜能显著降低总胆红素和谷丙转氨酶
目前,妊娠合并急性重症胰腺炎是一类能够严重的危害到孕妇以及胎儿健康的妊娠时期的并发疾病,其最主要原因是胆道结石,所以妊娠合并急性胆源性的胰腺炎比较多见,其疾病一般好发于妊娠的中期以及晚期[12]。本研究中,在B超引导内镜下手术,患者的总胆红素和谷丙转氨酶,比常规的对照组下降的要快,在术后7天时比对照组显著降低(P<0.05),这说明B超引导内镜下手术能够显著的缩短肝功能恢复的时间。
3.4腹痛缓解时间和肠功能恢复时间
对于妊娠期重症胰腺炎患者来说,选择安全有效可行的临床方法行ENBD和EST手术是目前尚需要进一步讨论的问题[13],本研究在疾病的早期,在B超引导下行ENBD和EST手术治疗期间,发现十二指肠乳头出现了明显的水肿,更甚者其乳头的开口模糊无法辨认,非胆源性和胆源性的胰腺炎患者在行EST手术后都能够发现高压性的胆汁流出,这表明了妊娠期的急性重症胰腺炎有胰液、胆汁引流不通畅的状况。在本研究中,综合治疗组的患者其腹痛的缓解时间明显比对照组患者短(P<0.05),这说明在B超引导内镜下手术能够显著的缩短患者的腹痛时间,亦能够显著的缩短患者的肠功能恢复时间。
3.5 降低术后并发症及住院天数
有的研究者考虑凡是符合重症胰腺炎诊断的患者,在经过外科的积极治疗24h之后,若临床症状没有缓解,建议在入院72h之内行ENBD联合EST手术进行临床治疗[14]。有大型研究发现,对于妊娠期合并胆源性急性重症胰腺炎的患者,在疾病的48~72h内行ENBD和EST手术,能够显著的降低患者的并发症以及孕妇和胎儿的病死率,其临床的治疗效果已经得到了肯定[15]。本研究数据显示,综合治疗组的患者其住院天数普遍比对照组少,且7天妊娠终止率比对照组高,同时术后的并发症比对照组低(P<0.05),这说明B超引导内镜下手术能够提高患者的生活质量与预后。
综上所述,本研究表明针对妊娠期的急性重症胰腺炎的患者,于72h内在B超引导的内镜下,及时行ENBD术和EST术,能够取得较好的临床治疗效果,值得在产科以及肝胆外科发展。
