B超联合促甲状腺素与甲状腺球蛋白比值检查诊断甲状腺结节良恶性价值分析
2018-09-17杜海燕刘美快黄督平李佳曾玲燕
杜海燕,刘美快,黄督平,李佳,曾玲燕
(温州医科大学附属第一医院,a 超声科,b 甲乳外科,温州 825000)
甲状腺结节是指甲状腺内存在肿物,分为多发和单发,多发的发生率高于单发[1]。甲状腺结节是诱发甲状腺癌最主要的因素,且单发结节发生癌变的概率非常高,一旦形成甲状腺癌,会对患者的呼吸系统以及肝肾功能造成损害,产生声音嘶哑、呼吸及吞吐困难等并发症,进而严重影响患者的身心健康,甚至会对其生命安全构成威胁[2-3]。因此,需采用有效方法对甲状腺结节进行早期诊断,并辨别结节的良恶性。B超、促甲状腺素(TSH)与甲状腺球蛋白(Tg)比值检查诊断甲状腺结节良恶性均具有一定的效果,两者联合检测,或可进一步提高诊断结果的准确性[4]。为此,本研究对60例甲状腺结节患者的临床诊断资料进行回顾性分析,并对比B超、TSH/Tg单独检查及联合检查的诊断价值。
1 资料与方法
1.1 一般资料 选取我院2017年6月到2018年6月期间60例甲状腺结节患者作为研究对象,所有患者均手术病理诊断证实。入组标准:①临床资料完整、有效;②有完整的病理结果;③符合手术指征,均行甲状腺(次)全切除术治疗;④对本研知情且同意。排除标准:①精神疾病;②血液系统疾病;③其他恶性肿瘤;④妊娠、哺乳期妇女。本研究已经医院伦理委员会同意并批准。60例患者中,男23例,女37例;年龄范围37~80岁,年龄(41.2±8.7)岁,病程范围1个月至12年,病程(2.4±1.7)年;结节直径范围1~4 cm,结节直径(2.2±0.3)cm;单发结节41例,多发结节19例;良性结节43例,恶性结节17例;疾病类型中,甲状腺腺瘤39例,结节性甲状腺肿17例,甲状腺高功能腺瘤2例,甲状腺囊肿1例,桥本甲状腺肿1例。
1.2 方法
1.2.1 手术病理诊断方法 手术切除标本,固定,脱水、石蜡包埋、切片、苏木精、伊红染色剂;运用光镜进行观察,分析病理类型[5]。
1.2.2 B超检查方法 选用飞利浦iU22超声诊断仪,探头频率为10 MHz。患者体位为仰卧位,使其头部向下、肩膀抬高,确保甲状腺与结节的充分暴露。对患者实施二维超声检查,对甲状腺结节的具体位置、大小、数目、甲状腺内部血流情况、边界以及内部回声等相关指标进行扫查。甲状腺结节回声水平分6级:即无回声、极低回声(低于颈前肌肉回声)、低回声(高于颈前肌肉但低于甲状腺肿瘤临近正常腺体回声)、等回声(和甲状腺肿瘤邻近正常腺体回声相近)、高回声(高于甲状腺肿瘤临近正常腺体回声)、强回声(钙化伴或不伴声影)。结节邻近声晕分成3类:无声晕;有规则声晕,完整且厚度均匀;有不规则声晕,不完整且厚度不一[6]。钙化分4型:Ⅰ型(微钙化):实性结节内有斑点状强回声,直径不足2 mm;Ⅱ型(粗块状钙化):实性结节内有团块状强回声,伴有声影,直径超过2 mm;Ⅲ型(环状或弧状钙化):实性结节边缘有弧形或环状强回声,或只有结节前缘弧形强回声且伴声影;IV型(囊性结节内钙化):囊性结节内有大小不一的强回声,结节最大切面内囊性区域部分面积大于整个结节切面面积的1/3[7]。
1.2.3 TSH、Tg检查方法 患者晨起空腹采血,3000 r/min离心10 min,取血清于4 h内进行检测。运用centaur xp全自动化学发光检测仪检测TSH,运用罗氏cobas E411全自动化学发光检测仪检测Tg,所用试剂均与之配套[8]。TSH正常值为0.15~5.5 mIU/L,Tg正常值为2.5~7.7 μg/L;TSH/Tg值为TSH值除以Tg值乘以1000,诊断切值为179.68 IU/g,良性结节:TSH/Tg值>234.6 IU/g,恶性结节:TSH/Tg值>387.7 IU/g[9]。
1.3 观察指标 对比手术病理诊断结果,分析B超检查、TSH/Tg检查以及B超联合TSH/Tg检查诊断甲状腺结节良恶性的临床应用价值。阳性率=阳性例数/总人数。阴性率=阴性例数/总人数。以手术病理诊断结果为金标准,评估三种诊断方法的准确度、敏感度、特异度、阳性预测值、阴性预测值,其中:
准确度为诊断符合例数占总检查例数的比例,计算公式为(真阳性+真阴性)/(真阳性+假阳性+真阴性+假阴性);
灵敏度为患者中诊断结果为阳性的比例,计算公式为真阳性/(真阳性+假阴性);
特异度为非患者中诊断结果为阴性的比例,计算公式为真阴性/(假阳性+真阴性);
阳性预测值为诊断结果为阳性的病例中,实际为阳性的概率,计算公式为真阳性/(真阳性+假阳性);
阴性预测值为诊断结果为阴性的病例中,实际为阴性的概率,计算公式为真阴性/(真阴性+假阴性)。
1.4 统计学处理 选用SPPS19.0系统进行数据分析。观测资料均为计数数据,以例数及%表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 三种诊断结果与病理诊断结果的比较 B超检查检出甲状腺结节良性33例,恶性11例;TSH/Tg检查检出甲状腺结节良性30例,恶性9例,B超联合TSH/Tg检查检出甲状腺结节良性39例,恶性15例。见表1。
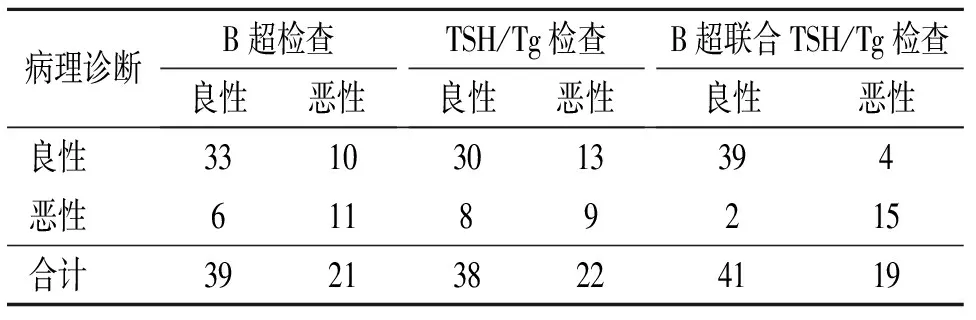
表1 60例患者中三种检查方式与病理诊断结果的比较(例)
2.2 三种检查方法诊断甲状腺结节良恶性价值比较 B超检查诊断甲状腺结节良恶性的准确度、敏感度、特异度、阳性预测值、阴性预测值依次为73.3%、84.6%、52.4%、76.7%、64.7%。
TSH/Tg检查诊断甲状腺结节良恶性的准确度、敏感度、特异度、阳性预测值、阴性预测值依次为65.0%、78.9%、40.9%、69.8%、52.9%。
B超联合TSH/Tg检查诊断甲状腺结节良恶性的准确度、敏感度、特异度、阳性预测值、阴性预测值依次为90.0%、95.1%、78.9%、90.7%、88.2%。
B超联合TSH/Tg检查诊断的准确度、敏感度、特异度、阳性预测值、阴性预测值均高于B超检查与TSH/Tg检查,各组差别较明显。见表2。
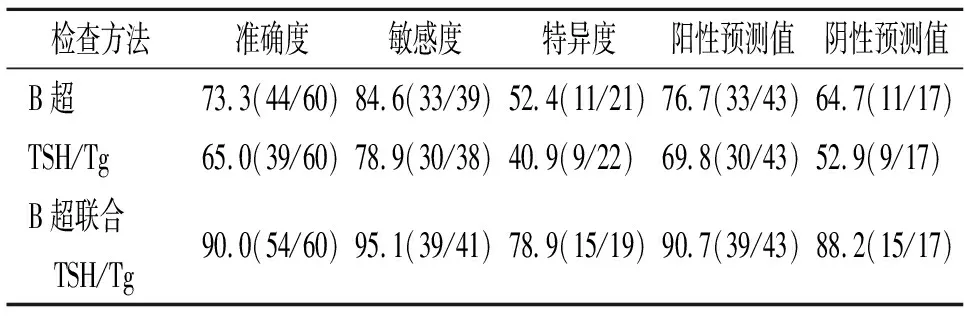
表2 三种检查方法诊断甲状腺结节良恶性价值比较[%(例/例)]
注:TSH为促甲状腺素,Tg为甲状腺球蛋白
3 讨论
运用B超检查甲状腺结节,可获得较为清晰的影像图,良性结节的影像特征主要表现为:呈高回声、等回声或无回声的囊性结构,可见块状、弧形钙化,淋巴结肿大较罕见,其中高回声与囊性结构是诊断良性结节的重要参考依据;恶性结节的影像特征主要表现为:呈低回声的实性结构,结节内可见微粒样或簇状钙化,常可见淋巴结肿大[10-11]。
有研究报道指出,甲状腺恶性结节患者的TSH水平明显高于甲状腺良性结节患者,原因主要在于:TSH可促使甲状腺滤泡上皮细胞增生,导致甲状腺增生[12]。另有文献指出,TSH检测值越高,则甲状腺癌的患病率越高,特别是在甲状腺乳头状癌患者中,TSH水平的参考价值更高[13]。由此推测,TSH水平能作为判断甲状腺结节良恶性的参考指标。Tg在甲状腺癌患者中的高表达早已获得认可,因此临床上常将其作为甲状腺癌的预测因子[14]。但是,Tg水平受TSH受体激活程度的影响,其检测值会因TSH水平的变化而变化[15]。因此目前认为,以TSH/Tg作为诊断甲状腺结节良恶性的参考指标更为准确[16]。
然而,不足的是,B超诊断甲状腺肿瘤的声像图表现呈多样性,且存在良、恶性结节并存的情况,恶性甲状腺结节的初期影像图表现又与腺瘤极为相似,导致其诊断的符合率降低,易出现误诊;而TSH/Tg并不能作为甲状腺结节性质的独立诊断指标,因此有必要将两者联合应用进行甲状腺结节良恶性的诊断。
本研究对比分析了B超、TSH/Tg以及B超联合TSH/Tg检查诊断甲状腺结节良恶性的应用价值,结果显示,B超联合TSH/Tg检查的诊断的准确度、敏感度、特异度、阳性预测值、阴性预测值均高于B超检查与TSH/Tg检查,由此提示,在甲状腺结节良恶性的诊断中,B超联合TSH/Tg检查可发挥较高的应用价值,有助于提高临床诊断的准确性。
综上所述,B超联合TSH/Tg检查可提高甲状腺结节良恶性的鉴别价值。
