老年食管癌患者术中行双肺通气降低术后肺部并发症的分析
2018-09-14曲明江卢卫平
曲明江,王 宝,王 哲,卢卫平
(吉林省肿瘤医院胸外二科,吉林 长春 130012)
在我国消化系统恶性肿瘤中,食管癌的发病率一直是居于前列[1],在外科治疗过程中涉及胸腔、腹腔,对肺功能影响较大,术后容易出现肺部并发症,其是食管癌术后最主要的致死病因[2]。尤其是老年患者,高龄本身就是食管癌术后出现肺部并发症的独立危险因素[3],所以老年食管癌患者术中做好对肺功能的有效保护是降低术后肺部并发症发生率的关键因素。现通过我院2012年6月~2017年1月的48例外科治疗的老年食管癌患者,针对食管癌手术中的不同通气方式进行对比分析,探讨开放手术术中持续双肺通气对老年食管癌患者术后肺功能的保护作用及降低肺部并发症发生率的意义。
1 资料与方法
1.1一般资料:回顾性调查我院2012年6月~2017年1月的老年食管癌患者48例,均为男性,年龄63~73岁,平均(68±4.9)岁。胸下段食管癌38例,胸中段食管癌10例;TNM分期:Ⅱa期6例,Ⅱb期11例,Ⅲ期31例。嗜烟33例,嗜酒36例,冠心病25例,高血压28例,其他心血管疾病( 包括心律失常、心肌缺血等) 8例,糖尿病4例。术前肺功能检查:FEV1占预计值%>80% 19例,FEV1占预计值%在50%~79% 26例,FEV1占预计值%在30%~49% 3例。所有患者术前活检病理,病理分型均为鳞状细胞癌。患者随机分为术中持续双肺通气组及单侧肺通气组两组,每组24例,两组患者各项因素比较,差异无统计学意义(P>0.05)。肺部并发症统计:是否出现呼吸衰竭;是否合并肺不张;是否出现肺内感染(相关临床资料见表1)。其他术中、术后指标统计:术中出血量、术后胸引量、手术时间(相关临床资料见表2)。
1.2方法
1.2.1围手术期处理:所有患者均行食管癌术前常规检查,营养不良者给予营养支持治疗,嗜烟、嗜酒者术前戒烟、戒酒1~2周,合并呼吸、循环系统疾病患者给予药物治疗及进行合理功能锻炼,术前充分呼吸道准备,合并肺部感染者给予抗生素治疗。术前0.5~2 h预防应用抗生素,手术时间超过3 h术中追加1次。单肺通气组麻醉采用双腔气管插管复合静脉全身麻醉,术中单侧肺通气;双侧肺通气组麻醉采用单腔气管插管复合静脉全身麻醉,术中持续双侧肺通气。手术采取经左胸食管癌切除、食管胃吻合术式,胸胃行管状胃处理,淋巴结二野清扫术,术后均常规留置胃管、营养管,行胃肠减压、抑酸、抗炎、雾化、辅助排痰等治疗,对呼吸衰竭、咳痰无力者给予呼吸机辅助呼吸、支气管镜吸痰、行气管切开术等治疗,必要时转入ICU病房。并且均行自控泵硬膜外镇痛。
1.2.2观察指标:术后肺部感染率、肺不张、呼吸衰竭发生率;手术术中失血量、手术时间、胸引量。
1.3统计学方法:数据采用SPSS 19.0统计软件进行统计分析,单因素计数资料采用t检验与χ2检验。P<0.05为差异有统计学意义。
2 结果
手术时间超过4 h 5例(单侧肺通气组2例,双侧肺通气组3例),低于4 h 33例(单侧肺通气组17例,双侧肺通气组16例)。术后观察:以临床症状、血气分析为判断呼吸功能衰竭的标准,以术后影像学检查未判断术后肺不张依据,以影像学检查、痰细菌培养为肺内感染诊断依据。术后出现并发症双侧肺通气组5例,单侧肺通气组12例。
表1两组患者的术后各项肺部并发症比较(n=24)

组别呼吸功能衰竭术后肺不张术后合并肺内感染双侧肺通气104单肺通气组4311P值<0.05<0.05<0.05

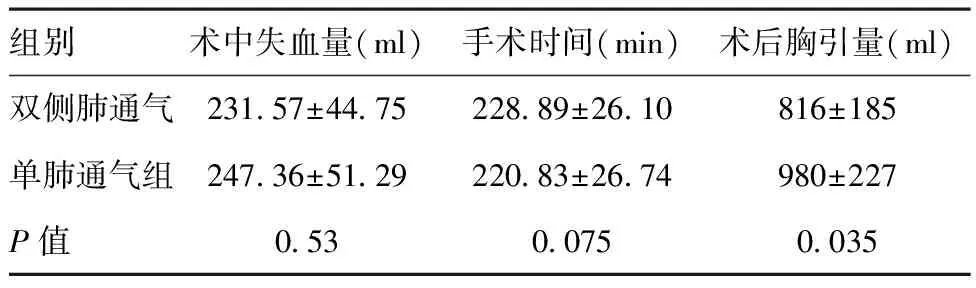
组别术中失血量(ml)手术时间(min)术后胸引量(ml)双侧肺通气231.57±44.75228.89±26.10816±185单肺通气组247.36±51.29220.83±26.74980±227P值0.530.0750.035
3 讨论
外科操作术后肺部并发症占食管癌围手术期死因的60%,目前认为食管癌患者术后出现肺部并发症是因为多种因素共同作用所致[4]。而单侧肺通气即是其多种危险因素之一。现阶段由于麻醉水平的提高及微创手术的开展,单侧肺通气在食管癌手术中的应用日益广泛,在老年食管癌患者手术中,考虑老年患者术前多合并慢性阻塞性肺疾病、冠心病等基础疾病,更容易出现术后肺部并发症,所以更应重视对其肺功能的保护。本研究针对通气方式不同,对术中持续双肺通气与单侧肺通气对肺功能的影响及术后出现肺部并发症的几率进行分析探讨。
食管癌手术多选用气管插管复合静脉全身麻醉,相对于硬膜外麻醉等其他麻醉方法,出现术后肺部并发症的发生率本身就有明显升高[5]。而呼吸机机械正压通气可导致通气血流比率失衡,潮气量过大可致容积伤及气压伤,潮气量过小时可引起肺通气不足,小气道过早关闭,肺膨胀不全和肺顺应性降低,产生严重的低氧血症,且不利于下呼吸道内分泌物的排出,加重肺部感染及急性肺损伤[6]。并且单侧肺通气需要较长时间的纯氧吸入,这不仅会促进氧自由基的生成,对双侧肺造成高氧损伤,而且还会增加肺不张的发生率[7]。这都是影响患者术后肺功能、出现肺部并发症的不利因素。单侧肺通气作为一种非生理性通气方式导致通气血流比率失衡,肺内分流、静脉血掺杂增多,易导致低氧血症的发生,低氧血症可使肺毛细血管床减少,肺表面活性物质降低,通气/血流比例失调等[8],更易导致肺不张及肺部感染等肺部并发症的发生。有研究报道,肺不张及肺部感染发生原因与单侧通气后非通气侧肺泡萎陷、肺防御功能减弱、炎性反应介质释放增多、肺组织缺氧缺血、氧自由基的再灌注损伤等因素呈正相关[9]。单侧肺通气期间高潮气量通气、高气道压及单侧肺通气时间是患者术后急性肺损伤和急性呼吸窘迫综合征发病的独立危险因素[10],并且单侧肺通气时间长短与急性肺损伤的损伤程度成正相关[11]。对于老年肺功能低下的食管癌患者,单侧肺通气术后出现急性肺损伤、肺不张、肺部感染等并发症的几率更高。
单侧肺通气较双侧肺通气的主要优点在于使术侧肺萎陷便于术野暴露利于手术操作,尤其在胸腹腔镜联合手术及机器人手术中是手术施行的必选程序。然而针对肺功能低下的老年食管癌患者,制定手术方案需个体化,不应盲目强调扩大根治,应以完整切除食管肿瘤、完成食管重建、减少心肺功能损伤为原则[12],尽可能缩短手术时间(手术时间过长是食管癌术后肺部感染的危险因素[13])。为避免单侧肺通气的缺点,笔者选择在肺功能低下的老年食管癌患者术中行持续双侧肺通气来减少对肺功能的损伤,降低术后肺部并发症的发生率。通过两组患者术后肺部并发症的发生率对比显示,术中行持续双侧肺通气组的术后肺部并发症的发生率明显低于单侧肺通气组,肺功能获得有效保护。
术中持续双侧肺通气相对于单侧肺通气的不利因素有:①双侧通气无法行微创手术,相对于胸腹腔镜联合手术及机器人手术对胸廓呼吸肌损伤大,增加患者术后疼痛级别。但是老年食管癌患者手术应考虑尽量缩短手术及麻醉时间,降低相关危险因素,不必要一定追求微创等新技术及进行淋巴结三野清扫追求根治程度。并且TNM分期较晚的患者传统开胸手术能明显缩短手术时间,减低术后肺部感染发生率。患者术后行自控泵硬膜外镇痛效果良好,能降低切口损伤影响。②术中肺不萎陷增加了手术操作中对肺组织的牵拉、挤压造成挫伤。而术中适当降低肺潮气量,做到手术思路清晰,顺畅,减少对肺部牵拉、翻动次数,手术动作准确、轻柔,可以减轻对肺组织的牵拉、挤压,做到术中对肺组织的保护。
综上所述,在不适宜微创腔镜手术治疗的食管癌患者中,术中持续双肺通气能有效的降低术后肺部并发症的发生率,对肺功能低下的老年食管癌患者的术后恢复有积极意义,是制定老年食管癌患者手术个体化治疗方案术中通气策略的有利选择。
