乳腺癌腋窝淋巴结转移的超声表现及其相关性分析
2018-09-10洪春天
洪春天

【摘要】目的:分析乳腺癌原发灶和腋窝淋巴结的超声特征及相关临床特征,筛选出与转移性淋巴结相关的超声征象。方法:选取130例乳腺癌患者,搜集其流行病学资料,并通过超声观察其肿块和腋窝淋巴结,记录原发灶的位置、大小、形态、生长方向、边缘、回声方式和钙化形式,同时记录淋巴结形态、大小、纵横比(L/S)、皮质最大厚度、淋巴门和血流分布类型,评估其性质,并对其结果与患者流行病学资料及病理结果进行对照。结果:乳腺癌患者绝经前状态、原发灶大小、原发灶位置、淋巴结皮质最大厚度、淋巴结L/S值、淋巴结淋巴门消失和淋巴结血流分布类型与腋窝淋巴结转移相关(P<0.05),其淋巴门消失相关性最强。结论:超声评估乳腺癌患者腋窝淋巴结转移具有较高的诊断价值,结合多因素分析可提高其诊断价值
【关键词】超声;乳腺癌;腋窝淋巴结
乳腺癌发病率逐年提高且乳腺癌发病年龄有明显的提前趋势,在我国己占女性恶性肿瘤死因的首位,促成了一个重大的公共卫生问题。腋窝淋巴结状态是影响乳腺癌癌患者预后的重要因素之一,同时也为制定治疗方案提供重要的信息。腋窝淋巴结清扫术是所有患者在二十一世纪评估腋窝淋巴结现状和治疗腋窝淋巴结转移的标准方法,然而部分乳腺癌患者没有腋窝淋巴结转移却因清扫术所带来的并发症而降低生活质量。本文通过乳腺癌原发灶和腋窝淋巴结的超声声像图特征与患者流行病学史等因素进行综合分析,以提高术前诊断腋窝淋巴结转移的准确性。
1 资料与方法
1.1 研究对象
选取2016年9月至2017年11月在我院手术治疗的女性乳腺癌患者130例,年龄25~75岁,平均(46.2±9.7)歲。肿物大小为7~65mm,平均(21±11.6)mm。所有患者均行乳腺癌根治术或乳腺癌改良根治术,术中均进行淋巴结清扫。复发性乳腺癌及行新辅助化疗患者不在本研究之列。
1.2 仪器与方法
使用Philip iU Elite型超声诊断仪,L12-5高频线阵探头。超声检查均由一位有8年以上工作经验的医师完成。病人主要采取仰卧位,双臂上举至头顶充分显示乳腺及双侧腋窝。首先对乳腺肿物进行扫查,记录肿物位置、大小、形态及内部回声等,然后对腋窝淋巴结(Ⅰ、Ⅱ、Ⅲ区)进行充分检查,记录淋巴结形态、大小、L/S值、皮质最大厚度、淋巴门和血流分布类型,腋窝淋巴结转移的标准[1]:
(1)弥漫性皮质增厚(≥3毫米);
(2)不对称皮质增厚;
(3)部分或完全淋巴门消失;
(4)圆形(L/S<2)或分叶形;
(5)外周型和混合型血流分布[2]。从电子病历收集流行病学资料,如绝经状态和家族病史等。
1.3 统计学分析
采用SPSS 23.0统计软件进行数据分析,单因素分析采用X2检验,多因素分析使用二元Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
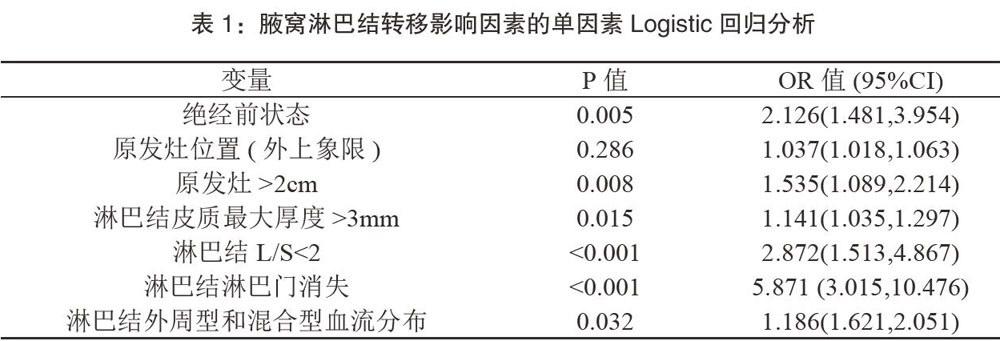
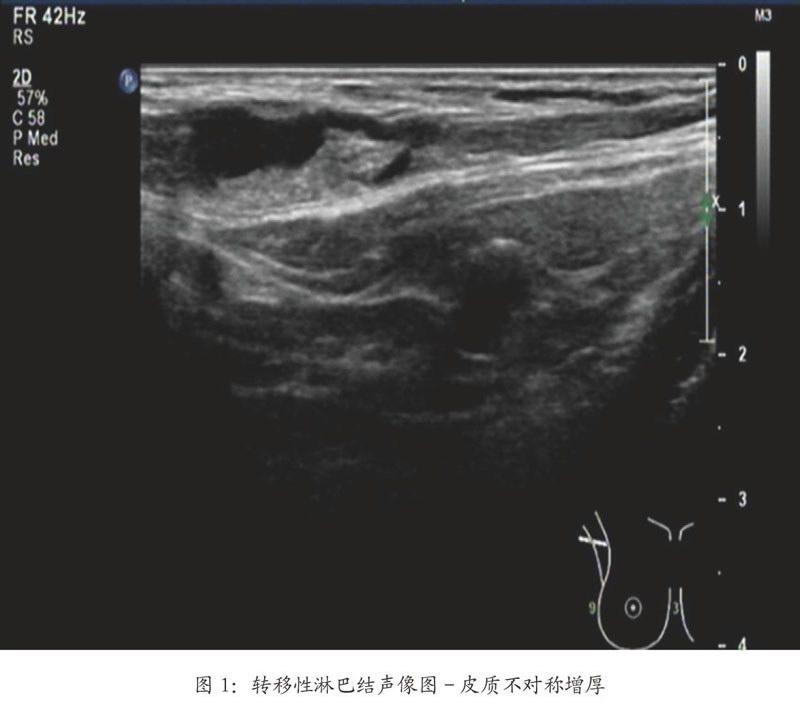
56例乳腺癌患者发生腋窝淋巴结转移,74例未发生腋窝淋巴结转移。两组患者在患者绝经前状态、外上象限原发灶、原发灶大小、淋巴结皮质最大厚度、淋巴结L/S值、淋巴结淋巴门消失和淋巴结血流分布类型(图1-3)比较差异具有统计学意义(P<0.05)。而原发灶形态、生长方向、边缘、回声方式、钙化形式和淋巴结最大径比较差异无统计学意义(P>0.05)。以腋窝淋巴结转移为因变量,将单因素有意义的变量进行Logistic回归分析,淋巴门消失可视为腋窝淋巴结转移的独立危险因素(表1)。
3 讨论
乳腺癌是一种全身性疾病,需要进行综合治疗。对于有1至2个前哨淋巴结阳性的乳腺癌患者经乳腺肿瘤切除术、放疗、化疗及系统性治疗,可不必行腋窝淋巴结清扫[3],这表明腋窝淋巴结清扫术并不能延长乳腺癌患者的生存时间,但在评估乳腺癌的临床分期、预后及指导后序治疗等方面具有重要价值。因此,在治疗前充分评估腋窝淋巴结性质,有助于提高患者生存质量。
乳腺腺体分为致密腺体型、多量腺体型、少量腺体型和脂肪腺体型[4]。我国绝经前女性多以致密腺体型和多量腺体型为主,腺体成分大部分位于外上象限,这类女性雌激素和孕激素水平较高,促进乳腺导管上皮细胞生长,引起小叶间质水肿和导管腺泡增生,使得乳房肿大,而绝经后女性雌激素和孕激素水平下降,腺体逐渐萎缩,代之以脂肪组织。因此,绝经前女性比绝经后女性具有更高催乳腺癌的机率。绝经前女性在发现乳腺外上象限肿物时通常较大且范围较广,从而较易于发生腋窝淋巴结转移,这与Akissue de CamargoTeixeira P等[5]的文献报告相符。
淋巴结由具有淋巴小结、弥散淋巴组织和皮质淋巴窦的皮质区和具有髓索和髓质淋巴窦的髓质区组成。当淋巴结发生转移时,癌细胞从输入淋巴管进入皮质淋巴窦再流向髓质淋巴窦,最后经输出淋巴管离开淋巴结。即癌细胞首先侵犯局部皮质区,使皮质部局部增厚,随着乳腺癌侵犯范围的增加,皮质不均匀增厚愈加明显,进一步侵犯时,淋巴结变圆或呈分叶状,也就是L/S比值发生变化,最终累及淋巴门结构使得淋巴门消失[6]。因此,淋巴门消失是淋巴结转移的晚期表现。本研究表明淋巴结转移的最重要超声征象是淋巴门消失。
正常淋巴结血流多呈门型分布,由于仪器调节、淋巴结大小及深度的影响,可无血流信号。癌细胞侵犯淋巴结时,癌细胞通过分泌血管内皮生长因子、组织因子等血管生成因子诱导新生血管形成。癌细胞通过由皮质向髓质逐步侵犯淋巴结,导致其血流分布多呈外周型或混合型[7]。
本研究采用单因素和多因素二元Logistic回归分析方法,对乳腺癌患者患者流行病学史及原发灶和腋窝淋巴结转移的超声特征进行筛选,结果表明绝经前状态、外上象限原发灶、原发灶大小、淋巴结皮质最大厚度、淋巴结L/S值、淋巴结淋巴门消失和淋巴结血流分布类型与腋窝淋巴结转移相关,其中琳巴结淋巴门消失与腋窝淋巴结转移相性最强。综合分析乳腺癌患者的临床与超声特征有利于提高诊断腋窝淋巴结转移的准确性。
參考文献
[1]Abe H,Schacht D,Sennett CA,et al.Utility of preoperativeultrasound for predicting pN2 orhigher stage axillary lymph nodeinvolvement in patients with newlydiagnosed breast cancer[J].AIR AmJ Roentgenol,2013,200:696-702.
[2]高薇,王文,米成嵘.二维超声及彩色多普勒超声对乳腺癌腋窝淋巴结定性诊断价值[J].宁夏医学杂志,2014,36(06):534-535.
[3]Giuliano AE,McCall L,Beitsch P,et al.Locoregional recurrenceafter sentinel lymph nodedissection with or withoutaxillary dissection in patientswith sentinel lymph nodemetastases:the American Collegeof Surgeons Oncology Group 20011randomized trial[J].Ann Surg,2010,252(03):426-432.
[4]Wolfe.TN.Breast patterns as anindex of risk for developingbreast cancer[J].AIR Am.T Roentgenol,1976,126(06):1130-1137.
[5]Akissue de Camargo Teixeira PChala LF,Shimizu C,et al.Ax[1]aryLymph Node SonographicFeatures and Breast TumorCharacteristics as Predictorsof Malignancy:A Nomogram toPredict Risk[J].Ultrasound MedBiol,2017,43(09):1837-1845.
[6]Bedi DG,Krishnamurthy R,Krishnamurthy S,et al.Corticalmorphologic features of ax[1]arylymph nodes as a predictor ofmetastasis in breast cancer:invitro sonographic study[J].AIR AmJ Roentgenol,2008,191(03):646-652.
[7]Na DG,Lim HK,Byun HS,et al.Differential diagnosis of cervicallymphad enopathy:usefulness ofcolor Doppler sonography[J].AmJ Roentgenol,1997,168(05):1311-1316.
