宫腔镜电切手术用于子宫内膜息肉导致子宫出血患者的治疗疗效
2018-09-10鲁必芬
鲁必芬
(秭归县人民医院,湖北 宜昌 443600)
子宫内膜息肉患者在临床上主要表现为月经前后阴道不规则流血、经期紊乱以及月经量大,通常对其进行诊断时,大部分患者不会有异常症状出现,所以具有较高的误诊率[1-4]。以往临床上通常会采用保守药物疗法对患者进行治疗,但是难以获得理想的治疗效果。采用普通子宫切除术对患者进行治疗,患者需要承担较大的手术风险,并且还会在很大程度上损伤其机体,在临床应用过程中也受到了一定限制[5]。为此,本研究在子宫内膜息肉导致子宫出血治疗中应用了宫腔镜电切手术,获得了良好的应用效果,总结如下。
1 资料与方法
1.1 临床资料 选取于2012年5月~2017年7月本院100例子宫内膜息肉致子宫出血患者,将其分为对照组和观察组,每组50例,观察组平均年龄(35.25±6.08)岁。对照组平均年龄(36.02±6.29)岁,两组患者临床资料比较差异无统计学意义,具有对比价值。本研究获得医院伦理委员会批准,所有患者均于自愿情况下签署了知情同意书。并且所有患者入院时,医护人员均询问其病史,对其临床症状进行观察,经过宫腔镜检查以及B超检查后,最终将其确诊为子宫内膜息肉,所有患者均出现了子宫异常出血现象。
1.2 方法 两组患者入院之后,均要完善常规检查后,再分别采用不同方式对两组患者进行治疗,具体操作如下。
观察组(宫腔镜电切手术):手术前1天,进行阴道消毒准备,并予患者阴道内置入米索前列醇片200 μg,以此来促使宫口软化,使其在操作时能够得到有效扩张。手术时行椎管内或静脉复合麻醉,指导患者采用膀胱截石位接受手术治疗,对其阴道、外阴进行消毒处理,宫颈扩张棒扩张宫颈至9号,排空水管空气,置入宫腔镜后予其宫腔内持续注入电切灌流液(5%葡萄糖或甘露醇),维持过去压力13~15 kPa,控制电极输出切割功率在60~80 W之间,在病变部位行半环电极电切,同时进行超声监测,将子宫内膜息肉根部彻底清除干净,并将周围的异常增生组织一起切除,将切下的组织钳出,在60 W的切割功率下电凝止血创面;必要时可予以缩宫素静滴或宫腔置入水囊压迫止血。
对照组(传统刮宫术):子宫内膜息肉采用盲视下刮匙反复搔刮宫腔,必要时对其进行吸宫处理。
1.3 观察指标 ①对比两组手术指标,包括住院时间、手术时间与术中出血量;②对比两组复发情况与并发症发生情况。
1.4 统计学方法 采用SPSS 20.0统计学软件进行数据分析,计量资料采用“±s”表示,组间比较采用t检验,计数资料以率(%)表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 手术指标对比 相较于对照组,观察组患者的住院时间、手术时间更短,术中出血量更少,差异有统计学意义(P<0.05),见表1。注:与对照组相比,aP<0.05
表1 两组手术指标对比(±s)

表1 两组手术指标对比(±s)
术中出血量(ml)69.98±16.98 40.02±10.08a组别对照组观察组例数50 50住院时间(d)6.98±1.68 4.02±1.02a手术时间(min)36.98±16.98 22.02±10.28a
2.2 复发与并发症发生情况对比 相较于对照组,观察组患者的复发率与并发症发生率更低,差异有统计学意义(P<0.05),见表2。
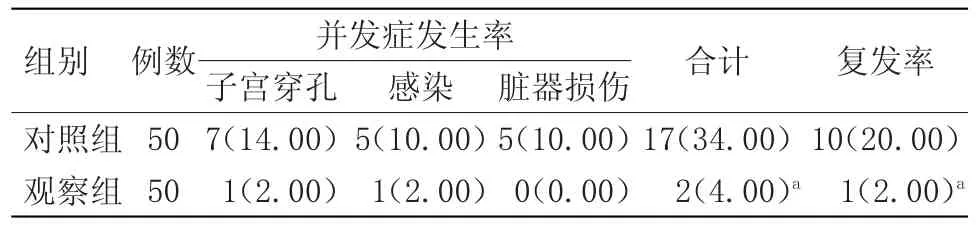
表2 两组复发与并发症发生情况对比[n(%)]
3 讨论
临床上,子宫内膜息肉属于妇科常见病之一,如果不及时采取有效措施对其进行治疗,则会导致子宫异常出血,引发一系列妇科炎症疾病,对患者的身体健康造成严重影响。临床上对子宫内膜息肉进行治疗的主要目的在于彻底切除息肉组织,消除子宫异常出血症状,最大程度上将息肉复发率降低[6-9]。以往临床上通常会采用传统刮宫术对患者进行治疗,但是该治疗方式医生各项操作难以在直视下进行,且受到息肉质地、部位以及体积等各种因素的影响,可能会导致刮宫不彻底,进而出现短时间息肉再次重现。除此之外,传统刮宫术难以对宫角与宫底部位进行刮除;且容易诱发不孕症等妇科疾病;严重的情况下,部分患者还会采用子宫切除术进行治疗。本研究分别对两组患者采用传统刮宫术与宫腔镜电切手术进行治疗后,发现相较于对照组,观察组患者的住院时间、手术时间更短;术中出血量更少;复发率与并发症发生率更低,差异有统计学意义(P<0.05)。可见宫腔镜电切手术在子宫内膜息肉致子宫异常出血治疗中的效果显著。这主要是因为在宫腔镜下,医师可以在直视的状态下对宫腔进行观察,及时找出具体的宫腔病变,提高子宫内膜息肉检出率;并能对病发部位进行准确判定,从根部将息肉切除,进而使病灶被彻底清除。除此之外,该手术方式还具有微创、安全性高等特点。
综上所述,宫腔镜电切手术用于子宫内膜息肉导致子宫出血治疗的临床疗效显著,推广价值显著。
