微创玻璃体切除术后早期大幅眼压波动的影响因素分析
2018-08-31刘三梅董文韬于睿超
李 杰,刘三梅,李 芳,董文韬,于睿超,钟 捷
(1四川医学科学院·四川省人民医院眼科;2四川大学华西医院肾内科,四川成都 610072)
无结膜缝线25G、23G及27G微创玻璃体切除术(简称:玻切术)在过去十多年里相继问世[1-3],并在临床上得到广泛应用,使得更多玻璃体视网膜疾病患者得到了有效的治疗[4-6]。相对于传统玻切术,微创玻切术极大简化了手术步骤,减少了手术时间及降低了眼前节术后反应[7]。但同传统玻切术及其他内眼手术一样,微创玻切术后,术眼常并发眼压的升高或降低(即眼压波动)。既往大量研究证实眼压波动不仅可以引起视网膜神经纤维层丢失[8],同时也可损害视盘及视盘周视网膜微循环[9],对视力造成不可逆的损伤。本研究回顾性分析217例行微创玻切术患者的资料,探讨术后早期眼压波动及相关危险因素。希望通过本研究增加大家对玻切术术后眼压波动的认识,并在临床工作中注意预防和控制大幅眼压波动的发生。
1 研究对象与方法
1.1 研究对象
回顾性分析了四川省人民医院眼底外科2016年4月至2017年10月,运用微创玻璃体切除术(25 G或27 G)治疗各类玻璃体视网膜疾病病人,共纳入217例(共217眼)。其中糖尿病视网膜病变51眼、黄斑前膜29眼、黄斑裂孔23眼、孔源性视网膜脱离80眼、玻璃体积血24眼、其他疾病10眼,见表1。
KeywordsMicroincision vitrectomy surgery;25 G;27 G;Fluctuation in intraocular pressure;Risk factor

表1 患者基本信息及术前因素对术后眼压波动的影响
1.1.1 纳入标准
研究时间区间内所有登记在册的行微创玻切术的患者
1.1.2 排除标准
既往眼部手术病史,术中联合外路手术及本研究相关观察指标缺项的病例。
术后1周内多次测量眼压值(非接触式眼压),眼压波动≥8 mmHg定义为大幅眼压波动组(即病例组),术后眼压波动<8 mmHg定义小幅眼压波动组(即对照组)[9-10]。大幅眼压波动组共45人,男性22人,女性23人,平均年龄为(47.4±16.4)岁;小幅眼压波动组172人,男性80人,女性92人,平均年龄为(56.8±15.4)岁,见表1。所有患者手术前行最佳矫正视力(BCVA)、眼压、裂隙灯显微镜、三面镜、眼部B超及眼底检查。
1.2 手术方法及术后处理
手术由同一主刀医师完成。罗哌卡因3~5mL球周麻醉后,采用斜行穿刺方式在颞上、鼻上、颞下距角巩膜缘后3.5~4 mm处预置25/27 G套管建立三通道,颞下方套管连接灌注管。玻切机切速设置为7 500 cpm(cut per minute),负压0 ~ 650 mmHg。先行中央部玻璃体切除,再切除周边部玻璃体;并根据疾病的不同,行视网膜前膜剥离、重水辅助固定视网膜、视网膜下液移除、视网膜切开或切除、眼内电凝止血及激光光凝等操作。完成眼内操作后,拔出鼻上和颞上的套管,同时拔出颞下方的套管和灌注管,用棉签按摩或镊子夹闭穿刺口,使之闭合。术毕指测眼压Tn,涂典必殊眼膏,包扎术眼。术后局部予非甾体类抗炎眼液、激素类眼液,若发生高眼压(眼压≥25mmHg时)给予降眼压对症治疗。
1.3 术后检查
术后第1、2、3及7 d上午同一时间检测患者眼压,并同时记录BCVA、眼前节炎症反应等情况。四次测量的眼压结果的差值即为术后1周眼压波动值,随访眼压1月。为便于统计,光感记录为Log⁃MAR视力4,手动记录为LogMAR视力3,数指记录为LogMAR视力2[11-12]。术后眼前节炎症反应标准参考《眼科学》及《中华眼科学》[13-14]制定,前房闪辉分为无、轻、中、重,分别记为0~4级:房水细胞高倍镜下观察1 mm×1 mm裂隙光带,无细胞记为0;1~10个细胞记为1;11~20个细胞记为2,31~40个细胞记为3,40个细胞以上记为4级。
1.4 统计学方法
采用SPSS 19.0软件对研究数据进行统计分析。除非特殊说明外,计量资料以均数±标准差表示。计量资料采用t检验,率的比较采用卡方检验,多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 术后早期眼压波动情况及随访
术后1周内共45眼发生大幅眼压波动(≥8 mmHg),发生率为20.7%。术后1周内,大幅眼压波动组眼压波动平均值为(17.1±7.6)mmHg,小幅眼压波动组为(2.4±2.3)mmHg,两组差异具有统计学意义(t=-21.821,P<0.001),见图1A。术后1月时,大幅眼压波动组眼压逐渐回归正常,与小幅眼压波动组相比,两组平均眼压无显著性差异,见图1B。
2.2 术前因素对术后大幅眼压波动发生的影响
不同疾病大幅眼压波动发生率有所不同:糖尿病视网膜病变患眼、黄斑前膜、黄斑裂孔、孔源性视网膜脱离、玻璃体积血、其他疾病大幅眼压波动的发生率分别为15.7%、0%、13.0%、35.0%、12.5%及30%,差异具有统计学意义(c2=20.671,P<0.001)。大幅眼压波动组术前平均眼压为12.8±3.5 mmHg,与小幅眼压波动组平均眼压(11.8±4.5)mmHg相比,差异无统计学意义(t=1.500,P=0.135)。术前有晶体眼、人工晶体眼及无晶体眼的大幅眼压波动发生率分别为18.5%、25.0%及50%,组间差异有统计学意义(χ2=5.093,P=0.078),见表1。
2.3 术中因素对术后大幅眼压波动发生的影响
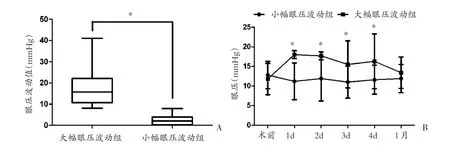
图1 大幅眼压波动组与小幅眼压波动组围手术期眼压对比
大幅眼压波动组平均手术时间为(68.5±44.5)min,小幅眼压波动组平均手术时间为(44.9±26.0)min,两组差别具有统计学意义(t=-4.461,P<0.001)。27 G玻切术组大幅眼压波动发生率为29.27%,25 G组为15.56%,两组差异具有统计学意义(χ2=5.836,P=0.016)。术中有激光光凝时,大幅眼压波动发生率为24.09%,无光凝时大幅眼压波动发生率为15.0%,两组差异无统计学意义(χ2=2.538,P=0.111)。玻切术联合白内障超声乳化及人工晶体植入术(47眼)与单纯玻切术(170眼)相比,大幅眼压波动发生率分别为8.51%及24.12%,两组差别具有统计学意义(χ2=5.456,P=0.019)。联合手术眼术前平均眼压为(12.5±3.4)mmHg,术后1周眼压为(10.8±3.1)mmHg,二者差异具有统计学意义(t=2.106,P=0.039)。同时,联合白内障手术患眼术后1周内眼压波动平均值为(3.3±5.0)mmHg,单纯玻切术患眼眼压波动为(6.1±7.6)mmHg,两组差别具有统计学意义(t=-2.404,P=0.017)。切口关闭方式为棉签压闭和镊子夹闭方式时,大幅眼压波动发生率分别为17.19%及23.08%,两组差别无统计学意义(χ2=0.965,P=0.326)。术毕,眼内填充物分为硅油、平衡盐溶液及空气,高眼压发生率分别为32.98%、12.15%、6.25%,差别具有统计学意义(χ2=15.413,P<0.001),见表2。
2.4 术后因素对术后大幅眼压波动发生的影响
术后高眼压(≥25 mmHg)及无高眼压患眼,大幅眼压波动发生率分别为88.46%,11.52%,差别具有统计学意义(χ2=82.426,P<0.001)。术后前房闪辉为0、1、2、3、4级时,高眼压发生率分别为20.0%、16.0%、45.45%、27.27%及0%,组间差别具有统计学意义(χ2=5.105,P=0.164)。术后房水细胞分级为0、1、2、3、4级时,高眼压发生率分别为 19.08%、20.00%、66.67%、25.00%及0%,组间差别具有统计学意义(χ2=8.098,P=0.044),见表3。
2.5 统计学分析
经Logistic回归分析发现,手术时间、房水细胞是引起微创玻璃体切除术后早期大幅眼压波动的独立危险因素,而年龄及联合白内障手术是术后早期大幅眼压波动发生的保护因素,见表4。
3 讨 论
眼压波动是眼科内眼手术后的常见现象,但大多研究着重关注术后眼压峰值或谷值,即高眼压或低眼压的发生情况[15-16]。既往研究表明,眼压波动同眼压峰值一样,是引起视网膜神经纤维层损害的重要危险因素[8],同时眼压波动还可损害视盘及视盘周视网膜微循环[9]。控制眼压波动与眼压峰值同等重要[17]。本研究主要探讨微创玻璃体切除术后大幅眼压波动的影响因素,意在为预防和控制玻切术早期大幅眼压波动提供临床依据。总体而言,本研究中217例患眼1周内共45眼术后眼压波动超过8 mmHg,发生率为20.7%。与小幅眼压波动组相比,两组间年龄、术前诊断、术前BCVA、手术时间、玻切头型号、术中联合白内障手术、填充物类别、术后高眼压发生率及房水细胞分级等指标有显著性差异(P<0.05)。回归分析发现年龄、手术时间、前房炎症反应及联合白内障手术对术后眼压波动具有显著性影响。
3.1 手术时间与术后眼压波动
本研究中大幅眼压波动组的平均手术时间为(68.5±44.5)min,明显长于小幅眼压波动组平均手术时间(44.9± 26.0)min(t=-4.461,P<0.001)。回顾文献,靳琳等曾报道玻切术联合硅油置入可增加术后昼夜眼压波动[18],但并未深入分析玻切术手术时间与术后眼压波动的相关性。Lee等发现玻切术后患眼眼压波动大于正常眼[19]。其余关于眼压波动的研究,大多集中在抗青光眼术及白内障手术的术后观察[15,20]。本研究通过对影响微创玻切术术后眼压波动的多种因素进行回归分析,发现手术时间是术后眼压波动的独立危险因素。手术时间每增加1 min,术后眼压波动超过8 mmHg的OR(比值比)值为1.022。该结果提示对于手术时间长的患者,医生应该在术后随访期间,更加重视眼压波动的发生,及由此引起的对视网膜神经纤维的损害。

表2 微创玻璃体切除术术中各项指标对术后眼压波动的影响
3.2 术后前房炎症反应与术后眼压波动
房水细胞是术后眼前节炎症反应的指标之一。本研究发现房水细胞分级,在大幅眼压波动组和小幅眼压波动组之间具有显著差异,并且回归分析发现房水细胞是术后高眼压的危险因素。其机制可能为手术机械刺激局部血流增加,白细胞释放炎性介质使血管扩张、通透性升高,破坏血房水屏障,使血浆性房水及炎症细胞进入后房,导致眼压的暂时升高;同时小粱网炎性水肿或被炎性碎屑堵塞,可使房水滤出率降低造成眼压升高[21],从而引起眼压波动。由此可见,术后眼前节炎症反应的控制对预防术后眼压大幅波动的发生具有重要意义。
3.3 微创玻切术联合白内障手术与术后眼压波动
既往Kim曾报道非青光眼患者白内障超声乳化术后,眼压显著性低于术前眼压;但眼压波动与术前相比,并无显著性差别[22]。本研究同样发现联合白内障手术术后1周平均眼压明显低于术前;同时,与单纯玻切术相比,联合手术还可以显著性降低术后1周内眼压波动。通过回归分析,发现联合白内障手术较单纯玻切术的OR值为0.204,即玻切术联合白内障手术是术后眼压波动的保护因素。
3.4 年龄与术后眼压波动
关于年龄对内眼手术术后眼压波动的影响,既往Liang等发现开角型青光眼患者小梁切除术后眼压波动与年龄不相关[23]。李兰根等同样认为增殖性糖尿病视网膜病变患者玻璃体切除联合硅油填充术后早期眼压变化与年龄无关[24]。但本研究结果显示玻切术后大幅眼压波动组平均年龄为47.4岁,显著性低于小幅眼压波动组(平均年龄56.8岁)。同时,回归分析发现患者年龄每增加1岁,出现眼压波动大于8 mmHg的OR值为0.968。即表明年龄是术后眼压波动的保护因素。由此可见,对于年轻患者,我们更应该重视术后眼压波动的并发症问题。
4 总 结
微创玻切术术后早期常伴有大幅眼压波动。术后大幅眼压波动的发生受较多因素影响,比如年龄、术前诊断、术前BCVA、手术时间、玻切头型号、术中联合白内障手术、填充物类别、术后高眼压发生率及前房炎症反应等。其中手术时间、前房炎症反应是引起微创玻璃体切除术后早期大幅眼压波动的独立危险因素。了解了玻切术后早期眼压波动的发生规律和危险因素,可以对术后眼压波动的发生做到心中有数,并在临床工作用注意预防及及时干预,以降低眼压波动对视神经视网膜微循环及视网膜神经纤维层的损害,最大程度保护患者的视力。

表3 微创玻璃体切除术术后短期随访指标对术后高眼压发生率的影响

表4 微创玻璃体切除术后大幅眼压波动影响因素回归分析
