手术治疗高危型HPV病毒感染致宫颈低级别鳞状上皮内病变的临床研究
2018-08-29黄艳艳
沈 琳,黄艳艳,张 滢
(南开大学附属医院/天津市第四医院妇产科 300202)
2008年,Harald zur Hausen教授提出持续性的人乳头瘤病毒(HPV)感染是宫颈癌发生的必要条件[1],使HPV转阴是治疗或预防宫颈癌及癌前病变的重点。据报道,HPV感染所致低级别宫颈病变会随病毒的消退而消失,且自然消退率为60%,故一直以来对高危型HPV感染致低级别宫颈病变患者遵循观察随访的治疗原则[2]。但年龄、病毒类型及感染数量是否对HPV病毒的消退及病变有影响还未确定。因此笔者对上述因素与高危型HPV病毒及低级别宫颈病变转阴率的相关性进行研究,现报道如下。
1 资料与方法
1.1一般资料 选取2012年1月至2015年6月经由本院门诊检查初次发现高危型HPV感染,并由阴道镜下定点活检确诊为低级别宫颈上皮内瘤变的172例患者进行回顾性研究。其中92例为观察组,80例为手术组。观察组年龄21~62岁,平均(42.9±10.8)岁。手术组年龄22~61岁,平均(42.5±10.5)岁,两组患者年龄比较差异无统计学意义(P>0.05),具有可比性。入组标准:(1)两组患者均为经门诊检查检验初次确诊为宫颈低级别病变者。(2)手术组患者为心理承受力差,对疾病有恐惧感,要求积极治疗者,或自愿接受手术治疗研究者,两组患者均签署知情同意书。(3)患者依从性好,能配合随访。(4)排除妊娠,近期有生育要求,严重全身性疾病及恶性疾病者。
1.2方法 观察组未行手术及任何药物治疗并于第6、12、18个月进行随访。手术组行宫颈电热圈环切术(LEEP)且术后未行药物治疗,于术后3、6、12、18个月随访。随访内容为HPV病毒检测及液基细胞学(TCT)液基薄层细胞检测,以二者均转阴为标准。病变疑有进展者再次行阴道镜下宫颈活检。 为避免重复感染嘱患者随访期间拒绝频繁及不洁性生活,工具避孕,适当体育锻炼,增强自身免疫力。
1.2.1HPV病毒检测及TCT检测方法 3 d内禁止阴道冲洗或使用阴道内药物,24 h内禁止性生活,非月经期做检查。分泌物过多时先拭干净再取,有出血时先止血后再取。为防止鳞状上皮受损影响标本质量,先取TCT标本。用宫颈采样试子置于宫颈口与黏膜交界处逆时针转3圈,停留10 s。将试子放于专用试管中保存送检。再取HPV病毒标本,将宫颈刷毛刷头完全伸入宫颈内,旋转5~6圈,停留10 s取出,置于专用试管中送检。
1.2.2阴道镜下宫颈活检 检查前3 d内禁止性生活、妇科检查及阴道上药等可致宫颈上皮损伤的一切操作。宜于月经后3 d至月经前10 d进行。患者取膀胱截石位,阴道窥器暴露宫颈阴道部,生理盐水棉球擦拭宫颈。3%醋酸溶液浸湿宫颈表面及阴道穹隆20 s,观察醋白上皮及异型血管等异常变化。3%复方碘溶液浸湿宫颈,30 s后观察上皮变化。于不着色部位或可疑病变部位取多点活检送病理(活检部位按先低后高顺序夹取)。
1.2.3LEEP 阴道镜下确定病变部位,于碘不着色区外0.2 cm处锥形切除。按Ⅰ型转化区锥高0.7~1.0 cm,Ⅱ型转化区锥高1.0~1.5 cm ,Ⅲ型转化区锥高1.5~2.0 cm。切除后电凝止血。阴道放置尾纱压迫止血,24 h后取出。
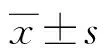
2 结 果
2.1两组患者转阴率比较 手术组80例,其中术后病理宫颈上皮内瘤变(CIN)1切缘残留1例,再次手术后切缘无残留。病理级别升高为CIN2的4例,切缘无残留。3个月复查时转阴60例,6个月后复查有6例HPV病毒再次感染,转阴54例,18个月复查有3例HPV病毒再次感染,最终转阴51例(HPV及TCT检测至少连续2次均转阴)。观察组92例,6个月复查时转阴22例,12个月42例,18个月最终转阴53例(有13例持续性感染患者,发现病变升级,进一步手术)。两组转阴率比较差异无统计学意义(P>0.05),见表1。

表1 两组患者转阴率(%)
2.2HPV感染数量对两组患者转阴率的影响比较 HPV病毒单一感染患者,手术组59例,最终转阴36例;观察组68例,转阴39例,差异无统计学意义(P>0.05)。多重感染患者,手术组21例,转阴15例,观察组24例,转阴14例,差异无统计学意义(P>0.05),见表2。
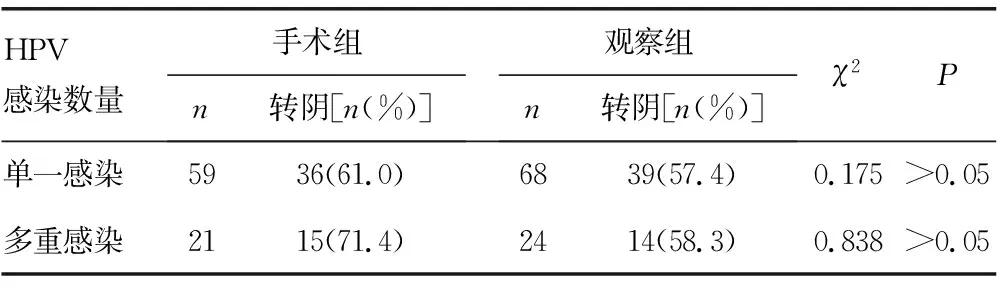
表2 单一或多重感染对两组患者转阴率的影响
2.3HPV基因型及患者年龄与两组患者转阴率的相关性 两组患者HPV病毒多重感染者,因样本数量少,完全相同的HPV型别感染者极少,无比较意义。HPV病毒单纯感染者中选取所占比例较大的6种病毒作比较,差异均无统计学意义(P>0.05)。按年龄分组,≤44岁年龄段,手术组41例,最终转阴24例;观察组48例,转阴32例,差异无统计学意义(P>0.05)。>44岁患者,手术组39例,转阴28例,观察组44例,转阴23例,差异有统计学意义(P<0.05),见表3。

表3 高危型HPV病毒基因分型及患者年龄对两组患者转阴率的影响
3 讨 论
据2017年美国国立综合癌症网络(NCCN)报道,美国宫颈癌的发生率逐年下降,但在西班牙裔/拉丁美洲人、黑人及亚洲妇女中的发生率仍居高不下。报道称,85%的宫颈癌患者出现在发展中国家,成为女性癌症致死的主要原因之一[3]。自2006年以来已有3种HPV疫苗被美国食品与药品管理局(FDA)认证上市。在欧美等发达国家,因其宫颈癌筛查的普及性及疫苗的广泛应用,宫颈癌发生率持续下降。而我国CFDA获批的疫苗刚刚上市,还未普及,且因经济、保守思想及传统宫颈防癌刮片筛查的准确度低等原因,我国宫颈病变的发生率仍较高。
目前诸多研究表明持续性高危型HPV病毒感染在宫颈病变及宫颈癌发生、发展中扮演重要角色[4-5]。因此怎样早期治疗HPV病毒及低级别宫颈病变,降低宫颈癌发生率成为医学研究者共同的目标。许多学者致力于药物治疗HPV病毒感染的研究,均略有成效但仍未达成一致,未被国际认可[6-8]。有研究认为对于高危型HPV病毒感染所致低级别宫颈病变,因其病变进展率低自然转阴率高,可予以保守治疗[9]。本研究发现手术组及观察组的转阴率从整体看无明显差异,且与病毒感染类型及数量无关。但随年龄增长,HPV的感染率增加,自然转阴率明显下降,这与许多研究一致[10],有可能是因为HPV高危型感染与自身免疫力有关[11]。老年妇女因自身免疫力下降,易形成持续性感染,进而发生病变。且老年妇女多为Ⅲ型转化区,阴道镜检查不满意,单纯依据阴道镜活检诊断的CIN1不准确[12],易低估病变级别,这也是老年女性自然转阴率下降的原因之一。而LEEP手术后可切除感染病灶,提高HPV转阴率,消除病变。且老年女性性生活频率下降甚至缺失,重复感染机会减少。因此,笔者认为,老年女性低级别宫颈病变的治疗应因人而异,建议老年因HPV感染致低级别宫颈病变患者应积极治疗,可放宽手术治疗指征,增加复查次数,重视随访。
综上所述,我国因努力提高女性的防癌意识,加强宫颈癌筛查治疗基本操作的准确性。
