十二指肠镜联合腹腔镜治疗肝外胆管结石间隔时间的探讨
2018-08-25刘加宁蔡小丹汪启乐叶庆旺
冯 伟,刘加宁,蔡小丹,林 斌,汪启乐,马 垚,陈 政,叶庆旺
(徐州医科大学附属宿迁医院,南京鼓楼医院集团宿迁市人民医院,江苏 宿迁,223800)
10%~33%的胆囊结石患者合并胆总管结石[1],传统治疗方法多行开腹胆囊切除+胆总管切开取石探查T管引流术。随着腹腔镜技术的发展,对于胆总管结石较小、胆总管无明显扩张的患者,单纯腹腔镜手术往往担心术后胆管狭窄,内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)、内镜十二指肠乳头括约肌切开术(endoscopic sphincterotomy,EST)取石联合腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)逐步成为推荐的治疗方案。但EST术后行LC的时间目前尚无定论,本文回顾性分析EST联合LC治疗的肝外胆管结石患者的临床资料,探讨LC与EST的间隔时间对临床疗效的影响。
1 资料与方法
1.1 临床资料 入组标准:(1)无严重心肺及其他不能耐受序贯治疗的基础疾病;(2)均为急性发病,并经超声、CT或磁共振胰胆管造影明确诊断为肝外胆管结石;(3)胆总管直径≤1.5 cm,结石均未超过1.5 cm;(4)无上腹部胃、十二指肠及胆管手术史;(5)发病后无确切急性胰腺炎发作史。排除标准:(1)严重心肝肾功能障碍,恶性肿瘤、严重贫血及不能耐受手术者;(2)年龄大于75岁;(3)十二指肠乳头异常无法完成ERCP检查。选择2014年1月至2017年1月我院收治的符合入组标准的40例肝外胆管结石患者,按EST、LC间隔时间分为两组,A组(n=20)于EST术后48 h内行LC;B组(n=20)于EST术后48 h后行LC。
1.2 手术方法 由同一团队先行ERCP,证实胆总管结石,经十二指肠乳头胆总管插管,成功后造影明确胆总管结石位置、大小。直径<0.8 cm的胆总管结石,行Oddi括约肌小切开或直接球囊扩张,拖动柱状取石气囊取出结石。直径>0.8 cm的胆总管结石,按上述方法扩张乳头括约肌后,用网篮包裹结石取出。必要时可通过碎石网篮进行粉碎。取石完成后均以取石球囊清理胆管,并行气囊胆管造影,明确肝外胆管无残余结石。EST术后均留置鼻胆管。术后常规禁食24 h,按Cotton标准无严重继发胰腺炎、出血、穿孔后,A组患者于48 h内、B组于48 h后在全麻下行三孔法LC,根据术中情况酌情放置腹腔引流管。LC术后第2天常规鼻胆管造影,无胆总管结石后拔除鼻胆管。
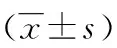
2 结 果
两组患者年龄、性别、合并症(高血压、糖尿病)等临床资料差异无统计学意义(P>0.05),具有可比性,见表1。A组总住院时间、LC手术时间、胆囊壁厚度均优于B组,差异有统计学意义(P<0.01);两组术中均无明显出血,A组术中出血量少于B组,差异有统计学意义(P<0.05);术后恢复通气时间、术中引流管放置例数、胆囊化脓(含坏疽)例数等两组差异无统计学意义。见表2。
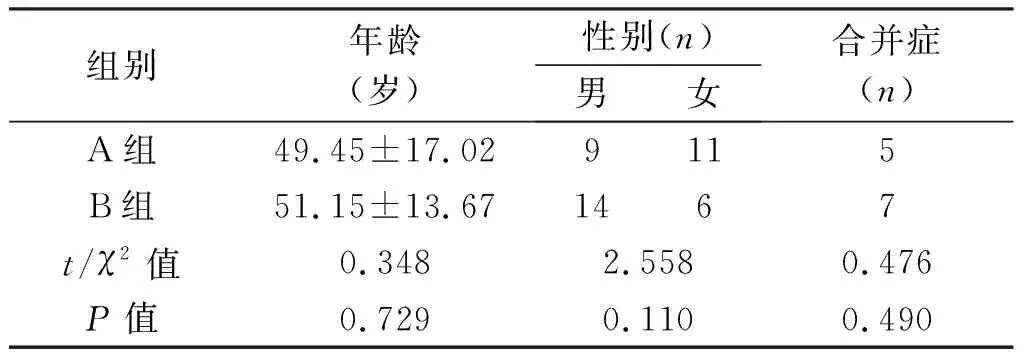
组别年龄(岁)性别(n)男女合并症(n)A组49.45±17.029115B组51.15±13.671467t/χ2值0.3482.5580.476P值0.7290.1100.490
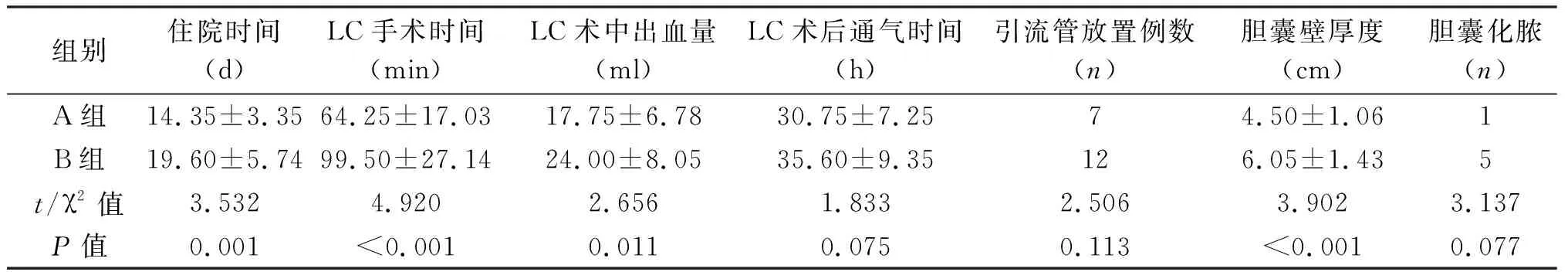
组别住院时间(d)LC手术时间(min)LC术中出血量(ml)LC术后通气时间(h)引流管放置例数(n)胆囊壁厚度(cm)胆囊化脓(n)A组14.35±3.3564.25±17.0317.75±6.7830.75±7.2574.50±1.061B组19.60±5.7499.50±27.1424.00±8.0535.60±9.35126.05±1.435t/χ2值3.5324.9202.6561.8332.5063.9023.137P值0.001<0.0010.0110.0750.113<0.0010.077
3 讨 论
随着腹腔镜技术的发展,同期LC+胆总管切开取石术在胆总管明显梗阻扩张的患者中得到有效应用[2]。但对于胆总管结石较小、胆总管无明显扩张的患者,单纯腹腔镜手术由于术中胆总管无明显扩张,放置T管较困难,而一期缝合又担心术后远期胆管狭窄[3]。随着内镜技术的进步,ERCP、EST取石联合LC逐渐成为优选策略[4]。由于受手术室条件、技术难度的限制,以及手术创伤的考虑,临床往往采取序贯治疗的办法。
对于序贯治疗的顺序,不同学者有不同的看法,由于担忧先行LC再行EST失败,目前国内通行的做法是先行EST取出胆总管结石,再行LC,既保证了微创的连贯性,又可确保胆管的完整性,减小了创伤,同时避免了胆汁外引流导致的机体生理功能紊乱[5-6]。但对于EST术后何时行LC,目前意见尚未统一。有学者建议EST术后3~5 d行LC,认为EST术后较长时间行LC会增加胆囊结石掉入胆总管的几率[7]。也有学者认为EST术后应等待胆管炎性反应消退后再行LC[8]。早期我们由于团队认识不统一,EST术后行LC的时间并未严格限定(术后48 h~7 d),但即使是术后3 d左右行LC,术中仍存在胆囊三角局部水肿、周围粘连等严重炎性反应,手术时间延长。术中组织质地脆,胆囊管残端上夹困难,甚至上夹后胆囊管残端水肿组织撕裂,会增加引流管留置率,延长术后引流管及鼻胆管拔除时间。随着术者操作水平的不断提高,尤其急诊LC的技术改进及对不同梗阻程度胆囊炎症处理经验的增加[9],EST术后未发生出血、穿孔等严重并发症,未发生Cotton标准的严重继发胰腺炎[10],EST术后序贯LC治疗应尽早。本研究发现,EST术后胆管炎症过程明显,48 h后行LC切除的胆囊病理提示胆囊壁明显水肿增厚,甚至在留置鼻胆管引流的情况下仍会出现胆囊化脓坏疽风险。因此EST术后观察24 h后未发生严重并发症,从临床可操作性而言,完全可于48 h内尽早行LC,而且早期手术并不会提高手术中转率。
我们体会:(1)早期手术由于局部炎性水肿不致密,以组织间隙水肿为主,胆囊三角区粘连不致密,术中出血量明显减少。(2)48 h后行LC,由于组织间隙水肿消退,组织间隙间炎症性粘连逐渐致密,而组织脆性反而明显增加,大大增加了手术难度,手术时间显著延长。尤其胆囊管残端水肿质地脆,如果上夹困难需用可吸收线缝合。(3)虽然手术难度明显增大,手术时间显著延长,如果LC手术成功,术后通气时间等恢复情况并无显著变化;但由于术中炎症情况及术者对炎症渗出、胆漏风险的考虑,往往留置引流管,导致住院时间相应延长。(4)EST术后常规留置鼻胆管在LC术中具有支架指引作用,48 h后粘连致密患者术中可避免损伤胆总管,同时通过术前胆管造影预防LC术中损伤变异胆管,行术后造影可防止术中胆囊内小结石再次滑落胆总管。
近年EST序贯行LC已成为治疗胆囊结石继发胆总管小结石的优先选择,尤其在胆总管无明显扩张的情况下,更适于合并症明显的老年患者[11]。我们的研究显示,EST术后未出现严重并发症,序贯手术时机在保留鼻胆管的前提下控制在48 h内行LC具有手术时间、住院时间短,术中出血少的优势,是安全、可行的,值得临床外科医生重视。由于样本数量较少,今后应进一步开展相关研究。
