影响人工股骨头置换术后髋关节脱位的相关因素分析
2018-08-15李清
李 清
(1.大同市第三人民医院骨科,山西大同037008;2.山西大同大学附属医院,山西大同037008)
由于老年人常见股骨颈骨折,人工股骨头置换术被临床广泛的应用,成为骨科的主要手术之一,使它得以快速发展的原因当然还有其固有的优点,如损伤少而小、手术操作容易、手术用时短、术后恢复迅速等[1]。它的术后并发症少但仍然存在,术后髋关节脱位就是其最常见的并发症之一[2],因此引起股骨头置换术后髋关节脱位的危险因素就值得分析探讨。
1 资料和方法
1.1 一般资料
选取于201404月-201704月来我院就诊的接受人工股骨头置换术治疗的髋部损伤患者100例,所有患者接受髋关节正位X线片检查,根据检验结果,将所有患者分为股骨头脱位组和非脱位组。脱位组患者共8例,年龄64~95岁,平均83.49岁;其中男性患者2例,女性患者6例;受伤至手术时间1~109 d,平均72.15 d;原始损伤类型中,股骨颈骨折5例,股骨头坏死2例,股骨转子间骨折1例。术前4例合并有神经、肌肉系统疾病,其中有帕金森病1例,脑卒中后偏瘫3例;2例股骨假体类型为骨水泥型,6例股骨假体类型为非骨水泥型。非脱位组共92例,年龄55~86岁,平均59.86岁;其中男性患者25例,女性患者67例;受伤至手术时间1~105 d,平均61.57 d;原始损伤类型中,股骨颈骨折55例,股骨头坏死27例,股骨转子间骨折10例。术前12例合并有神经、肌肉系统疾病,其中有帕金森病2例,阿尔茨海默病5例,脑卒中后偏瘫5例;45例股骨假体类型为骨水泥型,47例股骨假体类型为非骨水泥型。所有患者及家属均知情同意,均签署知情同意书。本次研究经医院医学伦理学委员会批准。
1.2 方法
术中患者取侧卧位,麻醉方式选用硬膜外麻醉。为了方便手术中人工股骨头的植入,应分别在患者的胸前和胸后、臀部、耻骨联合等部位予以固定。手术从后外侧进入,注意不切断臀中肌,要保护关节周围的软组织尽可能不破坏。手术中做稳定实验,尽可能发现影响术后关节稳定的因素,之后进行相应的调整,减少术后脱位发生的可能性,增强关节的稳定。尽可能在人工假体植入后修复关节囊,同时应缝合外旋肌。最后切口缝合后患者呈仰卧位以便检查肌肉张力。术后要在切口位置放引流管,并进行抗血栓及抗感染预防治疗。
对100例患者进行随访,并进行正位髋关节X线片的拍摄,根据患者X线片结果将100例患者分为术后关节脱位组和术后关节非脱位组,并评估术后人工股骨头的所在位置。患侧与健侧的股骨头直径、股骨偏距、小转子到泪滴连线的垂直距离等是需要测量的一系列影像学指标。
1.3 统计学方法
将数据录入SPSS20.0进行统计分析,计数资料行χ2检验。对可能的相关因素采用秩和检验进行分析,其中差异有统计学意义的指标进行多因素非条件logistics回归分析。P<0.05时,差异存在统计学意义。
2 结果
2.1 一般资料比较
脱位组患者的性别、股骨假体类型与非脱位组相比,差异无统计学意义(χ2=0.018、1.690,P>0.05)。脱位组中合并有神经肌肉系统疾病的比例明显高于非脱位组(χ2=7.479,P<0.05)。见表1。

表1 一般资料比较/例(%)
2.2 年龄、手术时机和影像学指标比较
脱位组患者的受伤到手术时间、股骨偏距(健侧/患侧)、股骨头直径(健侧/患侧)与非脱位组相比,差异无统计学意义(U分别为1.871、0.264、2.026,P>0.05)。脱位组患者的年龄、X线片上小转子到泪滴连线的垂直距离(健侧/患侧)与非脱位者比较,差异有统计学意义(U=3.360,P<0.05)。

表2 年龄、手术时机和影像学指标比较
2.3 多因素非条件logistics回归分析
结果所示,脱位组患者的年龄及有无合并神经肌肉系统疾病与非脱位组相比,差异有统计学意义(P<0.05)。而小转子到泪滴连线的垂直距离(健侧/患侧)脱位组与非脱位组比较,差异无统计学意义(P >0.05)。
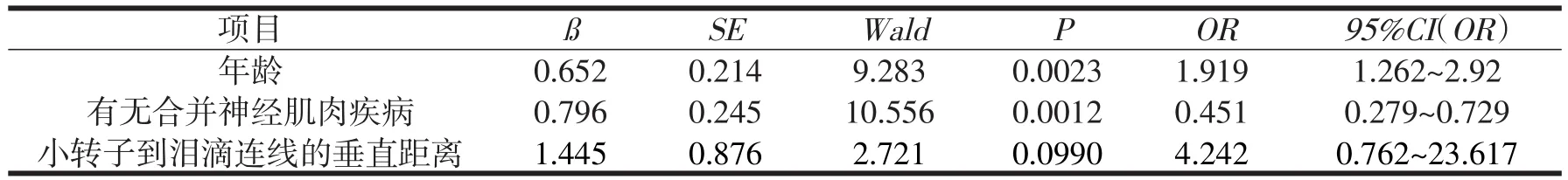
表3 影响术后脱位的多因素非条件logistics回归分析
3 讨论
目前,临床上老年人股骨颈骨折最常见的治疗方法是股骨头置换术,术后脱位是股骨头置换术的最常见并发症,发生率较高约为10%左右[3]。目前导致患者人工股骨头术后脱位的原因尚不清楚,可能的因素有患者自身因素、假体设计和手术技术等相关因素。本次研究探讨分析可能影响人工股骨头置换术后髋关节脱位的相关因素,为临床治疗和改善患者预后提供理论依据。
本次研究将患者性别、年龄、受伤到手术时间、假体类型、是否合并神经肌肉系统疾病、影像学指标股骨头直径、股骨偏距、小转子到泪滴连线的垂直距离等列入研究范围。
本次研究表明患者性别因素对其股骨头置换术后是否脱位并无影响,此结果与吴伟等[4]人的研究结果相悖,他们认为女性患者的术后脱位的发生率高于男性,原因有女性高龄绝经后的骨质疏松严重、各种家务活动多、生理上软组织张力低等。结果相悖原因有待进一步分析,可能与就诊患者群体的男女比例、患者数量等因素有关[5-7]。研究结果显示受伤到手术时间对术后是否脱位也无明显影响,原因可能与本次研究患者群体受伤后大多数都会因为不适选择积极就医有关。同时假体类型、与术后脱位也没有很大相关性。分析目前假体制作技术非常成熟,主要是假体的选择是否合适的问题,术中我们会多次尝试不同颈长和直径的假体以便选择出最合适的假体,减少因假体类型所致术后问题[8-11]。缝合外旋肌群主要是考虑软组织张力的问题,选择合适的假体也是为了降低软组织张力和匹配程度[12-14]。根据测量的100例患者术后正位髋关节X线片的股骨头直径、股骨偏距、小转子到泪滴连线的垂直距离等影像学指标(健侧/患侧),发现不存在有统计学意义的差异。
本次研究发现在考虑范围内的影响因素中,年龄和是否合并神经肌肉系统疾病的脱位组与非脱位组比较,结果存在有统计学意义的差异,且经过多因素非条件logistics回归分析,以上2种指标是造成术后股骨头脱位独立的高风险因素。这一研究结果与孙天闻[15]等人的研究结果一致。提示高龄患者更容易发生术后脱位,合并神经肌肉系统疾病的患者术后发生脱位的风险更大。中年以后随着年龄的增长肌肉的力量会降低,导致各肌群力量不平衡从而引起步态不平衡而摔倒,加之年纪越大骨质疏松的人群越多,所以发生股骨骨折的患者大多数是高龄老人。本次回顾性分析100例中有8人脱位,其中4人合并神经肌肉系统疾病,占脱位患者的50%。帕金森病、阿尔茨海默病、脑卒中后偏瘫等疾病造成的认知功能降低甚至障碍、意识性不强、依从性不好如痴呆、精神疾病,和肌肉力量不平衡、肌力减退等是引起术后脱位的主要原因[16]。提示导致发生股骨头置换术后脱位的主要原因是患者自身因素。
本次回顾性研究仍有不足,如研究群体数目较少、术后脱位例数较少、研究的影响因素考虑不全面、随访次数时间少等。
综上所述,股骨头置换术后脱位是由多种多样的原因相互作用造成的。为了降低股骨头置换术后脱位的发生率,进行术前术后相关知识宣教、选择适合的人工假体、合适的手术操作、术后合理护理、避免高危动作等是非常必要的[5]。
