儿童长 QT间期综合征(2型)1例
2018-08-13江茜叶苗虞彩霞任艳云
江茜 叶苗 虞彩霞 任艳云
患儿男性,12岁,2017-03-27课堂中(老师点名上台时)突发晕厥,伴双眼上翻、上肢强直,持续约1min后自行转醒,醒后否认胸闷、胸痛。家长急送我院急诊科,追问病史得知第一次晕厥出现在1年前学校体育课时(具体情况不详),第二次晕厥发生在半年前在日本旅游时无明显诱因下突发胸闷、呼吸困难,继而出现晕厥,伴有肢体抽搐、双眼上翻,当时在日本医院就诊但原因未查明。我院急诊医生高度怀疑癫痫,急诊脑电图检查提示:脑电波轻度异常。常规心电图(图1)检查提示窦性心律不齐,平均心率 60 次/min,Ⅱ、aVF、V5~V6T 波低平、切迹或双峰,部分导联酷似U波增高、TU融合,QT间期明显延长,QTC间期520ms。笔者结合晕厥病史考虑可能为QT间期延长综合征,及时与就诊医生作进一步检测,并进行危急值报告,后经心内科医生会诊收住入院。入院当天的动态心电图显示患儿24h平均心率为70次/min,最低心率48次/min,最高心率109次/min;T波形态多变,QT间期/QTC间期明显延长;单发的室性期前收缩12次(呈4种不同形态),2次成对及2阵分别连续3~4次心搏的短阵多形性室性心动过速发生于上午07:40:39,并可见 RonT现象(图 2、3)。

图1 患儿入院时的心电图

图2 患儿入院当天的动态心电图(4个不同时段的室性期前收缩)

图3 患儿入院当天的动态心电图(同一时段的成对室性期前收缩及短阵多形性室性心动过速)
入院后血液生化等检查未见明显异常。X线胸片:心肺未见明显异常X线征象;超声心动图检查提示先天性心脏病,房间隔缺损(继发孔型,左向右分流,5.8mm),心脏各房室腔大小、瓣膜活动正常,三尖瓣轻度反流,左心功能正常。家族史:父母亲均无晕厥病史,母亲常规心电图提示窦性心律,56 次/min,Ⅱ、aVF、V2~V6T 波低平、Ⅲ切迹 T 波浅倒置,QT间期/QTC间期=480/459ms(图略)。患儿按医嘱服用“普萘洛尔片7.5mg 1次/d,美西律片100mg 1次/8h”治疗后多次复查心电图提示QT间期明显缩短(入院当天QTC间期560ms,第5天QTC间期450ms);动态心电图复查未见室性期前收缩及室性心动过速现象,未有晕厥等发作。
按照1993年Schwartz等[1]提出的长QT间期综合征(long Q-T syndrome,LQTS)诊断标准,该患儿有晕厥史,心电图T波切迹、QTC间期>480ms,评分>5分。1个月后北京信诺百世医学检验所分子遗传学检测报告结果表明致病性基因阳性:存在KCNE2基因突变,属于LQTS 2型。由此,临床确诊:先天性(遗传性)LQTS 2型,考虑到患儿遇到运动、紧张、激动等交感神经兴奋的情况时容易诱发尖端扭转性室性心动过速(torsade de pointes,TdP)或心室颤动,从而导致频繁发作的晕厥,甚至猝死。根据危险分层,征得家属书面同意后,2个月后我院为患儿安装了全皮下心脏复律除颤器(subcutaneous lmplantable defibrillator,S-ICD)。
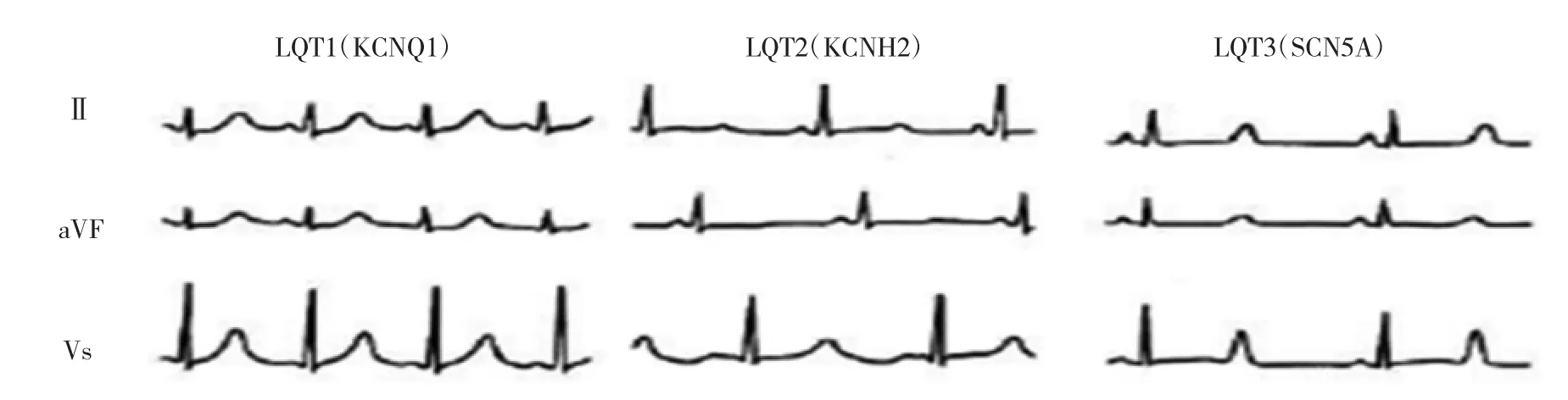
图4 LQTS 3种亚型的心电图特征
讨论 先天性LQTS是由于编码心脏离子通道的基因突变导致的一组综合征,表现为心脏结构正常,QT间期延长和T波异常。心律失常发作时呈典型的TdP,易发晕厥、抽搐和猝死。人群中先天性LQTS的患病率约为1/2 000至1/5 000,最为常见的是LQTS1、LQTS2和LQTS3,其在临床中所占的比例超过了所有LQTS的90%[2]。3种LQTS心电图的特点如下(图4):LQTS1型T波高大,上升支慢且无切迹,T波基底部宽,又称“胖大T波”,易在交感神经激活状态下发生心律失常,如体育运动或情绪激动;LQTS2型T波振幅低且有切迹,切迹可出现在T波初始、顶点或下降支,也可表现为T波低平,有切迹或双峰,其诱发因素为多种情绪应激时(如铃声、雷声或突然唤醒等);LQTS3型ST段延长,伴延迟出现尖、窄的T波。其心脏事件多在休息或睡眠状态下发生。LQTS3型ST段延长,伴延迟出现尖、窄的T波,其心脏事件多在休息或睡眠状态下发生[3]。
QTC间期值作为诊断LQTS的重要诊断依据,心电图医师的准确报告也是尤为关键,目前都是自动化测定的QT间期,在目测校正后差别可以很大。因此对计算机确定的Q-T异常必须经有经验的心电图医师人工测量校正后才能得出检测报告,建议选择心电图12导联同步的格式测量QT间期,有利于确定正确的Q-T起点、终点。许原、杨钧国教授[4]推荐V2或V3为测量QT间期的起点。原因为V1QRS波群起点比V6提前约20ms,V2除T波终点清楚外,QRS波群的起点也和 V1接近,V2~V3QRS波群开始最早,而T波结束晚,确定Q-T终点建议aVR或aVL为测量T波的终点。这是由于T、U波重叠时,从aVR或aVL常能比较容易确定T波终点。本例患儿心电图的主要特点就是部分导联T波低平,部分导联不同程度切迹的“双分T”,而且切迹多出现在T波顶点或下降支,单个导联分析很难区别是增高的U波,T、U波融合还是双分的T波,12导联同步测量找准了QT间期的起点和终点,才明确是双分的T波酷似增高的U波。
怎样才算是QTC间期延长?QTC间期的正常值选用那个标准?不同的专家的研究有多种不一样的标准。传统观点认为QTC间期>440ms,2010年专家共识认为QT间期延长综合征定义为QTC间期超过百分位点为延长:男性QTC间期>470ms;女性QTC间期>480ms;无论性别,QTC间期>500ms为高度异常[5]。2015专家共识在LQTS诊断标准的建议中有关QTC间期的描述:无QT间期延长的继发性原因,12导联心电图QTC间期≥500ms。以下情况可以诊断:有不明原因晕厥、无QT间期延长的继发原因、未发现致病性基因突变、12导联心电图QTC间期在480~499ms;QTC间期>600ms为极高危;>500ms为高危。心电图医生已经不能再停留在以图论图的年代,遇到异常情况应该详细询问病史和家族史,高度重视预警心电图。本例患儿本次晕厥发作后的第一份心电图(图1)示T波低平、切迹,QTC间期延长至520ms,到动态心电图示T波形态多变,QT间期明显延长,24h记录仅仅12次室性期前收缩但有4种不同的形态,均可能为恶性心律失常发作前的前奏。捕捉到的短串室性心动过速,虽然是短阵、非持续性,短时间内能自行终止,显露了可能导致心脏性猝死的特点和潜在危害。浙江省心电图危急值标准(试用版)规定“QT间期明显延长伴RonT室性期前收缩”属于心电图危急值上报范围[6],心电图医师掌握心电图危急值标准及时反馈给临床医师有非常重要意义。