腹腔镜辅助与小切口小儿胆总管囊肿根治术的对比研究*
2018-08-08王晓晖张书峰周晓波
张 朋,王晓晖,张书峰,田 静,周晓波
(1.郑州大学附属医院,南阳市中心医院,河南 南阳,473000;2.河南省人民医院)
先天性胆管扩张症(congenital biliary dilatation,CBD)是常见的小儿胆道疾病,目前临床公认的治疗方法是胆总管囊肿切除+胆总管空肠Roux-Y吻合术,其中包括传统手术基础上的小切口开腹手术与近年流行的腹腔镜手术。传统开腹手术创伤大,并发症多,Farello等于1995年首次报道腹腔镜下胆总管囊肿根治术[1],国内李龙于2002年首次报道[2]。腹腔镜辅助胆总管囊肿根治术具有切口小、创伤轻、痛苦少、康复快等优点[3-4],深受广大外科医师及患儿家属欢迎。本研究采用回顾性病例对照研究,分析腹腔镜辅助与小切口开腹胆总管囊肿根治术治疗儿童CBD的有效性与安全性。
1 资料与方法
1.1 临床资料 2011年6月至2016年6月我们收治75例确诊为CBDⅠ型(胆总管囊性扩张)患儿,依据手术方式分为观察组(腹腔镜辅助胆总管囊肿根治术,n=23例)与对照组(小切口胆总管囊肿根治术,n=52),两组患儿术前临床资料差异无统计学意义(P>0.05),见表1。纳入标准:根据临床三联征腹痛、黄疸、腹部包块,结合腹部CT、B超、磁共振胰胆管造影确诊为CBD。患儿均行胆管囊肿+胆囊切除、肝总管空肠Roux-Y吻合术。排除标准:CBD合并肝内胆管或胰管畸形、手术难度加大及腹腔镜中转开腹。
1.2 术前准备 详细了解患儿病史及全身基本情况。术前常规检查包括三大常规、肝肾功能、凝血四项、胸片、心电图等;行肝胆彩超及磁共振胰胆管造影检查,了解肝脏胆道情况,尤其肝总管及左、右肝管有无狭窄。术前2~3 d静脉补充维生素,尤其维生素K,纠正贫血、低蛋白血症,保肝、抗感染治疗。部分患儿因肝功能异常,引起凝血功能障碍,给予静脉输注新鲜冰冻血浆、血浆冷沉淀等营养支持。术前常规禁食,胃肠减压,清洁肠道等。临床症状(黄疸、腹痛、胆管炎、胰腺炎等)较重的患儿,应先保守治疗,待症状减轻、消失或能耐受手术时再考虑施术。


组别性别(n)男女年龄(月)体重(kg)病史(d)CB(μmol/L)血淀粉酶(U/L)C反应蛋白(mg/L)观察组1674.5±1.914.21±6.913.6±1.865.53±15.72173.21±18.7947.34±12.63对照组39135.1±2.113.69±6.134.1±0.759.21±19.89170.93±21.1553.17±12.69t/χ2值0.491.220.310.201.480.471.84P值0.620.220.760.200.140.640.07
续表1

组别ALT(U/L)ALP(U/L)GGT(U/L)腹部包块(n)黄疸(n)胰腺炎(n)腹痛(n)观察组43.71±16.9175.13±21.4346.93±17.29156821对照组75.13±21.4378.21±19.8349.21±15.0929211949t/χ2值0.870.590.550.761.180.150.47P值0.380.560.580.440.240.880.64
1.3 手术方法 观察组:气管插管麻醉成功后,患儿右侧腰部垫高,取仰卧头高脚低位,脐部穿刺充入CO2,压力维持在12~15 mmHg,分别于脐部、右锁骨中线平脐处、右腋前线交右肋缘下、左腋前线交左肋缘下做切口(四孔法),将肝圆韧带、胆囊床悬吊于剑突下腹壁皮肤处。主刀立于患儿右侧,一助、扶镜医师立于患儿左侧。用电钩打开胆总管囊肿前壁腹膜,先游离前壁,向左右逐渐游离两侧壁,当囊肿前壁及侧壁游离后可提起囊肿向左侧或右侧牵拉,自两侧电凝游离,直至后壁完全显露,助手提起囊肿,下压胃窦及十二指肠球部协助显露,充分游离囊肿后壁,近端至肝门部,远端至胆总管明显变细处。囊肿远端胆总管胰腺段游离时,注意勿损伤胰腺、胰管;如囊肿较大或与周围尤其近端后方门静脉粘连较重时,可切开囊肿吸尽囊液后提起囊壁游离。远端胆管变细处应结扎后离断,部分离断后未结扎。近端于肝门部离断,注意观察左右肝管情况,经取石、导管或探子探查、冲洗及检查无狭窄后保留0.5~1.0 cm喇叭状管壁,以备吻合。切除囊肿后,常规切除胆囊,保留胆囊床腹壁牵引悬吊处。腹腔镜下将距屈氏韧带下方15~20 cm空肠自脐部扩大切口拖出,横断空肠,远端封闭,近端小肠与距胆肠吻合口远端约40 cm空肠端侧吻合,缺口应用3-0可吸收线间断缝合,浆膜层加固。于横结肠系膜右侧少血管区打开合适隧道,将远端空肠经结肠后上提至肝门部,距空肠盲端约2 cm切开空肠系膜对侧肠壁1~2 cm(具体视残留肝总管直径而定),关闭横结肠系膜后,封闭腹腔,建立气腹,腹腔镜下应用4-0可吸收线连续缝合,先后壁再前壁完成胆肠吻合,浆膜层不加固。见图1~图3。对照组:在传统开腹胆总管囊肿根治术的基础上,取右肋缘下横行小切口,长4~5 cm,逐层入腹。游离胆囊三角,切除胆囊,游离肝十二指肠韧带,解剖胆总管囊肿,上端至左右肝管汇合处,下端至胰头上缘。囊肿较大时切开囊壁吸尽胆汁,以利游离,向下游离至胰腺上缘,缝扎胆总管远端,移除标本。于屈氏韧带远端15 cm处切断空肠,远端缝扎,间断全层行胆管空肠远端端侧吻合。距吻合口远端45 cm处经结肠系膜行间断全层空肠端侧吻合,关闭系膜孔隙。术后处理:予以胃肠减压、补液、营养支持及抗感染、保肝对症支持治疗,术中疑有胰腺损伤时予以生长抑素,减少胰瘘。
1.4 观察指标 记录两组手术时间、术中出血量、术后排便时间、术后首次进食时间、引流管拔除时间、术后住院时间及切口大小、术后并发症(术后出血、吻合口瘘、切口裂开、胆漏、胰瘘、吻合口狭窄、胆管炎、肝内胆管结石、胰腺炎、肠梗阻、切口感染、切口疝)发生情况、黄疸消退情况、大便颜色转变。实验室检测指标包括:术前结合胆红素、ALT、ALP、GGT、C反应蛋白、血淀粉酶。
1.5 统计学处理 采用SPSS 19.0软件进行数据分析。患儿病历资料均采用双人双输法逐一盲法下登记录入数据库。计量资料采用t检验;计数资料采用χ2检验、Fisher确切概率法等。P<0.05为差异有统计学意义;检验水准取α=0.05。
2 结 果
75例手术均顺利完成,两组引流管拔除时间、术后并发症发生率差异无统计学意义(P>0.05);术中出血量、术后排便时间、术后首次进食时间、术后住院时间及切口大小两组差异有统计学意义(P<0.05),观察组优于对照组;两组手术时间差异有统计学意义(P<0.05),观察组手术时间较长。见表2。此外,两组患儿黄疸均消退,大便颜色恢复正常,术后验室检测指标(结合胆红素、ALT、ALP、GGT、C反应蛋白、血淀粉酶)亦全恢复正常。
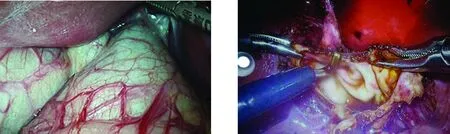
图1 游离胆总管囊肿图2 切除胆总管囊肿修剪胆管吻合口
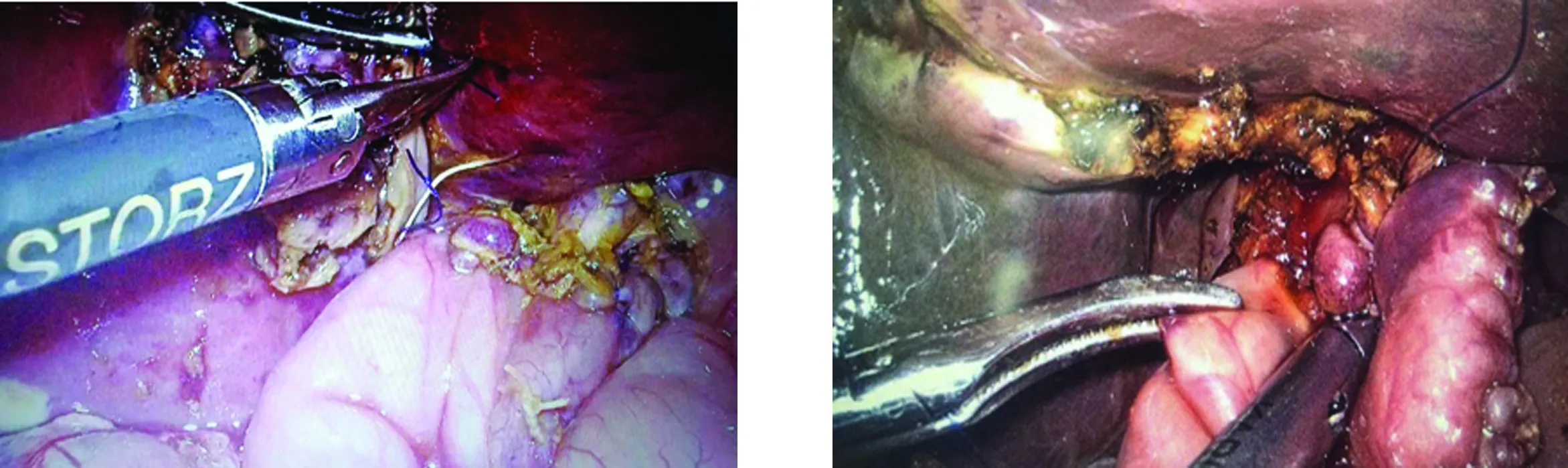
图3 胆肠吻合术


组别手术时间(h)术中出血量(ml)术后排便时间(d)术后首次进食时间(d)引流管拔除时间(d)住院时间(d)切口大小(cm)术后并发症[n(%)]观察组5.31±1.4931.53±12.462.43±0.793.48±1.724.67±1.597.74±1.582.98±1.867(30.4)对照组3.28±1.0245.27±9.64 4.21±1.925.16±2.895.19±2.439.21±4.164.37±2.5116(30.8)t/χ2值5.954.705.693.121.102.212.670.03P值<0.001<0.001<0.0010.0020.270.030.0080.98
两组均无切口裂开、肠吻合口瘘、胰瘘、肝内胆管结石、胰腺炎发生。对照组术后出血3例,考虑术后胆囊床渗出,其中2例予以绝对卧床、应用止血药物后痊愈,1例出血较多,予以输血、再次开腹止血后痊愈。1例胆漏,考虑术中分离囊肿后壁近端时电凝过多或胆肠吻合欠佳所致,经禁饮食保守治疗治愈。1例吻合口狭窄,考虑吻合口水肿所致,经禁食抗感染后好转。3例胆管炎,多与暴食多油等不良饮食习惯有关,经引流、禁食、抗感染、胃肠减压后治愈。4例肠梗阻,其中1例胆支肠管结肠系膜处梗阻,可能与患儿横结肠系膜肥厚、术者手术经验不足有关,术后反复腹痛呕吐,保守无效而手术治愈;3例考虑术后切口下肠粘连,经保守治疗均治愈。4例切口感染,经换药后均愈合。腹腔镜组1例胆漏,考虑胆肠吻合时缝合过松,形成包裹积液,经彩超引导穿刺并保守治疗后痊愈。1例吻合口狭窄,考虑吻合口水肿或胆肠吻合时连续缝合松紧度不易把握,经禁食抗感染后好转。1例胆管炎经保守治疗后治愈。2例肠梗阻,考虑术后切口下肠粘连,均经保守治疗治愈。2例脐部切口感染,考虑脐部备皮不充分或肠管拖出吻合时污染,经换药后均愈合。两组术后均发生胆漏,建议临床应尽量采用低功率电刀或超声刀,以减少周围组织副损伤,保留良好的组织血供。本研究共6例(腹腔镜组2例、开腹组4例)发现明显远端胆总管开口,囊肿远端分离时未结扎,亦无胰瘘发生。
3 讨 论
CBD即先天性胆总管囊肿,一般认为胆总管直径大于0.4~0.6 cm即考虑异常,如同时合并胰胆管合流异常,即可明确诊断CBD。目前根据Todani改良分型可分为Ⅳ型[5],其中Ⅰ型最为常见,占总发病率的85%~90%[6],女性多见。其具体发病原因尚不明确,可能为:(1)病毒感染;(2)胆管发育不良;(3)胆总管远端神经肌肉发育不良;(4)胆胰管合流异常;(5)胆总管远端狭窄;(6)遗传性因素等。大部分学者认为婴儿期胆总管囊肿可能与胆总管远端狭窄有关,幼儿及儿童胆总管囊肿为胰胆合流异常所致。目前认为胆总管囊肿切除+肝总管空肠Roux-Y吻合术是治愈CBD的最佳术式。腹腔镜胆总管囊肿切除+肝总管空肠Roux-Y吻合术近年逐渐兴起,并迅速扩展,被越来越多的外科医生、患儿家属接受;这也是腹腔镜手术从单一手术切除到解剖重建的一个里程碑[7]。本研究中两组术前基线一致,可信度较高。
儿童CBD手术空间小,容易损伤周围重要器官组织,对气腹的耐受能力较差,因此对儿童施行腹腔镜手术具有很大难度。如何提供足够的手术空间是腹腔镜手术的关键,我们的经验是术前常规留置尿管、胃肠减压、洗肠,术中悬吊肝圆韧带及胆囊床[8],更重要的是腹腔镜可深入到肝门部,形成清晰宽敞的手术野,克服了开腹手术因为肝门位置深而暴露困难的缺点。CBD的关键是胆总管囊肿游离及胆肠吻合,我们体会:(1)游离囊肿时紧贴囊壁,先前壁,再两侧壁,继而后壁,循序渐进。如囊肿大、炎症粘连重,可打开囊肿吸尽囊液,提起囊壁游离,从而减少解剖难度及副损伤的发生;注意保护门静脉、肝脏动脉、十二指肠及胰腺。(2)囊肿近端离断时可保留0.5~1.0 cm喇叭状残端,以利胆肠吻合,并减少吻合口狭窄的发生。胆肠吻合口无需双层加固,吻合前必须确认近端左、右肝管内无结石及狭窄等,如有狭窄必须切开狭窄环进行吻合[9]。目前对于腹腔镜下胆总管囊肿手术是否可残留近端帽状囊壁仍存有争议,尚待进一步研究[10-11]。此外,患儿家长对腹腔镜手术“视觉无瘢痕”的切口外观更满意[12],腹腔镜手术还可同时发现并处理美克尔憩室、阑尾炎等合并症[13]。
本研究中,腹腔镜组术后并发症未明显增加,术后引流管带管时间亦无明显延长。考虑可能由于回顾性研究、样本量较少、随访时间短等有关。腹腔镜组手术时间明显长于开腹组,这可能与此类腹腔镜手术熟练程度不够、研究病例数较少有关。随着病例数的增加、器械的进一步改进、手术技巧的提升、助手与护士的配合更加默契,手术时间会逐渐缩短。本研究未对手术费用进行比较,因腹腔镜手术需特殊器械,因此导致手术费用较昂贵。腹腔镜组术中出血量、术后排便时间、进食时间、住院时间、切口大小均明显优于开腹组,主要因腹腔镜下可清晰显示胆管附近细小的血管,避免术中损伤,直接减少了术中出血量;而且肠管干扰小,暴露少,切口小,术后疼痛较轻,术后患儿可早期下床活动,使肠道功能较早恢复,因而缩短了住院时间。
本研究中,腹腔镜组术后引流时间、并发症控制均达到开腹手术水平,并具有术中出血量少、术后康复快、术后排便时间与进食时间短、住院时间短、手术切口小、创伤小、安全性更高等优势,值得临床广泛推广[12-13]。然而本研究存在一定的局限性,为回顾性研究,缺乏单盲或双盲,存在选择偏倚可能;病例较少,容易出现发表偏倚,今后需大样本前瞻性随机双盲对照试验进一步证实。
综上所述,腹腔镜辅助胆总管囊肿切除+胆总管空肠Roux-Y吻合术治疗CBD是安全、有效的。通过一定的学习曲线[5],随着术者技巧的提升与手术经验的积累,腹腔镜先天性胆总管囊肿根治术会成为CBD理想的标准术式。
