慢性阻塞性肺病患者急性加重期甲状腺激素水平及影响因素分析
2018-08-08徐春燕郭水根
徐春燕 郭水根 沈 瑶
(复旦大学附属浦东医院呼吸科 上海 201399)
慢性阻塞性肺病(chronic obstructive pulmonary disease,COPD)是常见的呼吸道疾病,与肺部对香烟、烟雾等有害气体或有害颗粒的异常炎症反应有关,是以持续性气流受限为突出表现的气道肺脏疾病,发病率及死亡率均较高。COPD不仅局限于呼吸系统,还伴有其他全身炎症反应、营养不良、BMI降低、神经系统(大脑能量新陈代谢改变)、骨骼肌萎缩、焦虑、抑郁及骨质疏松[1]等。研究表明,COPD对甲状腺功能的影响主要表现为非甲状腺疾病综合征(non-thyroid disease syndrome,NTIS)[2]。NTIS表现为患者血清甲状腺激素降低而促甲状腺激素(thyroid stimulating hormone,TSH)正常,临床上无甲状腺功能减退表现的一组综合征,本文将探讨重度COPD急性加重期患者甲状腺功能水平及相关影响因素。
资 料 和 方 法
一般资料2016年1月至2017年1月因COPD急性加重入住复旦大学附属浦东医院呼吸科的198例患者作为急性加重组,同期因腹部择期手术入住本院普外科的74例COPD稳定期患者作为对照组。研究方案经复旦大学附属浦东医院伦理委员会审批(批准号2016-M-6),所有研究对象纳入研究前均签署知情同意书。
全部272例病例均符合2016年GLOD指南[3]诊断标准。肺功能评估参照GOLD分级标准:1级(轻度):FEV1占预计值百分比≥80%;2级(中度):50%≤FEV1占预计值百分比<80%;3级(重度):30%≤FEV1占预计值百分比<50%;4级(极重度):FEV1占预计值百分比<30%或存在慢性呼吸衰竭。
检查方法所有患者入院第1天测定血气分析(吸氧状态下),询问吸烟史及入院前是否静脉使用激素。入院第2天清晨空腹采静脉血5 mL,分离出血清放于-20 ℃冰箱,使用放射免疫分析法测定血清三碘甲状腺原氨酸(triiodothyronine,TT3)、游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、甲状腺素(thyroxin,TT4)、游离甲状腺素(free thyroxine,FT4)和TSH。采静脉血3 mL,应用免疫荧光法测定全血C反应蛋白(C-reactive protein,CRP),记录入院天数,采用美国JAGER肺功能测试仪检测肺功能,COPD稳定期患者在入院3天内完成测试,198例急性加重期患者待病情稳定后出院前进行常规的肺功能(常规+支气管扩张)测定,检测指标包括用力肺活量(forced vital capacity,FVC)、1 s用力呼气容积(FEV1)。
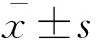
结 果
急性加重组甲状腺功能评价与正常参考值相比,急性加重组和对照组患者的血甲状腺激素指标均存在不同程度的下降率(表1),其中急性加重组患者的TT3降低发生率明显高于对照组(29.8%vs.13.5%,P<0.05),而两组间TT4、FT3、FT4和TSH降低发生率差异则无统计学意义。
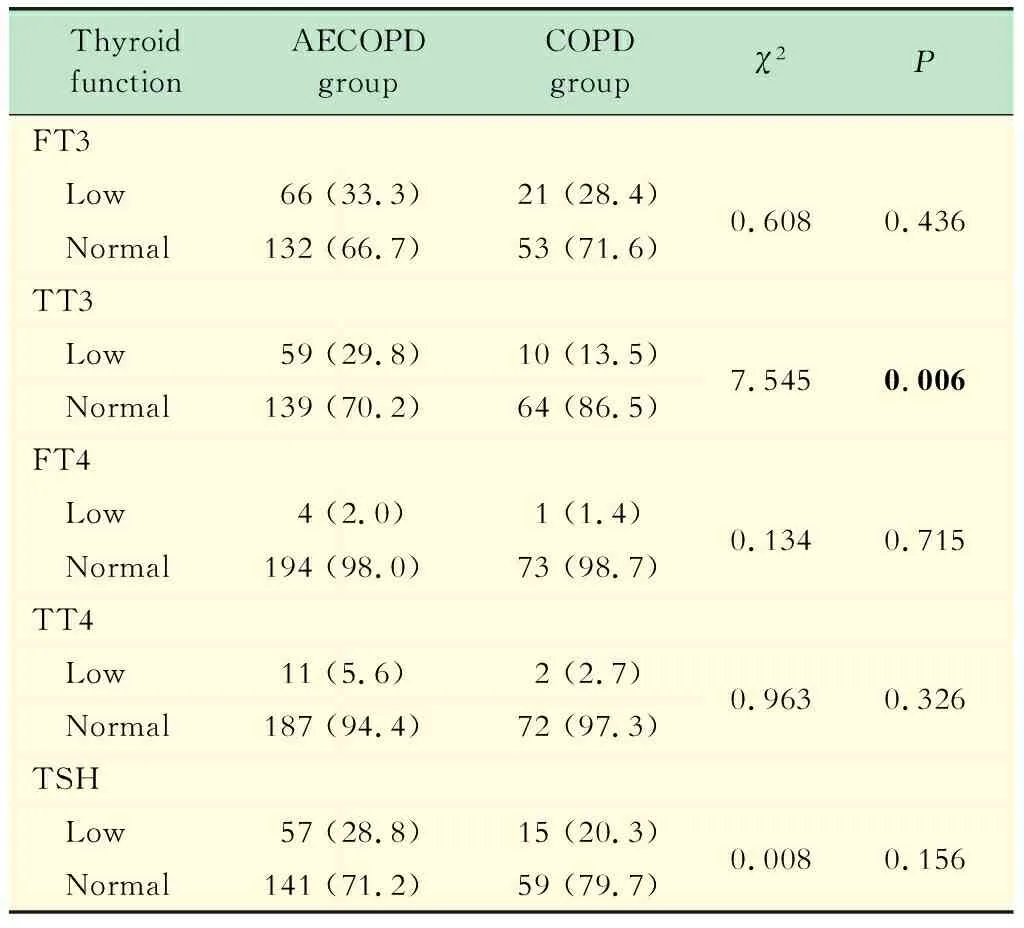
表1 急性加重组和对照组之间甲状腺功能低下率的比较Tab 1 The comparison of thyroid hypofunction rate between AECOPD group and COPD group [n(%)]
FT3和TT3的影响因素相关性分析FT3与年龄、CRP和FVC呈负相关(P<0.05),与院外糖皮质激素使用史呈正相关(P<0.05);FT3和TT3与GOLD (Global Initiative for Chronic Obstructive Lung Disease)指南肺功能分级、PaO2和PaCO2均无明显相关性(P>0.05,表2和3)。
讨 论
甲状腺功能受下丘脑和垂体调节,甲状腺-垂体-下丘脑构成一个系统性调节轴,在机体内共同发挥甲状腺调节功能,当机体因感染、应激、创伤等多因素影响时,甲状腺激素分泌出现异常,导致甲状腺激素水平发生变化。COPD急性加重期患者与稳定期患者均有一定数量的甲状腺功能减退率,并且表现为以FT3和TT3降低为主的甲状腺功能低下,但急性加重组患者TT3低下率29.8%明显高于稳定期患者的13.5%。刘涌等[4]对142例急性加重期及88例稳定期COPD患者的研究中也发现分别有23.9%的稳定期患者和40.1%的急性加重期患者存在非甲状腺疾病综合征[5]。我们的结果与此相符。TT3显著下降显示甲状腺功能低下与年老、CRP、FVC、吸烟史和静脉激素用药史密切相关。

表2 急性加重组FT3的影响因素相关性分析Tab 2 Correlation analysis on the influence factors of FT3 in AECOPD group
GAH:Glucocorticoids application history.
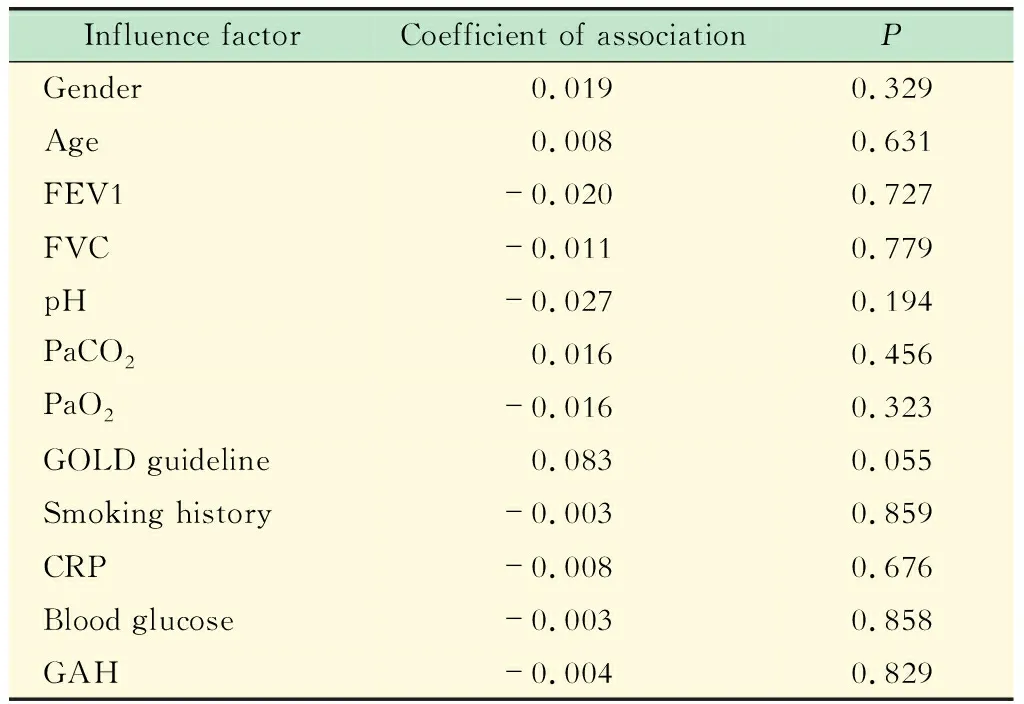
表3 急性加重组TT3的影响因素相关性分析Tab 3 Correlation analysis on the influence factors of TT3 in AECOPD group
GAH:Glucocorticoids application history.
本研究发现急性加重期患者FT3和CRP呈负相关,感染可诱发机体产生和释放一系列炎性因子,如IL-8及TNF-α等。已经有研究证实这些炎性因子能抑制T4脱碘形成T3[6],减少患者体内T3水平。CRP是急性感染的一个指标,血清水平越高提示感染或感染相关的炎症反应越严重。CRP促进皮质醇的合成和释放增加,体内皮质醇高水平可抑制TSH的释放,同时也抑制外周组织中T4转化为T3,最终导致血中FT3水平降低。
老年人全身各器官功能退行性变,甲状腺组织也存在一定程度的萎缩和纤维化、炎症细胞浸润和滤泡形态学上的改变,甲状腺合成和释放甲状腺激素的能力也呈下降趋势[7]。此外,甲状腺及肝脏组织中5’-脱碘酶的活性随年龄增长而下降,而5-脱碘酶的活性则随年龄增长而上升,这两个酶活性的相反变化可能会导致FT3、TT3水平随年龄增长而降低[8]。本研究中COPD患者多为高龄,甲状腺功能已处于减退状态,急性期加重了甲状腺激素的消耗,故FT3和TT3进一步下降,这能解释为何COPD急性加重期患者FT3水平与年龄呈负相关。
本研究发现COPD急性加重期甲状腺素低下水平和糖皮质激素的应用呈正相关,静脉使用激素的患者FT3降低更明显。付颖瑜等[9]发现使用外源性糖皮质激素后,危重患者垂体TSH受到抑制,TT3和FT3较未使用激素者明显降低。本文的结果与此相符。这可能与糖皮质激素抑制肝脏中5’-单脱碘酶活性,T4转化为T3减少,另外糖皮质激素还加速T4在外周组织的降解。
本研究发现,COPD患者肺功能严重程度与甲状腺激素水平异常有关。杨声灼等[10]观察到,在GOLD指南肺功能分级为3、4级的COPD患者中,血清TT3、FT3水平明显降低,尤以4级下降更显著,说明COPD患者T3水平越低,预后就越差。本文结果也支持这一点,表现为FT3与FVC呈正相关。周清等[11]发现TT3、FT3与FVC、FEV1、FEV1/FVC和FEV1%相关。COPD患者肺功能越差,急性加重期时缺氧、CO2潴留等越突出,组织缺氧、胃肠道淤血等因素进一步抑制外周组织将T4转化为T3。
许多研究已证实FT3与PaO2呈正相关[12-13]。本研究血气分析都在吸氧状态下完成,不一定能反映缺氧与甲状腺激素之间真实的相互关系,故表现为FT3、TT3与PaO2之间缺乏相关性,也与我院收治的大部分COPD患者为危重或高龄患者有关。患者难以在血气分析时脱离吸氧状态,确为本研究的缺陷,但也间接提示缺氧与甲状腺功能低下的发生密切相关。
综上所述,COPD常并发甲状腺疾病综合征,而急性加重期患者甲状腺功能低下更明显,受年龄等多因素影响,与COPD病情严重程度相关。血清甲状腺激素水平可能有助于评价COPD病情严重程度及预后。
