在缺血性卒中伴高血压患者中动态血压变化与脑微出血的相关性研究
2018-07-31段春梅
王 玥,王 礼,段春梅
(陆军军医大学新桥医院神经内科,重庆 400037)
脑微出血(cerebral microbleeds,CMBs)是脑微小血管病变导致周围间隙中局部含铁血黄素沉积的一种过程[1]。CMBs在磁共振的磁敏感加权成像(susceptibility weighted imaging,SWI)及T2加权成像(gradient echo T2 weighted imaging,GRE-T2WI)中表现为小的圆形病变[2],并与认知障碍及缺血性、出血性卒中的复发紧密相关[3-4]。有相关的研究表明,在正常健康人群中,CMBs的发病率达到了5.0%;随着年龄的增大,CMBs的发病率也相应增高。而在缺血性卒中患者中,CMBs的发病率达到了33.5%[5]。同时,CMBs的存在与血压、年龄及抗栓药物使用有关。有研究发现,高血压是导致CMBs发生的重要且可以控制的危险因素[6];随着血压水平的升高,CMBs的发生率也随之升高。现有少量的研究探索动态血压与CMBs的关系,然而,确少有研究报道缺血性卒中伴高血压患者人群与CMBs的关系。因此本研究拟探索在缺血性卒中伴高血压患者中,24 h动态血压变化与脑微出血的关系。
1 资料与方法
1.1一般资料 选取2016年6月至2017年6月在本院神经内科住院的缺血性卒中并伴有高血压的患者。入组标准:(1)按照第4届全国脑血管病会议诊断标准,诊断为缺血性卒中患者;(2)按照2014年美国成人高血压管理指南高血压的诊断标准(JNC8),明确诊断为高血压的患者;(3)完成了头颅MRI+SWI,并且进行了24 h动态血压监测;(4)自愿参与本研究,并愿意签署同意书。排除标准:(1)继发性高血压的患者;(2)已明确脑出血的患者;(3)严重肝、肾功能不全患者。总共有200例缺血性脑卒中并有高血压患者纳入到本研究中,其中有14例因为体内植入有金属不能行头颅MRI检查(共13例)或者动态血压无效数据过多(共1例)的原因未纳入最后的分析。
1.2方法
1.2.1CMBs的评价 患者入院后首先完善SWI的检查。SWI的相关参数如下:磁共振使用德国西门子公司Signa HD-xt 3.0T磁共振成像仪SWI扫描参数:TR:49 ms,TE:40 ms,反转角15°,FOV:230 mm×230 mm,矩阵:256×256,层厚:2 mm,间隔1.0 mm,层数:56。阅片由两位高年资影像学医生进行。CMBs表现为在SWI上低信号的小圆点(直径小于10 mm),周围无水肿带的信号减低区,并排除软脑膜血管、血管间隙、基底节钙化等假象。
1.2.2进行动态血压测定 完成头颅核磁检查后,患者保持正常的生活节律,并停用相关的降压药物,应用日本尼士DS-250ABPM动态血压监测仪进行动态血压监测,设定日间(06:00-22:00),30分钟/次,夜间(22:01-05:59)1小时/次,总的监测需大于24 h。分别记录如下与血压相关的参数:夜间平均收缩压、夜间平均舒张压;日间平均收缩压、平均舒张压;24 h总的平均收缩压、24 h总的平均舒张压。
1.2.3一般资料的采集 对所有纳入患者的糖尿病史、饮酒史、吸烟史进行统计采集。并对纳入患者进行静脉血采集,用于测定血糖、血脂(包括低密度脂蛋白、高密度脂蛋白与三酰甘油)、同型半胱氨酸水平及尿酸和叶酸水平。
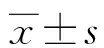
2 结 果
对186例缺血性脑卒中并且伴随高血压的患者进行了统计学分析。所有纳入患者的平均年龄(66.4±11.3)岁,其中包括116例男性(62.4%),有糖尿病病史的共78例(41.9%),其中利用SWI共发现有106例有CMBs(57.0%),利用单因素二元Logistic回归分析的方法对所有的指标进行统计学分析,结果CMBs的发生与年龄、糖尿病病史、日间平均收缩压与舒张压、夜间平均收缩压与舒张压、平均收缩压和舒张压显著相关(P<0.05),见表1。进一步采用多因素回归进行分析,在缺血性卒中伴高血压人群中,CMBs与平均收缩压、日间平均收缩压及夜间平均收缩压显著相关,见表2。
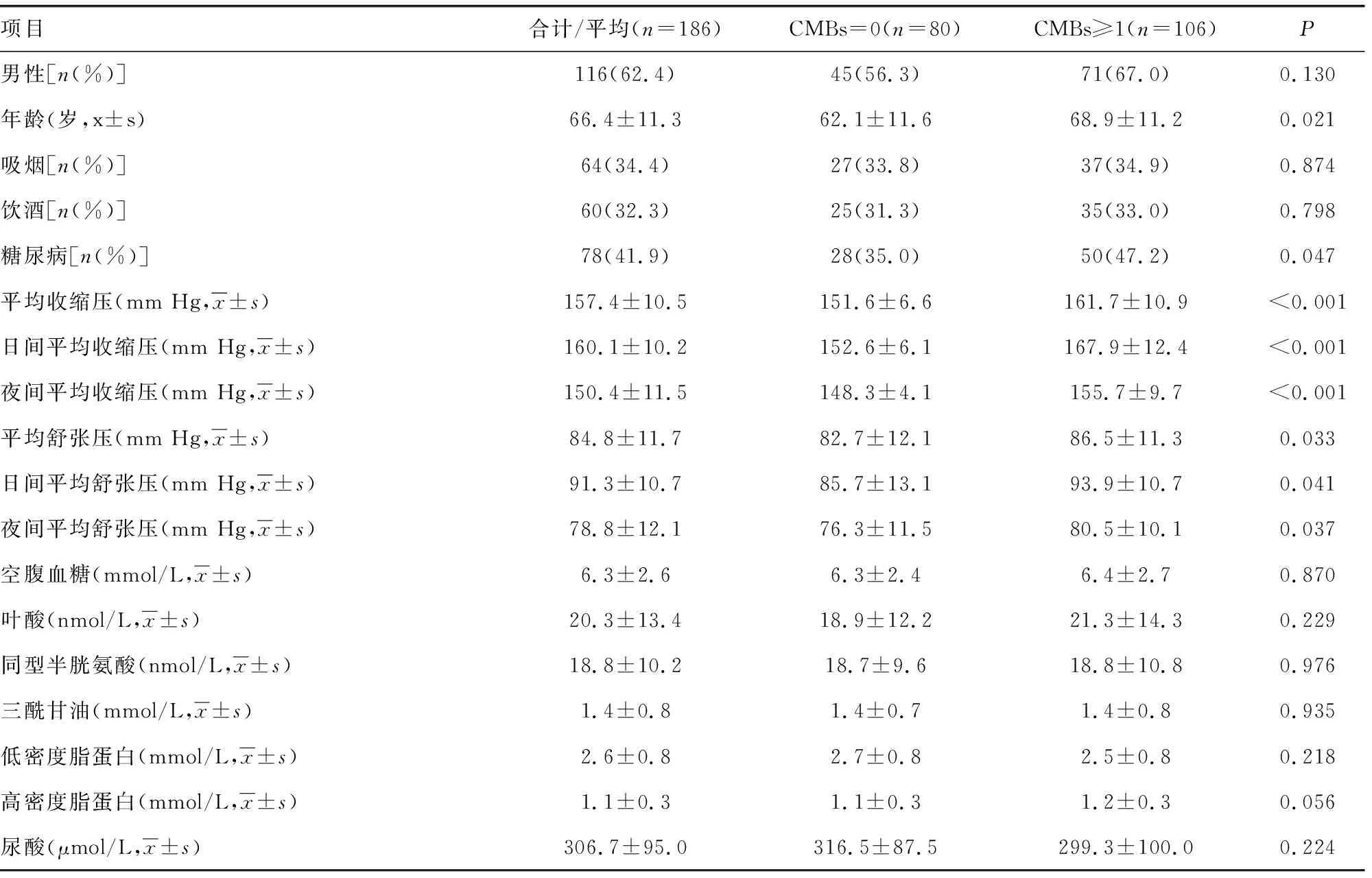
表1 各指标与CMBs的单因素相关性回归分析
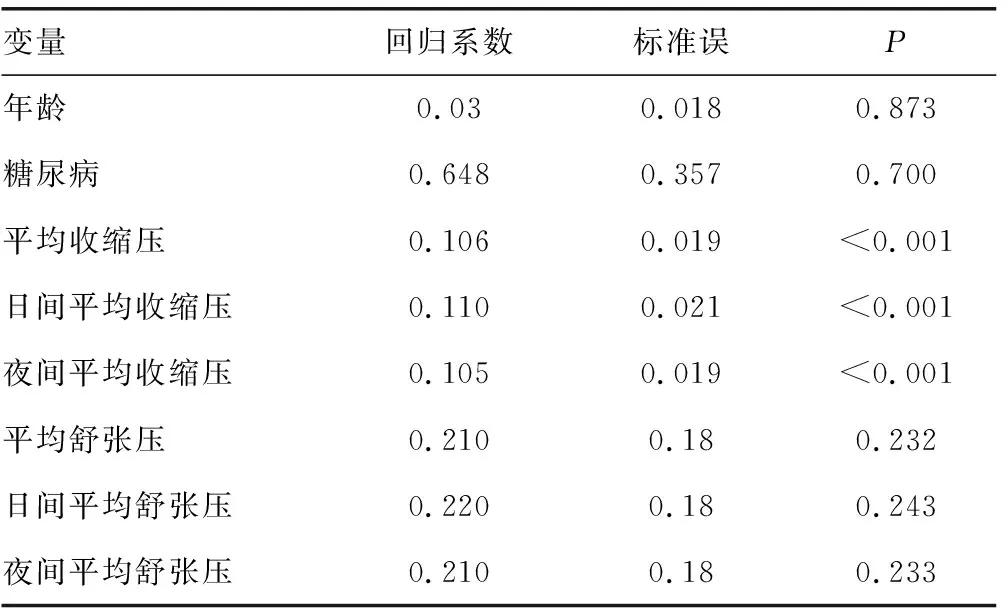
表2 动态血压与CMBs的多因素相关性回归分析
3 讨 论
本研究发现在缺血性卒中伴高血压患者中CMBs发病率是57.0%;另外,在缺血性脑卒中伴高血压患者中,其CMBs的发生与24 h平均收缩压、夜间平均收缩压及日间平均收缩压呈显著相关性,这也进一步证实了高血压与CMBs的发生密切相关。既往针对高血压导致CMBs发生的相关病理机制研究表明,CMBs的发生是由于脑内的小血管玻璃样变及小动脉硬化后造成血液的少量渗出,进而激活巨噬细胞,使其吞噬红细胞分解铁血黄素造成的[1]。因此,正如本研究结果显示,在缺血性卒中患者伴高血压患者中,CMBs的发生可能是因为24 h的持续高血压导致脑内的小血管玻璃样变及小动脉硬化,进而使少量的血液渗出造成的。同时,既往研究发现针对急性缺血性脑卒中的患者使用溶栓治疗时,CMBs的出现是缺血性脑卒中患者伴随出血转化的高危因素[7],也是缺血性卒中重组人组织型纤溶酶原激活剂(rt-PA)溶栓后出血转化及抗栓治疗后出血转化、降脂治疗后的脑出血风险的评估指标[8]。因此,控制缺血性脑卒中患者的血压变得尤为重要。另外,高血压对血脑屏障也能造成损害,是造成血浆复合物渗出到血管外的一个危险因素。因此,高血压也是许多小血管病变疾病的高危因素,比如白质病变。近期的一项研究表明,血压长时间维持在较高的水平是白质病变的高危因素[9]。
CMBs作为脑出血的高危因素,其与众多血管病变高危因素相关,比如血脂水平。LEE等[10]研究发现,血清中较低的总胆固醇水平及较高的高密度脂蛋白水平与CMBs的发生密切相关。因此本研究采用了多因素回归的方法进行了统计学分析,发现24 h平均收缩压、夜间平均收缩压及日间平均收缩压是CMBs的独立高危因素。
而HENSKENS等[11]对没有伴随脑血管病的高血压患者进行研究发现,其CMBs的发病率为16.1%,是正常血压水平人群的3倍;同时他们也发现高血压患者CMBs的发生与动态血压水平密切相关。与本研究结果对比发现,发生血管性病变后会明显增加CMBs的发病率。 同时,STAALS等[12]对发生腔隙性脑梗死的患者进行了动态血压监测也发现,较高的动态血压水平与脑干发生CMBs也呈现明显正相关。以上研究也进一步证实了本研究结果。
有研究表明,血压水平与CMBs的发生密切相关,而CMBs则是许多中枢性疾病的高危因素,比如帕金森病、抑郁症等[13-14];尤其对于脑血管病变,CMBs是与其发生密切相关。更为重要的是,对于缺血性卒中伴高血压患者,由于其发病后,需要维持颅内适量的血液灌注,并不能一味地将血压降得过低。
综上所述,24 h平均收缩压、夜间平均收缩压及日间平均收缩压与CMBs密切相关。在缺血性脑卒中伴高血压患者治疗的过程中,应动态监测缺血性脑卒中患者的血压,使其维持在适当的范围,并同时进行CMBs检测,对临床制订合理治疗方案具有极其重要的指导意义。
