严重脓毒症患者氧供氧耗失衡与促炎抗炎失衡相关关系分析
2018-07-27苏明华章晓红
苏明华 章晓红
四川省医学科学院,四川省人民医院(成都 610072)
严重脓毒症(severe sepsis)、脓毒性休克(septic shock)患者病死率高、病情复杂多变,是急危重症医学的难题之一。炎症因子瀑布样释放是严重脓毒症发生发展的核心环节,促炎抗炎失衡,常进展为多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)[1-2]。 氧 供(oxygen delivery,DO2)、氧耗(oxygen consumption,VO2)平衡失调常继发于微循环障碍,是严重脓毒症尤其脓毒性休克患者主要的病理生理变化之一。然而DO2、VO2数据需要由血流动力学方法获得,操作复杂且费用高昂,故而临床常用肺泡-动脉氧分压差(alveolo⁃arterial oxygen partial pressure difference,P[A⁃a]O2)、混合静脉血氧饱和度(oxygen saturation of mixed venose blood,SvO2)、血气分析中乳酸(lactic acid,LAC)、碱剩余(base excess,BE)等指标来评估患者氧供氧耗情况。近年来,大量关于严重脓毒症促炎抗炎失衡,氧供需失衡、微循环障碍相关领域研究,但鲜有将促炎抗炎细胞因子、氧供氧耗指标同时进行动态监测合并分析。本研究联合动态监测 TNF⁃α、IL⁃10及 P[A⁃a]O2、LAC、BE,分析促炎抗炎失衡与氧供需失衡动态变化趋势相关关系,以及在临床病情评估及预后判断中的意义。
1 资料与方法
1.1 一般资料 选取2014年1月至2016年1月收住我院EICU的严重脓毒症患者50例,其中男28例,女22例;平均年龄(58.2±17.4)岁;住院存活34例,死亡16例。纳入病例疾病谱包括:重症肺炎27例、腹腔脏器穿孔7例、导管相关性血流感染5例、尿路感染5例、肠源性感染3例、复杂腹腔感染3例。
1.2 纳入排除标准 纳入标准:参照中国严重脓毒症/脓毒性休克治疗指南(2014)[4]。患者为初入院治疗,收入EICU前未行液体复苏。排除标准:(1)经外院或其他科室已治疗后收入者;(2)原发性急慢性心力衰竭、各器官系统慢性疾病终末期、肺部严重创伤、免疫系统疾病等;(3)诊断明确后1周内即死亡患者。
1.3 检测指标 采集诊断明确后第1、3、5、7天静脉血,常温静置30 min后,离心机4 000 r/min离心8~10 min,取上层血清样本并-20℃保存备用。采用欣博盛生物科技有限公司ELISA试剂盒测定TNF⁃α、IL⁃10血清浓度。P[A⁃a]O2、LAC、BE由我院EICU美国GEM Premier 3000血气分析仪检测提供。
1.4 统计学方法 数据采用均数±标准差表示,应用SPSS 19.0统计软件进行处理,组间比较使用单因素方差分析,P<0.05为差异有统计学意义。正态分布的两变量绘制散点图具有线性关系时行相关关系分析。
2 结果
2.1 存活组与死亡组P[A⁃a]O2、LAC、BE、TNF⁃α、IL⁃10动态变化 见表1。存活组 P[A⁃a]O2第1天尚在正常值范围,第3天升高达到峰值水平,第5、7天呈下降趋势,死亡组P[A⁃a]O2第1、3、5、7天持续升高且维持高水平,两组相同时间点组间比较均为死亡组显著高于存活组,差异有统计学意义(P<0.05);两组LAC比较,入院第1天差异无统计学意义(P>0.05),存活组迅速下降至正常范围,第3、5、7天均在正常值范围,而死亡组LAC第3、5、7天维持较高水平无下降,且显著高于存活组(P<0.01);两组BE比较,入院第1天差异无统计学意义(P>0.05),存活组第3、5、7天逐渐降至正常范围,而死亡组则持续维持高水平,无显著升降趋势;两组TNF⁃α均于第3天达到峰值水平,之后逐渐下降,相同时间点组间比较均为死亡组显著高于存活组,差异有统计学意义(P<0.05)。两组IL⁃10均逐渐升高,第5天达到峰值水平,存活组第7天显著下降,而死亡组仍维持高水平。
2.2 氧供氧耗指标P[A⁃a]O2、LAC、BE与促炎抗炎指标TNF⁃α、IL⁃10相关关系分析 见表2。死亡组P[A⁃a]O2/TNF⁃α第5、7天r为0.15、-0.23,存活组BE/TNF⁃α第7天r为0.13,提示无相关关系;其余所有时间点 P[A⁃a]O2/TNF⁃α、P[A⁃a]O2/IL⁃10、LAC/TNF⁃α、LAC/IL⁃10、BE/TNF⁃α、BE/IL⁃10均有良好相关关系。总体上讲,氧供氧耗与炎性反应均与临床病情密切相关,病情严重程度决定各指标绝对值水平。

表1 存活组与死亡组P[A⁃a]O2、LAC、BE、TNF⁃α、IL⁃10比较Tab.1 P[A⁃a]O2、LAC、BE、TNF⁃α、IL⁃10 of Survival group and death group x ± s
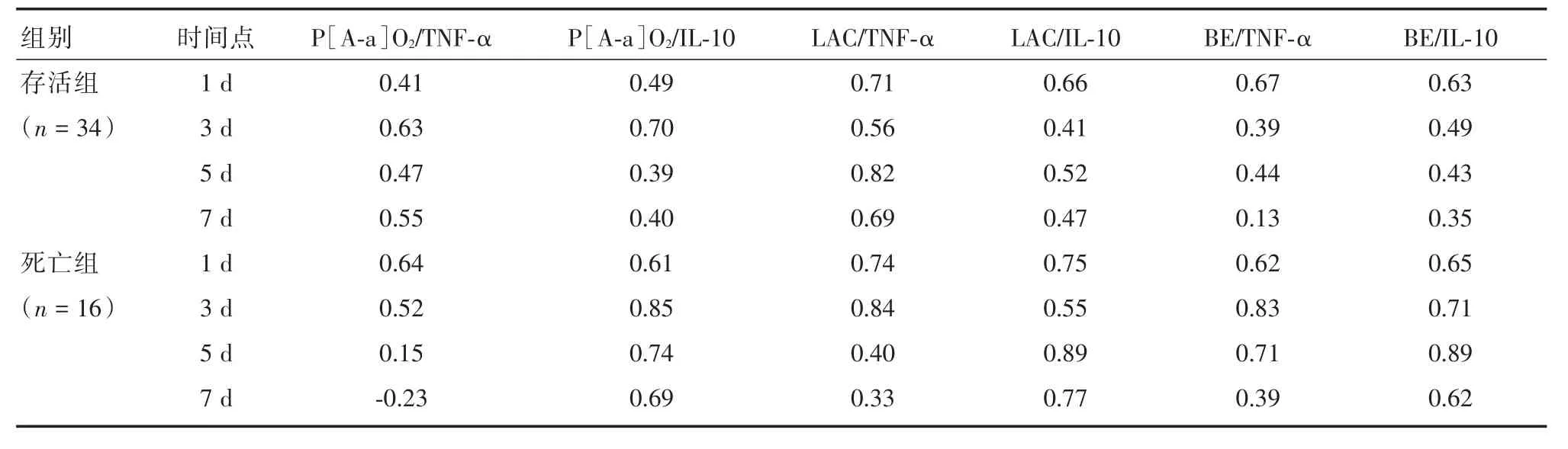
表2 炎症因子与氧供需指标相关系数Tab.2 Correlation coefficient of inflammatory factors and oxygen supply and demand index(r)
3 讨论
炎症失衡理论是严重脓毒症发生发展的主要学说之一,而氧供氧耗失衡则是临床病理生理恶化进展的主要环节之一。TNF⁃α是感染后最早释放并且是关键的促炎因子,其核心作用是激活细胞因子级联反应。抗炎因子IL⁃10抑制单核/巨噬细胞产生TNF⁃α、IL⁃1、IL⁃6、IL⁃8、IL⁃12,过度释放导致混合性拮抗反应综合征,免疫功能紊乱[5-6]。大量研究证实促炎抗炎因子动态变化并与病情严重程度有关[7]。在内毒素及炎症介质的作用下毛细血管渗漏,可引起组织、细胞、肺等器官水肿[8],P[A⁃a]O2升高,肺换气功能下降,常合并MODS[9]。LAC、BE在反映组织灌注、组织缺氧方面已被证实为可靠的指标,常用于重症感染液体复苏的观察指标。
本研究发现,严重脓毒症患者 P[A⁃a]O2、LAC、BE、TNF⁃α、IL⁃10升高幅度与病情危重程度有关,死亡组第1、3、5、7天多数时间点均显著高于存活组,除外LAC、BE第1天组间比较差异无统计学意义,反映入科时两组组织缺氧程度无显著差异,P[A⁃a]O2、TNF⁃α、IL⁃10初期越高病情越重,另外IL⁃10第5、7天持续高水平不下降,也提示预后不良,研究结果与MA等[10]近年研究结果类似。相关关系比较,死亡组P[A⁃a]O2/TNF⁃α第5、7天相关系数为0.15,-0.23、存活组BE/TNF⁃α第7天相关系数为0.13,提示无相关关系,考虑与TNF⁃α为始发促炎因子,随病情发展仍有独立走势,两组均第3天达峰,之后下降,而P[A⁃a]O2、BE受临床液体复苏程度、心功能状态、纠正酸碱失衡等医疗处置影响较多。其余所有时间点P[A⁃a]O2/TNF⁃α、P[A⁃a]O2/IL⁃10、LAC/TNF⁃α、LAC/IL⁃10、BE/TNF⁃α、BE/IL⁃10均有良好相关关系。当细菌感染产物脂多糖等同时刺激促炎、抗炎因子升高,升高幅度与机体感染严重程度有关,炎症水平越高,血管内皮损伤、毛细血管渗漏越严重,微循环障碍,P[A⁃a]O2、LAC、BE升高,病情重而预后差。严重脓毒症炎症反应是始发因素,临床液体复苏、早期抗生素使用、纠正组织缺氧多方面综合措施是否有效,决定了炎症失衡和氧供氧耗失衡是否恶化进展。
总之,抗炎促炎失衡与氧供需失衡在严重脓毒症及脓毒性休克患者病情发生发展及动态变化中有确切相关关系,常互为因果、恶性循环。研究证实,TNF⁃α、IL⁃10、P[A⁃a]O2、LAC、BE联合监测分析对临床病情及预后判断有较好的临床价值。本研究纳入病例均为我院EICU病例,多数来源于急诊抢救室,院前已有脓毒性休克患者较多,严重脓毒症发生及持续时间个体差异较大,均影响监测物的水平,监测样本总数亦偏少。未来尚需建立多中心、大样本、严格入组初始发病的严重脓毒血症患者,增加检测炎症因子数量,明确少数关键因子进而针对性药物研发,以期更好地改善疾病预后。
